Tag: Mateusz Wnuk kardiolog
Miażdżyca
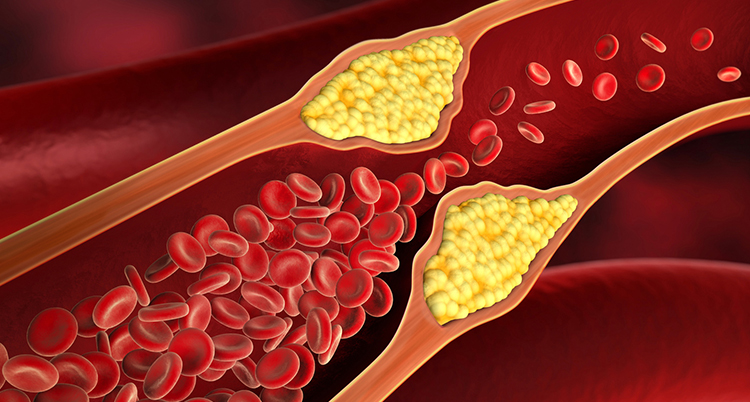
16 marca, 2018 BlogMiażdżyca to choroba tętnic, której efektem jest zwężenie ich światła. Blaszka miażdżycowa jest przyczyną ich zwężenia. Zbudowana jest ona głównie z cholesterolu, wyrasta ze ściany tętnicy, czego skutkiem jest zmniejszenie przepływu krwi, i w efekcie doprowadza do niedotlenienia narządów.
Miażdżyca ma postać stanu zapalnego. Pojawia się on na skutek uszkodzenia wewnętrznej warstwy ściany naczyń. Efektem tego jest wytworzenie się pod tą warstwą pasma tłuszczowego zbudowanego z komórek zapalnych.
Następstwem procesu miażdżycowego jest gromadzenie się w błonie wewnętrznej lipidów kolagenu i złogów wapnia. Proces ten prowadzi do powstania blaszki miażdżycowej, która może przyczynić się do zmniejszenia przepływu krwi w naczyniu. Skutkiem jej pęknięcia jest całkowite zamknięcie tętnicy i ostre niedokrwienie unaczynionego przez tą tętnicę narządu.
Już w dzieciństwie można zauważyć zmiany miażdżycowe, postępują one z wiekiem. Dopiero gdy zmiany te są znaczne, następują pierwsze ich symptomy. U kobiet możemy zaobserwować je po menopauzie, u mężczyzn najczęściej w piątej dekadzie życia. Mogą one mieć charakter czasowy i występować z różnym natężeniem czasami mogą pojawić się nagle bez wcześniejszego uprzedzenia.
Objawy miażdżycy:
W przypadku miażdżycy objawy mogą się ujawnić dopiero wtedy, gdy tętnice zwężone są co najmniej o połowę. Mogą występować wówczas: łatwiej ujawniające się zmęczenie, trudności z koncentracją i zapamiętywaniem. Kiedy sytuacja jest bardzo poważna( tylko w niektórych bardzo rzadkich przypadkach ) możemy zaobserwować złogi cholesterolowe odkładające się w skórze widoczne jako żółte zgrubienia, zauważalne w okolicy powiek, zgięciu łokcia lub pod piersiami. Mogą się pojawić także w postaci guzków na ścięgnach nadgarstków i na ścięgnie Achillesa.
Skutki miażdżycy:
Zwężone na skutek blaszki miażdżycowej naczynia krwionośne sprawiają coraz większe problemy dla krwi, która nie może się przez nie przecisnąć. Za sprawą przyspieszonej pracy serca, krew płynie szybciej. Jest to zbyt duży wysiłek dla samego serca, dzięki temu jednak do poszczególnych narządów dopływa tyle krwi, ile trzeba.
Żeby wypełnić to zadanie mięsień rozrasta się i wymaga większej porcji odżywczej krwi. Przeszkodą, w tym, by rozrośnięty mięsień dostał tyle krwi ile potrzebuje są zbyt wąskie tętnice wieńcowe, zwężone blaszką miażdżycową. Doprowadza to do niedotlenienia serca. Efektem są bóle w klatce piersiowej zwane wieńcowymi. W przyszłości ból taki pojawia się nawet po niewielkim wysiłku.
W późniejszym etapie rozwoju choroby złogi cholesterolowe mogą zajmować więcej niż połowę przekroju naczynia. Z powodu na przykład podwyższonego ciśnienia ściana znajdująca się wewnątrz naczynia może pękać. Tworzy się skrzep na skutek szybko sklejających się w miejscu pęknięcia płytek krwi. Może on w każdym momencie oderwać się od ścianki, i z krwią popłynąć na przykład w kierunku serca (doprowadza to do zawału ), mózgu (skutkuje to udarem ), płuc (powstaje zator). Może dochodzić też do znacznego niedokrwienia nóg na skutek miażdżycy zarostowej tętnic. Czasami prowadzi to do martwicy części tkanek. Powstają wtedy niegojące się owrzodzenia, które w wyjątkowych przypadkach mogą być przyczyną amputacji nogi.
Leczenie:
Zazwyczaj stosuje się odpowiednie leki by obniżyć poziom cholesterolu, mogą to być fibraty- podnoszą one poziom dobrego cholesterolu i statyny obniżające poziom złego cholesterolu. Statyny powodują spowolnienie, a nawet cofanie się zmian miażdżycowych w tętnicach wieńcowych.
Gdy sytuacja jest poważna to znaczy, gdy istnieje ryzyko zawału czy udaru mózgu, lekarze muszą zastosować inne środki są to:
- Balonikowanie- polega ono na wprowadzeniu cewnika do tętnicy, przez niewielkie nacięcie. Lekarz obserwuje ruchy cewnika na monitorze. Specjalny balonik wprowadzony przez cewnik zwiększa swą objętość, gdy cewnik dotrze do miejsca największego zwężenia. W ten sposób kruszy złogi cholesterolowe. Tętnica się rozszerza po wyciągnięciu okruchów cewnikiem na zewnątrz.
- Stenty- umieszcza się je we wnętrzu tętnic, po to aby tętnica nie zarastała na nowo blaszką miażdżycową.
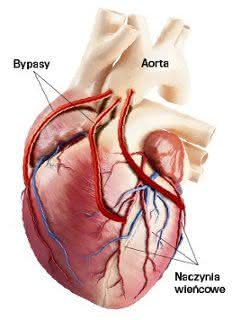
- By passy- w celu udrożnienia tętnicy konieczny jest czasem zabieg tzw. pomostowania. Polega on na wszywaniu jednym końcem powyżej a drugim poniżej przeszkody blokującej przepływ krwi pobranego fragmentu zdrowej żyły np. z nogi pacjenta. Wówczas krew będzie wartko płynąć drożnym by passem.
Źródła zdjęć:
https://etermed.pl/miazdzyca-niebezpieczna-choroba-cywilizacyjna/
https://oczymlekarze.pl/profilaktyka-i-leczenie/2282-co-powinienes-wiedziec-o-bypassach
Choroba wieńcowa
13 lutego, 2018 Blog1. Co to jest choroba wieńcowa?
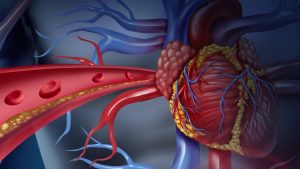
Choroba wieńcowa jest nazywana inaczej chorobą niedokrwienną serca. Schorzenie to powstaje wówczas, gdy dochodzi do zaburzenia w harmonii między dostarczaniem tlenu, a jego zapotrzebowaniem wymaganym przez serce. Tlen jest czynnikiem koniecznym do prawidłowego funkcjonowania serca. Energia jest konieczna do ciągłej pracy komórek mięśnia sercowego. Energię tę uzyskują dzięki procesowi utleniania kwasów tłuszczowych oraz glukozy.
2. Przyczyny choroby wieńcowej
Bodźce, które doprowadzają do choroby niedokrwiennej można podzielić na czynniki pierwotne i czynniki wtórne. Przyczyny pierwotne, to te, które doprowadzają do zaburzeń w tętnicach wieńcowych, co skutkuje nieprawidłowym przepływem krwi i ograniczoną dostawą tlenu do komórek mięśnia sercowego. Przyczyny wtórne, to te, w których przypadku nie dochodzi do zmian organicznych w naczyniach wieńcowych.
Przyczyny pierwotnej choroby wieńcowej:
W niemal 98% za chorobę wieńcową odpowiedzialna jest miażdżyca tętnic wieńcowych. Miażdżyca polega na powstawaniu w naczyniach krwionośnych blaszek składających się z lipidów(cholesterol) oraz komórek stanu zapalnego. Narastanie blaszek skutkuje zwężaniem się światła naczynia, czego rezultatem może być jego zamknięcie. Pęknięcie blaszki naczyniowej jest często wynikiem nagłego zamknięcia naczynia
Zwężenie tętnic wieńcowych może przyczyniać się do choroby niedokrwiennej serca
Wrodzone nieprawidłowości tętnic wieńcowych
Zatory tętnic wieńcowych
Urazy, które powodują zwężenie tętnic wieńcowych od zewnątrz
3. Objawy
Wraz z zwiększoną aktywnością fizyczną, w stresie a także przy narażeniu na zimno i po obfitym posiłku możemy obserwować takie objawy jak:
ból w klatce piersiowej- jest to ból występujący za mostkiem promieniujący do żuchwy,lewej kończyny górnej lub do pleców
osłabienie lub zawroty głowy
uczucie kołatania serca
ucisk za mostkiem
przyspieszone bicie serca
płytki oddech
pocenie się
mdłości
w szczególnych przypadkach nagła śmierć sercowa
4. Leczenie
Po zdiagnozowaniu choroby wieńcowej należy regularnie zażywać leki. Ważna jest zmiana przyzwyczajeń to znaczy stosowanie zdrowej diety, zwiększenie wysiłku fizycznego, odrzucenie palenia tytoniu, ograniczenie spożycia alkoholu. Powinno się także dążyć do zachowania niskiego poziomu cholesterolu frakcji LDL i poddawać regularnej kontroli ciśnienia krwi i poziomu cukru we krwi. W niektórych przypadkach trzeba zastosować leczenie inwazyjne. Polega ono na wprowadzeniu specjalnego balonika poszerzającego światło tętnicy wieńcowej z stentu. W leczeniu farmakologicznym przyjmuje się leki z rodzaju:
kwasu acetylosalicylowego
beta-blokerów
inhibitorów konwertazy angiotensyny II (ramipryl, peridopyl)
leków metabolicznych (trimetazydyna)
klopidogrelu (po zawale serca lub wszczepieniu stentu)
- leków obniżających stężenie lipidów we krwi (np. atorwastatyna)

Źródła zdjęć:
https://zdrowie.tvn.pl/a/choroba-niedokrwienna-serca-choroba-wiencowa-objawy-leczenie-i-przyczyny
http://www.e-menopauza.com/choroby/choroba-wiencowa.html
Zawał serca-ważne informacje
22 grudnia, 2017 BlogZawał jest to martwica narządu lub tkanki wywołana niedokrwieniem. W zależności od miejsca niedokrwienia, wyróżnia się zawał serca, płuca lub tkanki mózgowej (czyli tzw. udar niedokrwienny mózgu).
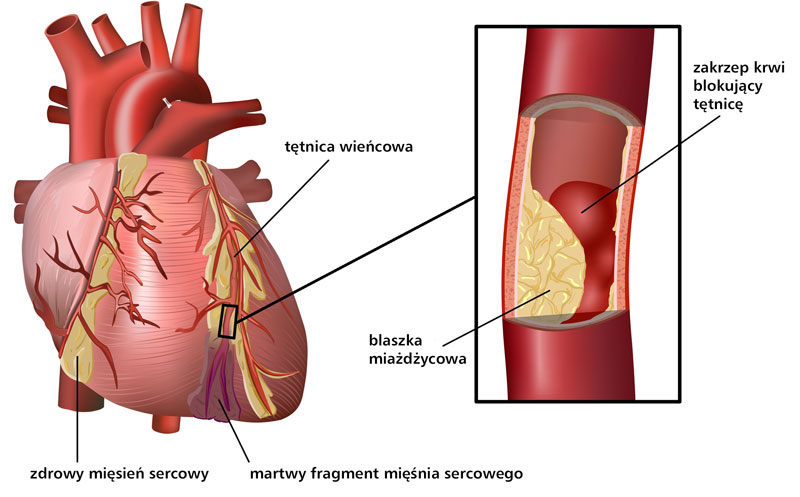
Zawał serca to innymi słowy martwica mięśnia sercowego. Dochodzi do niej w momencie gdy nastąpi znaczne zwężenie lub zamknięcie tętnicy wieńcowej. Wówczas mięsień sercowy zostaje częściowo lub całkowicie pozbawiony życiodajnych składników.
Tętnice wieńcowe to kilka tętnic zaopatrujących mięsień sercowy w krew, oraz składniki, które są niezbędne dla jego przeżycia i prawidłowego działania.
Początkowo w wyniku niedokrwienia komórki mięśnia sercowego (zwane kardiomiocyty) przestają się prawidłowo kurczyć, a następnie się rozpadają. W skutek tego znajdujące się w nich substancje przedostają się do krwi. Następnie są wykrywane we krwi pacjenta z zawałem serca.
Zawał serca najczęściej zaczyna się od bólu w klatce piersiowej. Początkowo może to być tylko lekki dyskomfort ale z czasem narastający ból i kłucie. Ból pojawia się nie tylko w klatce piersiowej. Nie ma charakteru punktowego ale najczęściej jest to tzw ból “rozlany”. Oznacza to, że umiejscawia się nie tylko w okolicy mostka ale również w barkach, łopatkach, ramionach, plecach nawet w nadbrzuszu.
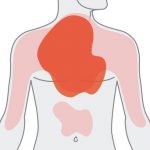
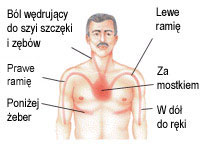
Pojawiają się też kłopoty z oddychaniem (oddech jest urywany i płytki). Czasami występują mdłości i wymioty. Oraz uczucie niepokoju a nawet duży strach (np strach przed śmiercią). Towarzyszą temu obfite zimne poty i zawroty głowy.
Inne objawy zawału serca to np: biegunka, uczucie drętwienia, nieuzasadnione swędzenie.
Przyczyny wystąpienia zawału serca to głównie:
– zła dieta skutkiem której jest otyłość (cząstki złego cholesterolu odkładają się w ścianach naczyń krwionośnych w postaci blaszki miażdżycowej. Z czasem dochodzi do bardzo dużego zwężenia a nawet zamknięcia naczynia i następują utrudniony przepływ krwi)
– palenie papierosów (substancje zawarte w dymie nikotynowym zwiększają krzepliwość krwi, skłonność płytek krwi do sklejania się, przyspieszają proces miażdżycowy)
– nadużywanie alkoholu
– nadciśnienie tętnicze
– wysoki poziom cholesteroli i trójglicerydów
– stres, przepracowanie
– wysoki poziom cukru we krwi
– brak aktywności fizycznej
– dziedziczność
Gdy dojdzie do zawału należy jak najszybciej wezwać karetkę pogotowia. Niezwykle ważny jest czas, jaki upływa od wystąpienia bólu w klatce piersiowej (sugerujący epizod zawału) do rozpoczęcia leczenia. Najlepsze rokowanie dotyczy pacjentów, u których leczenie rozpoczęto w ciągu pierwszej godziny od wystąpienia objawów. Jest to tzw. złota godzina. Po około 3-6 godzinach nie da się już odratować obumarłych w skutek niedokrwienia komórek mięśnia sercowego.
Po przebytym zawale ważne są regularne wizyty u kardiologa.
W celu rozpoznania zawału należy wykonać następujące badania:
badanie krwi, EKG, zdjęcie RTG, koronarografia, echokardiografia
Aby zmniejszyć ryzyko wystąpienia zawału ważne jest:
przeprowadzenie badania genetycznego, odpowiednie postępowanie w chorobie niedokrwiennej serca, leczenie nadciśnienia tętniczego, rzucenie palenia, aktywność fizyczna, odpowiednia dieta.
Źródła zdjęć:
http://www.aterotromboza.org.pl/zawal/skad-sie-bierze-zawal-serca,2133.html#.WjkmiDeDPcs
https://chorobawiencowa.mp.pl/zawal/62035,zawal-serca
http://www.dbajoserce.pl/index.php/1297/choroba-wiencowa-rosnacy-problem-wspolczesnej-kardiologii.html
Nieobecności lekarzy
5 grudnia, 2017 Aktualności, Dermatologia okulickiego, Kardiologia okulickiego, Nefrologia Okulickiego, OkulickiegoWitamy,
pragniemy poinformować o nieobecności lek.med. Michała Śmigielskiego (nefrologia) w dniach 15 i 22.12.2017 r. oraz nieobecności lek.med. Mateusza Wnuka (kardiologia) w dniu 13.12.2017r.
Jednocześnie informujemy że tymczasowo zostaje zawieszona współpraca z lek. med. Katarzyną Kaletą (dermatologia).
Za wszelkie utrudnienia serdecznie przepraszamy.
EKG - elektrokardiografia podstawowe informacje
29 września, 2017 BlogEKG – Elektrokardiografia
Elektrokardiografia, czyli EKG, jest to nieinwazyjna metoda diagnostyczna stosowana w ocenach pracy serca. Podczas tego zabiegu rejestruje się elektryczną czynność mięśnia sercowego. Aparat EKG utrwala impulsy elektryczne, które powstały w sercu i świadczą o jego pracy. Możliwe to jest dzięki elektrodom zamocowanym do klatki piersiowej badanej osoby. Sygnały z elektrod przetwarzane są przez urządzenie zwane elektrokardiografem, a następnie zapisywane na papierze milimetrowym lub wyświetlane na ekranie.
Badanie EKG pozwala określić rytm i częstość pracy serca, wielkość komór sercowych oraz wykryć ewentualne zniszczenia serca, pogrubienia jego ścian czy nieprawidłowości w ukrwieniu serca.
Jak przebiega badanie EKG w spoczynku.
Pacjent kładzie się na leżance na wznak. Jego skóra zostaje odtłuszczona alkoholem lub żelem do EKG w miejscu przyłożenia elektrod, aby zmniejszyć opór elektryczny między skórą a elektrodami. Następnie lekarz mocuje na skórze klatki piersiowej 6 elektrod o metalowych zakończeniach za pomocą gumowych pasków lub specjalnych “przyssawek”. Całość badania trwa w około 5 minut.
Poprawnej oceny wyniku badania EKG może dokonać kardiolog.
Jakie parametry są oceniane podczas oceny wyniku badania EKG:
• podstawowa częstość pracy serca oraz rodzaj rytmu wiodącego;
• położenie mięśnia sercowego w klatce piersiowej;
• ewentualne pogrubienie ściany mięśnia sercowego;
• ewentualne zniszczenia poszczególnych fragmentów mięśnia sercowego;
• nieprawidłowe ukrwienie mięśnia sercowego;
• ewentualne dodatkowe pobudzenia elektryczne mięśnia sercowego, które mogą prowadzić do zaburzeń rytmu.
Specyficznym rodzajem EKG jest EKG wysiłkowe, zwane inaczej próbą wysiłkową. Wykonuje się je na specjalnej bieżni. Próba rozpoczynana jest od spokojnego marszu. Następnie następuje stopniowe zwiększenie tempa, aż do biegu pod zwiększonym kątem nachylenia. Podczas testu jest dokonywany kilkukrotnie pomiar ciśnienia tętniczego.
Test kontynuowany jest do momentu osiągnięcia docelowego tętna, które jest zależne od wieku pacjenta.

Holter EKG jest urządzeniem które pozwala na rejestrowanie pracy serca w ciągu normalnego trybu dziennego. Dzięki temu rodzajowi badania lekarz ma do dyspozycji większa ilość danych co pozwala na lepszą interpretację wyników i rozpoczęcie odpowiedniego leczenia.
Temat Holtera EKG oraz próby wysiłkowej zostaną przybliżone w późniejszych artykułach.
Źródła zdjęć:
http://www.imreference.com/cardiology/ekg
http://panel.aspel.com.pl/
https://halomedicals.com/
http://www.aspel.com.pl/

