Tag: stomatolog Tomasz Martel
Próchnica zębów mlecznych
5 marca, 2019 BlogPróchnica zębów mlecznych – zakres występowania zjawiska:
Próchnica zębów mlecznych jest chorobą. Jest to poważny problem, który nie powinien być lekceważony ponieważ od stanu zębów mlecznych zależy późniejszy wygląd zębów stałych. Jeśli nie będzie się pamiętało o zębach mlecznych, dziecko będzie miało poważne problemy w przyszłości. Następstwem nie leczenia zębów mlecznych może być źle rozwinięta kość żuchwy, wady zgryzu a w późniejszym okresie zwyczajne braki w uzębieniu. Statystycznie aż 77% sześciolatków ma próchnicę, co więcej ma ją już 65% trzylatków.

Jak wygląda i na czym polega próchnica zębów mlecznych?
Błędne jest przekonanie, że próchnica ma swój początek w brązowych, czy czarnych plamach na zębach. Najwcześniejszym symptomem jest kredowobiała zmiana, która jest dostrzegalna na gładkiej powierzchni zęba.
Tak zwana plama próchnicowa ma charakter matowy, przez co wyraźnie wyodrębnia się na tle zdrowej błyszczącej tafli zęba. Plama próchnicowa jest związana wyłącznie ze szkliwem zęba wykluczając zębinę, której zmiana nie dotyczy. Czasami plama może ewoluować i zabarwiać się na brązowo lub czarno. Plama próchnicowa zaatakuje również zębinę, przybierając postać próchnicy średniej, a po pewnym okresie czasu dotknie również miazgi zęba.
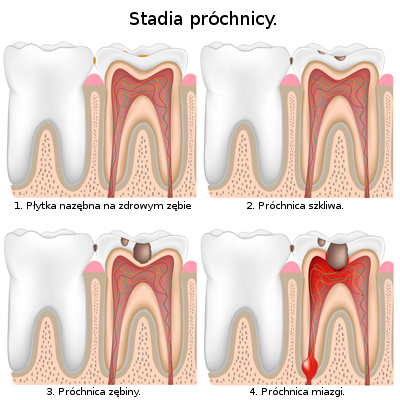
Próchnica zębów mlecznych bardzo szybko rozszerza swój zakres. Zęby mleczne są z natury słabiej zmineralizowane niż zęby stałe, wyróżniają się cieńszym szkliwem i cieńszą warstwą zębiny. Próchnica szybko dotyka miazgi zęba ponieważ to ona zajmuje najwięcej powierzchni. Gdy ten stan będzie faktem leczenie stanie się bardzo bolesne (ze względu na obecność nerwu).
Próchnica zębów mlecznych przyczyny:
Jedną z trzech przyczyn próchnicy zębów mlecznych są tendencje skłonnościowe tkanek (próchnica może być problemem dziedzicznym, wtedy gdy rodzice dziecka mieli słabe zęby, lub paradontozę). Do innych powodów próchnicy u dzieci należą: błędne nawyki żywieniowe i niedokładne szczotkowanie zębów. Najczęściej jednak do próchnicy doprowadzają dwa ostatnie czynniki. Spożywanie dużej ilości słodyczy, picie napojów gazowanych brak zapobiegania i szczotkowania zębów jest powodem próchnicy u coraz większej liczby przedszkolaków.
Przyczyny próchnicy u dzieci :
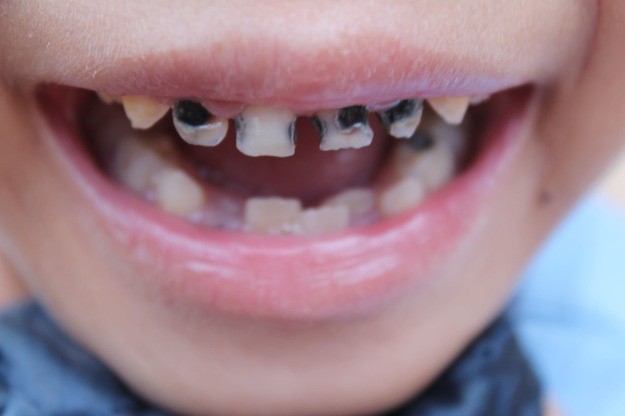
– próchnica butelkowa – najczęściej występuje u niemowląt, które przyjmują dużo płynów w nocy lub zasypiają z butelką. W nocy zmniejsza się produkcja śliny, która oczyszcza zęby z pokarmów.Wzrasta ilość bakterii, których pożywką jest cukier . W szybkim tempie na przednich zębach pojawiają się czarne plamki. Jeżeli rodzic w porę nie zareaguje próchnica przeniesie się na zdrowe zęby.
– brak higieny jamy ustnej
– słabe uwapnienie tkanek zębów- słaby gatunek szkliwa
– nieodpowiednie nawyki żywieniowe- dużo cukrów prostych, częste spożywanie słodyczy i owoców
– zła higiena jamy ustnej- niedokładne szczotkowanie zębów, odkładanie płytki nazębnej
– częste sięganie po przekąski
Próchnica zębów mlecznych – jak wygląda leczenie?
Leczenie próchnicy zależy od stopnia postępu choroby. W pierwszym etapie choroby, kiedy jedynym tworem są plamy próchnicowe stosuje się remineralizację zębów. Powinno to zahamować rozwój próchnicy. W następnej fazie, kiedy próchnica zajęła już zębinę, niezbędne będzie usunięcie ubytku i uzupełnienie go zakładając plombę.

Leczenie kanałowe konieczne będzie, gdy próchnica zębów mlecznych dotknie miazgi zęba. Z założenia jest ono inne niż u dorosłych. Leczenie kanałowe u dzieci wygląda następująco: najpierw oczyszcza się z próchnicy zębinę i miazgę zęba potem zakłada specjalną pastę, dzięki której nastąpi obumarcie nerwu. Kolejna wizyta u stomatologa polega na czyszczeniu zęba i zakładaniu lekarstwa bakteriobójczego. Na końcu ząb zostaje zamknięty i zaplombowany.
źródła zdjęć:
- http://arie-stomatologia.pl/wp-content/uploads/2014/03/stadia_prochnicy,jpg
- https://www.maluchy.pl/artykuly/jak_umyc_maluchowi_zabki.jpg
- http://perfektdent.elblag.pl/galeria/zabek3.jpg
- http://dlarodziny.blox.pl/resource/dzieckodentysty.jpg
Zespół pieczenia jamy ustnej
18 lutego, 2019 BlogCo to jest zespół pieczenia jamy ustnej?
Stomatodynia, zespół pieczenia jamy ustnej, (ang. BMS) jest długotrwałą chorobą błony śluzowej wyścielającej wnętrze jamy ustnej. Objawia się ona nieprzyjemnym odczuciem w obrębie śluzówki o różnorodnym charakterze i nasileniu. Najczęściej choroba przebiega bez anomalii w obrębie błony śluzowej. Czasami można zaobserwować niewielkie odchylenia w zabarwieniu śluzówki.

Statystycznie zespół pieczenia jamy ustnej odnotowuje się u około 0,7- 15% pacjentów.
Objawy zespołu pieczenia jamy ustnej
Najbardziej typowym i najczęściej występującym symptomem pieczenia jamy ustnej jest ból o zmiennej intensyfikacji. Chorobowy ból ma postać przewlekłą, jego okres trwania wynosi minimum 4-6 miesięcy. BMS jest spotykane około siedmiokrotnie częściej u kobiet niż mężczyzn. Rozwój choroby można stwierdzić zazwyczaj w okresie okołomenopauzalnym.
Zdiagnozowano przypadki, u których ból utrzymywał się nawet przez kilka lat.
Ból często jest określany jako pieczenie, mrowienie, szczypanie w błony śluzowe jamy ustnej.
Jest odczuwany najczęściej w okolicy języka (boczne powierzchnie, koniuszek języka). Taki obraz rzeczy nazywany jest glossodynią. Określany często przez chorych jako szczypanie języka.
Pacjenci mogą cierpieć z powodu bólu w okolicy wyrostków zębodołowych lub policzków, pieczenia podniebienia twardego. Stomatodynią nazywamy rozlane stany bólowe całej jamy ustnej. Dyskomfort może być odczuwany przez chorych również w innych miejscach. W nielicznych wypadkach ból, pieczenie może występować w gardle. Ból ma charakter przewlekły jego okres trwania to kilka miesięcy a nawet lat. W wielu przypadkach eskalacja bólu spada podczas spożywania posiłku.
Innym symptomem, który spotykamy w tej chorobie współwystępującym z bólem, są zaburzenia smaku (odczucie goryczy lub metaliczny posmak w ustach), parestezje.
Chorzy zgłaszają także dolegliwość taką jak uczucie suchości błony śluzowej określaną jako uczucie piasku w ustach. Zazwyczaj są to jednak indywidualne odczucia pacjenta, a wydzielanie śliny jest unormowane.
Podział zespołu pieczenia jamy ustnej na 3 podtypy (według dwóch badaczy: Lameya i Lewisa).
Podział ten ustalono na podstawie umiejscowienia, eskalacji bólu oraz pory jego występowania.
Oto owe trzy podtypy:
– typ 1– ból występuje każdego dnia, nie utrzymuje się po przebudzeniu, pojawia się i intensyfikuje w ciągu dnia
– typ 2– ból nieodłączny każdego dnia, sygnalizuje o sobie już po przebudzeniu, nie słabnie w ciągu dnia
– typ 3– ból różniący się od tego najczęściej spotykanego, pojawia się co kilka dni w nietypowych miejscach np. gardło.
Rodzaje zespołu pieczenia jamy ustnej
Według specjalistów zespół pieczenia jamy ustnej można podzielić na:
– pierwotny zespół pieczenia jamy ustnej
– wtórny zespół pieczenia jamy ustnej
W obu tych zespołach objawy przedstawiają się identycznie z wymienionymi wcześniej. Różnicę między typem pierwotnym a wtórnym stanowi przyczyna wywołująca niekomfortowe doznania.
Pierwotny zespół pieczenia jamy ustnej jest jednostką chorobową o niewyjaśnionym pochodzeniu. Przyczyny upatruje się w zaburzeniach w układzie nerwowym.
Podczas leczenia przykłada się dużą wagę do postawienia właściwej diagnozy w celu odróżnienia zespołu pierwotnego od wtórnego.
eczeniu przykłada się dużą wagę do postawienia właściwej diagnozy w celu odróżnienia zespołu pierwotnego od wtórnego.
Wtórny zespół pieczenia jamy ustnej – jest zespołem wyżej wymienionych objawów, któremu towarzyszą schorzenia ogólne (choroba refluksowa, niedokrwistość, zaburzenia wydzielania hormonów tarczycy, zaburzenia hormonalne u kobiet w okresie menopauzalnym), niedobory witamin i mikroelementów (niedobory żelaza, niedobory kwasu foliowego, witamin z grupy B).
Stomatodynia jamy ustnej może występować także na tle zaburzeń psychicznych. Zaburzenia o podłożu lękowym (klasyfikowane do grupy zaburzeń nerwicowych), czy też depresja mogą być podłożem niechcianych dolegliwości.
Pieczenie jamy ustnej może być także skutkiem przyjmowania niektórych leków na przykład leków na nadciśnienie. Często BMS ma swoje korzenie w zakażeniach bakteryjnych, grzybiczych czy wirusowych. Korzystanie z niewłaściwie wykonanych protez, uczulenia kontaktowe na substancje chemiczne w nich zawarte lub niewłaściwa higiena jamy ustnej, która też może przyczynić się do wtórnego zespołu pieczenia jamy ustnej. Czasami wraz z bólem błony śluzowej jamy ustnej występuje zgrzytanie, zaciskanie zębów inaczej bruksizm.
Diagnoza & leczenie pieczenia jamy ustnej
Biorąc pod uwagę niewyjaśnione pochodzenie tej choroby należy uznać trudności w jej diagnozie i leczeniu. Wymaga to subiektywnego traktowania każdego pacjenta. Terapia ma długą rozpiętość w czasie i domaga się specjalistycznej współpracy wielu lekarzy. Istotnym i naczelnym objawem jest dotkliwy ból, który dodatkowo upośledza cały proces leczenia. Głównym punktem diagnozy jest zweryfikowanie przyczyny zespołu pieczenia jamy ustnej. Proces ten polega na odrzuceniu wszystkich miejscowych i ogólnych schorzeń, które mogą być przyczyną dolegliwości. Leczenie miejscowe to sanacja jamy ustnej, zlikwidowanie wadliwych uzupełnień protetycznych, leczenie wad zgryzu, eliminacja parafunkcji. Jeśli to konieczne powinno się zastosować leczenie przeciwgrzybiczne, przeciwbakteryjne podporządkowane obowiązującym zasadom.
Warto zadbać o odpowiednią dietę. Pokarmy, szczególnie te kwaśne lub ostre mogą się stać powodem zwiększenia objawów bólowych, dlatego należy być ostrożnym przy wyborze produktów do spożycia i wspomniane wcześniej niepożądane dla zdrowia pokarmy wyeliminować z diety. Należy zwrócić uwagę na odpowiednią higienę jamy ustnej: stosować roztwory do płukania jamy ustnej, można podjąć decyzję o wdrożeniu preparatów sztucznej śliny. Wywiad lekarski to cenna metoda, gdy mówimy o schorzeniach ogólnych. Zespół pieczenia jamy ustnej może mieć swe źródło we wszystkich chorobach ogólnych, dlatego trzeba zadbać o nadzór odpowiedniego lekarza.
Warunkiem poszerzonej diagnozy powinien być brak wcześniejszego rozpoznania któregoś ze schorzeń, przyczyniających się do bolesnych objawów w obrębie śluzówki. Pod pojęciem poszerzonej diagnozy rozumiemy: badania krwi, testy alergiczne , sprawdzenie poziomu hormonów. Są to jednak tylko niektóre dostępne badania, które można wykonać.

Jeżeli zaproponowana przez lekarza terapia lecznicza przynosi pożądane efekty możemy wnioskować, że pacjent cierpi na wtórny zespół pieczenia jamy ustnej. W przypadkach charakteryzujących się ciężkim stanem po wykonaniu dokładnych badań i po zasięgnięciu specjalistycznych porad może zostać wdrożone leczenie środkami farmakologicznymi o działaniu ogólnym
źródła zdjęć:
Wypełnienie światłoutwardzalne
12 września, 2018 BlogWypełnienie światłoutwardzalne inaczej nazywane jest plombą. Jest to ostatnia faza leczenia zęba. Wypełnienie światłoutwardzalne ma się komponować z naturalnym kolorem zębów pacjenta. Materiały elastyczne lub wytrzymałe dobiera się do leczonych zębów. Na zęby trzonowe i przedtrzonowe stosuje się materiał bardzo wytrzymały natomiast na zęby przednie używa się materiału elastycznego, w zależności od funkcji poszczególnych zębów.
Wypełnienie światłoutwardzalne – jak wygląda leczenie?
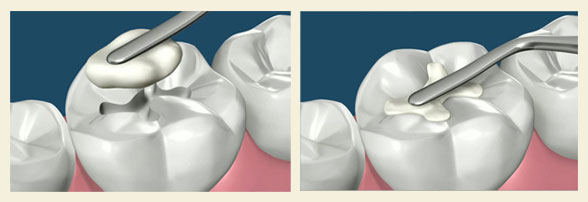
Pierwszym krokiem do założenia wypełnienia światłoutwardzalnego jest określenie ubytku w zębie. Jeśli ubytek w zębie jest duży stosuje się na życzenie pacjenta znieczulenie miejscowe. Potem następuje usunięcie próchnicy za pomocą sposobu, jakim jest borowanie. Następnym etapem w leczeniu zęba jest założenie na dno zęba głębokiego ubytku materiału. Oddziela to miazgę od później założonego wypełnienia światłoutwardzalnego. Ważne jest aby pamiętać o tym kroku ponieważ bez podkładu miazga zęba była by położona zbyt blisko wypełnienia światłoutwardzalnego, co wywoływałoby podrażnienia. Jeśli ubytek w zębie jest mały punkt ten można pominąć.
Wypełnienie światłoutwardzalne – zakładanie plomby
Etap zakładania plomby jest odmienny w zależności od tego, z jakiego materiału wykonane jest wypełnienie ubytku. W wypadku wypełnienia światłoutwardzalnego, zabieg zakładania plomby zaczyna się od nałożenia na wyleczony ząb specjalnego niebieskiego żelu, który lekarz wyciska ze strzykawki. Żel ten stanowi bazę ochronną na powierzchni zęba do kontaktu z założonym wypełnieniem światłoutwardzalnym. Po krótkim okresie czasu żel spłukuje się, a ubytek w zębie należy osuszyć i posmarować specjalnym płynem, który jest utwardzony przez lekarza przy pomocy specjalnej lampy. Rolą tego płynu jest zespolenie tkanki zęba z wypełnieniem światłoutwardzalnym. Ostatnią fazą procesu jest założenie właściwej plomby. Najczęściej zabieg wykonuje się warstwowo. Każdą warstwę naświetla się osobno w celu utwardzenia. Po założeniu wypełnienia światłoutwardzalnego należy dostosować je do zgryzu. Zadaniem stomatologa jest sprawdzenie, czy wypełnienie światłoutwardzalne nie jest zbyt wysokie i czy nie przeszkadza pacjentowi. Przy zastosowaniu odpowiedniej kalki kontroluje i nadaje plombie odpowiedni kształt.
Wypełnienie światłoutwardzalne – zalety
Wypełnienie światłoutwardzalne cechuje wysoki poziom estetyki jeśli chodzi o kolorystykę. Obecnie dentystyka dysponuje szeroką gamą odcienia wypełnienia, tak, że pacjent może dobrać barwę identyczną ze swoim kolorem zębów. Zaletą tego wypełnienia jest to, że pozostaje ono niewidoczne. Kolejną korzyścią zauważalną dla pacjenta jest wytrzymałość i odporność na zgniatanie wypełnienia. Do zalet wypełnienia należy także to, że wykazują ono duży stopień adhezji do szkliwa zębowego, co sprawia, że ich nakładanie go nie wymaga dużej ingerencji w zdrowe tkanki zębów ani dodatkowego stosowania spoiw.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach specjalizacji stomatologia przyjmują następujący lekarze: lek.med. Bożena Kuśpiel-Mitka, Tomasz Martel oraz Krzysztof Raczyński. W celu zarejestrowania się do tych lekarzy lub innych specjalistów przyjmujących w naszej przychodni proszę skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
Implanty zębowe
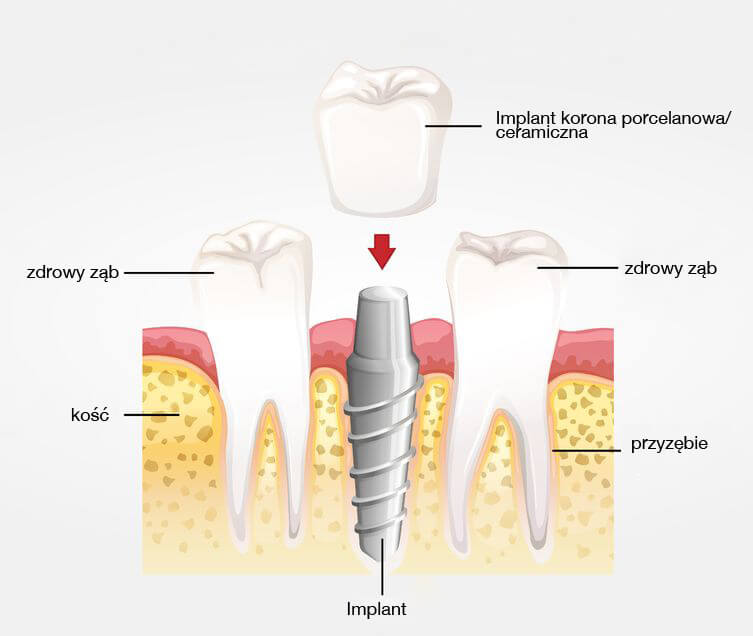
6 lipca, 2018 BlogImplanty zębowe mają na celu uzupełnienie ubytków w naturalnym uzębieniu pacjenta. Warunkami, które muszą spełnić dobre implanty są: funkcjonalność, wytrzymałość, dobre implanty nie powinny też wyróżniać się swym kolorem na tle naturalnych zębów. Zabieg zakładania implantów powinien być wykonany profesjonalnie przez stomatologa specjalistę z odpowiednim doświadczeniem i kwalifikacjami. Implant czyli sztuczny korzeń jest wszczepem wykonanym z tytanu. Jest on wielkości naturalnego korzenia. To implant jest podstawą do wprowadzenia sztucznego zęba czyli korony.

Implanty zębowe zakładanie (3 etapy):
wszczepienie implantu
wkręcenie śruby gojącej
zamocowaniu sztucznego zęba
Zakładanie implantu etap I
Etap pierwszy służy wywierceniu w kości (konkretnie w wyrostku zębodołowym) otworu. Zabieg ten ma na celu wkręcenie implantu. Przed wszczepieniem implantu należy zrobić zdjęcie pantomograficzne. Zdjęcie to daje wgląd w ilość tkanki kostnej w dziąśle można wówczas ustalić czy ilość ta jest wystarczająca aby wprowadzić implant.
Jeżeli kość uległa zanikowi (co jest wynikiem utraty zęba i korzenia) pacjenta można poddać sterowanej regeneracji kości (augmentacji kości). Zabieg ten polega na wykonaniu wymaganej ilości tkanki kostnej pod przyszłe implanty stomatologiczne. Zabieg wszczepu jest wykonywany w znieczuleniu miejscowym lub w narkozie. Czas wszczepiania implantu wynosi od 30 minut do 2 godzin. Zabieg ten jest bezbolesny. Lekarz musi upewnić się, że pozycja implantu jest sztywna i dopiero wówczas zszyć ranę.
Po wykonaniu zabiegu implant jest widoczny w jamie ustnej. W czasie gojenia się rany występuje bezpośrednie zrośnięcie się sztucznego korzenia z kością czyli osteointegracja. Osteointegracja trwa około 6 miesięcy (dla implantów w szczęce) i około 3 miesięcy (dla implantów w żuchwie). W przebiegu osteointegracji na powierzchni implantu tlen zawarty w komórkach tkanki kostnej tworzy na powierzchni implantu warstwę dwutlenku tytanu. Następstwem tego jest wytworzenie się na powłoce nowej tkanki kostnej, która jest właściwym utrwaleniem implantu. Skutkiem tego procesu jest to, że organizm nie wyczuwa wszczepionego implantu jako ciała obcego lecz jako łączną część dziąsła.
Zakładanie implantu etap II
W drugim etapie następuje odsłonięcie implantu i wkręcenie śruby gojącej. Po unormowaniu się implantu i połączeniu z kością następuje jego odsłonięcie. Dalszy ciąg polega na nacięciu błony śluzowej leżącej nad wszczepem i wkręceniu w implant tzw. śruby gojącej. Zabieg ten ma na celu przyśpieszenie procesu gojenia się błony śluzowej w bezpośrednim otoczeniu implantu oraz wyprofilowanie kształtu dziąsła pod przyszłą koronę protetyczną. Po upływie 14 dni można uzupełnić zabieg protetycznie.
Zakładanie implantu etap III
W etapie trzecim pobiera się wyciski i wstawia sztuczny ząb. Na pierwszej wizycie lekarskiej lekarz ustala z pacjentem kolor korony i pobiera wyciski protetyczne. Pobranie wycisku jest podstawą do przeprowadzenia badań w laboratorium, dzięki którym wykonuje się dwa elementy. Gdy powstaną te elementy lekarz kończy ostatni etap zakładania implantów. Elementami tymi są:
łącznik, czyli filar protetyczny, na którym mocowana jest korona
korona protetyczna na której mocowany jest sztuczny ząb
Ostatnim działaniem lekarza jest przykręcenie łącznika do implantu. Kiedy połączenie łącznika z implantem jest stabilne stomatolog mocuje koronę protetyczną.
Implanty zębowe związane są ze szczególną higieną jamy ustnej i częstymi konsultacjami z lekarzem.
Źródła zdjęć:
https://www.tourmedica.pl/informacje/implanty-stomatologiczne-jednofazowe-czym-sa-i-jakie-maja-zastosowanie/
https://www.mediraty.pl/stomatologia/przecietne-koszty-procedur/implanty-zebow/
Nadwrażliwość zębów
1 czerwca, 2018 Blog1. Co to jest nadwrażliwość zębów?
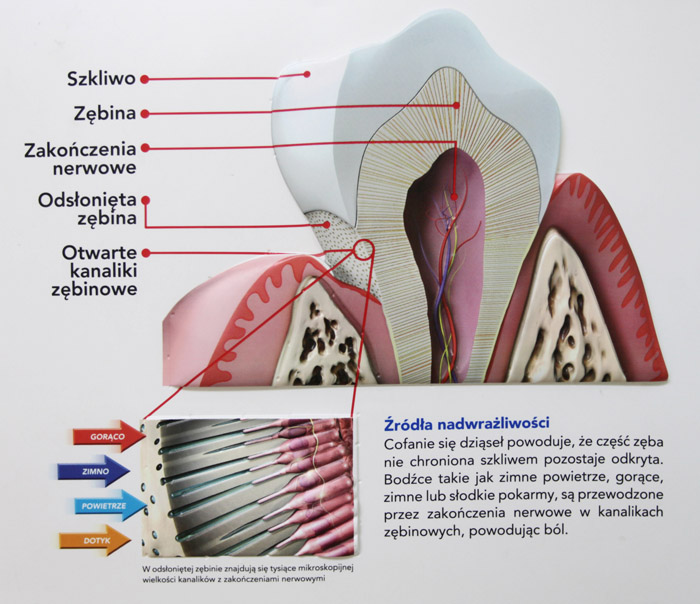
Nadwrażliwość zębów to dolegliwości bólowe pojawiające się podczas mycia zębów, jedzenia zimnych potraw, picia gorących napojów. Nadwrażliwość zębów może pogłębiać nieodpowiedni wybór pasty. Na nadwrażliwość zębów wpływa dużo czynników takich jak: wady zgryzu, czy mechaniczne uszkodzenie szkliwa. Nadwrażliwość zębów głównie wypływa jednak z niewłaściwej higieny jamy ustnej. O nadwrażliwości mówimy wtedy, gdy dochodzi do uszkodzenia szkliwa zębów. Szkliwo zębów pozbawione szczelnej warstwy ochronnej osłaniającej unerwioną zębinę reaguje nadwrażliwością.
2. Nadwrażliwość zębów przyczyny:
złe nawyki higieniczne
wady zgryzu ( z ich przyczyny zęby są przeciążone dochodzi do uszkodzenia szkliwa i odsłonięcia zębiny)
spożywanie dużej ilości cytrusów i napojów gazowanych, które zmieniają odczyn śliny na kwaśny, co powoduje stopniową demineralizację szkliwa
choroby przewodu pokarmowego (ich następstwem jest zarzucanie treści żołądka przełyku)
częste wymioty (np. przy bulimii)
obgryzanie ołówków i paznokci może doprowadzić do mechanicznego uszkodzenia szkliwa
niekontrolowane zgrzytanie zębami podczas snu
zbyt intensywne czyszczenie zębów twardą szczoteczką w połączeniu z mocno ścierającą pastą, zwłaszcza wybielającą
zła technika mycia zębów – może przyczynić się do kaleczenia dziąseł oraz odsłonięcia szyjek zębowych, które nie chronione przez szkliwo stają się bardzo wrażliwe na bodźce czuciowe.
3. Nadwrażliwość zębów objawy:
Symptomem nadwrażliwości zębów jest ból odczuwalny podczas jedzenia zimnych i gorących dań i picia zimnych i gorących napojów. Ból może występować także podczas mycia zębów.
4. Nadwrażliwość zębów leczenie i łagodzenie objawów
W celach zapobiegawczych pacjentom z tendencją do nadwrażliwości zębów zaleca się: stosowanie specjalistycznej pasty zawierającej związki fluoru o niskich właściwościach ścierających, używanie miękkiej szczoteczki, delikatne mycie zębów ruchami wymiatającymi, wstrzymanie się od spożywania cytrusów lub kwaśnych napojów przed umyciem zębów. Pomocna może być również nić dentystyczna, oraz płyn do płukania jamy ustnej zmniejszający nadwrażliwość. W leczeniu nadwrażliwości zębów ważna jest- jeżeli zachodzi taka potrzeba, to znaczy kiedy szkliwo jest bardzo zniszczone- wizyta u stomatologa. Lekarz ten może zalecić wówczas nałożenie na zęby preparatu z fluorem lub użycie specjalistycznego preparatu działającego jak szkliwo w płynie. Jeżeli ubytki w szkliwie są duże można uzupełnić je wypełnieniem kompozytowym, które działa izolująco na bodźce powodujące nadwrażliwość, oddzielając je od wrażliwych zakończeń nerwowych.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest stomatologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmują lek. med. Bożena Kuśpiel-Mitka, Tomasz Martel oraz Krzysztof Raczyński. W celu zarejestrowania się do tych lekarzy lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
http://www.dentine.pl/nadwraliwo-zbw-59
Budowa zęba
13 kwietnia, 2018 BlogBudowa zęba może być podzielona na anatomiczną i histologiczną. W pierwszym przypadku ząb jest zbudowany z trzech części: korzenia, korony, szyjki. W drugim przypadku ząb zbudowany jest z czterech rodzajów tkanek.
Budowa zęba:
Korzeń – część zęba umiejscowiona w kościach szczęk. Stanowi on ok 2/3 zęba i utrzymuje go w stabilnym położeniu.
Korona – jest to jedyna widoczna, górna część zęba. W zależności od kształtu korony ząb pełni odpowiednie funkcje. Na przykład zęby przednie mają kształt dłuta i są ostre. Natomiast zęby trzonowe są zakończone płaskimi powierzchniami służącymi do rozdrabniania pokarmu.
Szyjka – to charakterystyczne przewężenie, które znajduje się na granicy z dziąsłem, pomiędzy korzeniem a koroną.
Brzeg dziąsła – miejsce, w którym ząb styka się z dziąsłem. Przy braku odpowiedniej higieny (złe szczotkowania) na brzegu dziąsła powstaje płytka nazębna oraz kamień nazębny. Prowadzi to do stanów zapalnych i chorób dziąseł.
Szkliwo – najbardziej zewnętrzna warstwa zęba. Szkliwo jest najtwardszą i najbardziej zmineralizowaną tkanką ludzkiego organizmu. Niestety w przypadku braku dbania o zęby może ulec zniszczeniu.
Cement – jest najbardziej zewnętrzną warstwą w korzeniu i wspomaga jego mocowanie w zębodole.
Zębina – podstawowy budulec zęba. Jest to ta część zęba, która znajduje się pod szkliwem.
Miazga – tkanka miękka znajdująca się wewnątrz wszystkich zębów. Jest zbudowana z nerwów oraz naczyń krwionośnych. Dotarcie próchnicy do miazgi zazwyczaj objawia się bólem.

W jamie ustnej dorosłego człowieka prawidłowo znajduje się od 28 do 32 zębów.
Każdy ząb pełni określoną funkcję. Zęby dzielimy na:
Siekacze : ostre zęby przednie w kształcie dłuta (4 na górze i 4 na dole), służące do przegryzania pokarmu.
Kły : mają stożkowaty (lub guzkowaty) kształt i służą do rozrywania pokarmu.
Zęby przedtrzonowe : mają dwa zaostrzone guzki na powierzchni żującej i czasami są nazywane zębami dwuguzkowymi. Przedtrzonowce służą do rozgniatania i rozrywania pokarmu.
- Zęby trzonowe : posiadają wiele guzków na powierzchni żującej i służą do rozdrabniania pokarmu
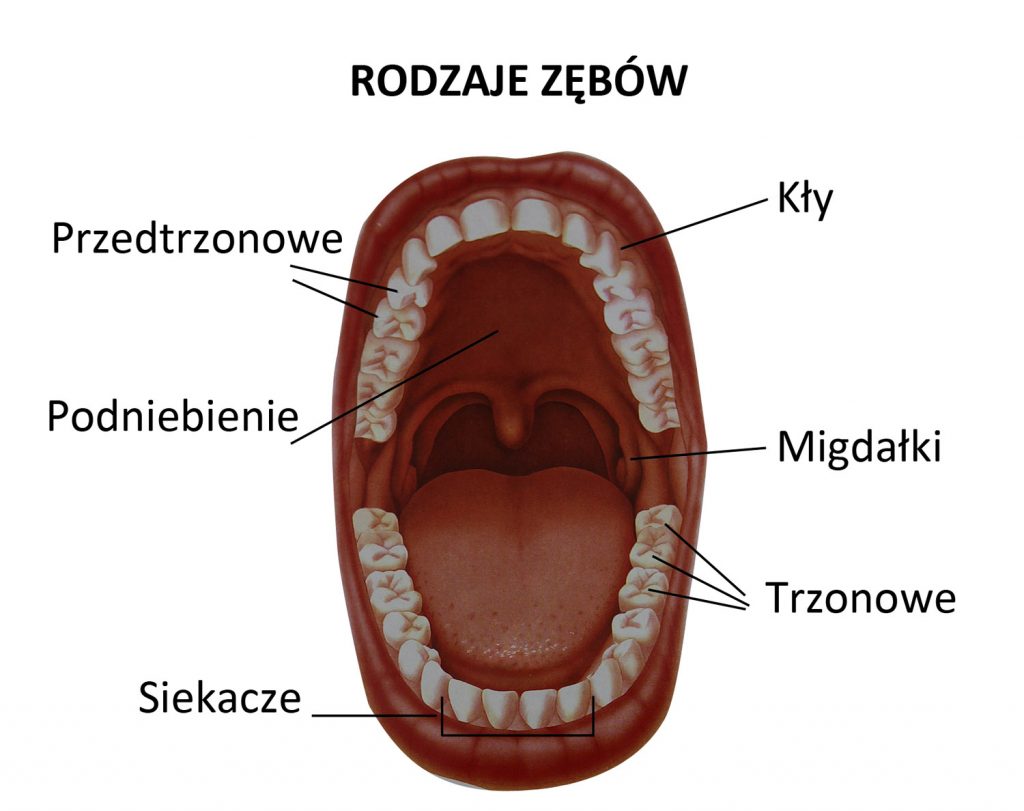
W uzębieniu mlecznym nie ma grupy zębów przedtrzonowych i nigdy nie występują trzecie zęby trzonowe, więc w sumie jest 20 zębów. W każdym łuku zębowym znajdują się 4 siekacze, dwa kły i 4 zęby trzonowe.
Źródła zdjęć:
https://www.dental-design.com.pl/warto-wiedziec/budowa-zeba-co-warto-wiedziec/
http://www.dentine.pl/jama-ustna-i-zby-58
Nowy stomatolog. Lek. dent. Tomasz Martel
22 lutego, 2018 Aktualności, OkulickiegoWitamy,
z przyjemnością, chcielibyśmy ogłosić, że do naszego zespołu dołączył nowy lekarz dentysta Tomasz Martel. Będzie on przyjmował w poniedziałki od godziny 16 w naszej placówce przy ul. Okulickiego.
Pierwsze wizyty u p. Tomasza planowane są na 5 marca br. Można się na nie rejestrować zarówno w sposób standardowy jak i przez naszą e-rejestrację dostępną pod adresem:

