Miesiąc: styczeń 2019
Choroba Creutzfeldta- Jakoba
30 stycznia, 2019 BlogCo to jest choroba Creutzfeldta- Jakoba?
Choroba Creutzfeldta- Jakoba charakteryzuje się degeneracją istoty szarej kory mózgowej, czyli skupiska ciał komórek nerwowych. Choroba ta jest inaczej nazywana gąbczastym zwyrodnieniem mózgu. W obrębie istoty szarej kory mózgowej powstają wakuole, czyli pęcherzykowate cząstki wypełnione infekcyjnym białkiem (tzw. prionami). Powodują one zanik tkanki nerwowej, a następnie zgąbczenie mózgu (spongiozy). Mózg dosłownie zaczyna przypominać gąbkę. Statystycznie na tą chorobę zapada rocznie jedna osoba na milion.
Choroba Creutzfeldta-Jakoba przyczyny:
Mniejsze od wirusa białko- prion (czynnik zakaźny) ma wpływ na powstawanie choroby. Białko to jest spotykane zarówno u ludzi jak i u zwierząt. Wchodzi ono w skład otoczek komórek nerwowych oraz leukocytów (białych ciałek krwi). Prion to białko, które ma dwie postaci:postać zwykłą oraz chorobotwórczą (scrapie). Mają one identyczny skład chemiczny (zarówno jedna jak i druga forma), inne jest tylko przestrzenne ułożenie aminokwasów, z których są zbudowane.
Odmiana chorobotwórcza- scrapie charakteryzuje się tym, że w kontakcie z normalnym białkiem przekształca je w sobie podobne. Ma to szereg skutków: zmienione białka na zasadzie domina przekształcają lawinowo następne, a te kolejne, itd. Gdy zgromadzi się dostatecznie dużo chorobotwórczego białka, dochodzi do zaniku komórek mózgowych.
Kiedyś drogi rozprzestrzeniania się prionów były znacznie ograniczone z uwagi na fakt, iż określony rodzaj prionów przebywał w organizmie zwierzęcym tylko jednego gatunku. Problem nasilił się obecnie tzn. doszło do wyhodowania odmian prionów, które są bardzo odporne i mają predyspozycje do przenoszenia zakażenia na różne gatunki ssaków, a przyczyniły się do tego produkcja żywności na skalę przemysłową i duża liczba wtórnych zakażeń zwierząt na skutek karmienia ich mączką mięsno-kostną pochodzącą z różnych gatunków zwierząt.
Tylko mały fragment prionu zwierzęcego (kilka aminokwasów) musi być identyczny z ludzkim aby choroba mogła zostać przeniesiona na człowieka. Ustalono, że u ludzi choroba prionowa może rozwinąć się:
– w wyniku samoistnej zmiany białek prionowych z postaci niechorobotwórczej w chorobotwórczą; zależy to od uwarunkowań genetycznych
– na skutek zakażenia prionem BSE pochodzącym od chorych zwierząt przez zjedzenie zakażonych produktów, najczęściej jest to mięso wołowe
– jako zakażenie związane z działaniami medycznymi (przeszczepy rogówki, opony twardej mózgu, po stosowaniu hormonu wzrostu pochodzącego z ludzkich przysadek).
Choroba ta występuje na całym świecie.
Choroba Creutzfeldta- Jakoba objawy:
Na początku u osób cierpiących na tą chorobę występują zaburzenia czucia i kordynacji ruchów albo pojawia się u nich dezorientacja i nieadekwatne zachowanie z nasilaniem się objawów. Późniejszymi konsekwencjami choroby jest dojście do pełnego otępienia i śpiączki.
Ważny jest fakt, że stuprocentowe pozbycie się choroby wśród zwierząt eliminuje źródło czynnika infekcyjnego, co jest jednoznaczne z likwidacją zagrożenia dla zdrowia człowieka. Innymi objawami choroby mogą być:
– wspomniane już zaburzenia czucia, równowagi i koordynacji ruchowej
– stany drżenia ciała
– niedowłady kończyn najpierw dolnych potem górnych prowadzące do upośledzenia psychomotorycznego
Jednak najważniejszym kryterium do postawienia diagnozy jest występowanie szybko postępującego otępienia.
Stwierdzono również, że w przebiegu choroby mogą występować objawy psychopatologiczne, które bez wnikliwej analizy można błędnie utożsamiać z psychiatrycznymi jednostkami chorobowymi. Należą do nich:
– psychozy
– lęki
– zaburzenia snu
– zaburzenia zachowania
– depresja
Choroba Creutzfeldta -Jakoba – diagnoza:
Aby postawić właściwą diagnozę należy poddać się badaniu elektroencefalograficznemu (EEG). Koniecznym jest także wykonanie badań obrazowych np. tomografii komputerowej, która ujawnia cechy zaniku mózgu.

Choroba Creutzfeldta- Jakoba- leczenie:
Choroba ta zwana inaczej zgąbczeniem mózgu ma przebieg o charakterze nieodwracalnym. Nie odkryto lekarstwa, które zwalczałoby chorobotwórcze priony. W związku z tym nie da się zatrzymać postępującej choroby.
źródła zdjęć:
Higiena intymna - jak o nią dbać?
28 stycznia, 2019 Blog
Higiena intymna to zachowanie czystości i komfortu miejsc intymnych. Zachowanie zasad higieny intymnej zapobiega infekcjom i podrażnieniom. Prawidłowa higiena intymna daje poczucie świeżości i czystości, jest ważna dla zachowania zdrowia.
Na co należy zwrócić uwagę:
Błony śluzowe zewnętrznych narządów płciowych i pochwy osłania śluz. Płyn, czy żel do higieny intymnej powinien łagodnie myć i odświeżać podtrzymując kwaśne pH i chroniąc naturalną mikroflorę okolic intymnych i pochwy.
Zbyt częste mycie miejsc intymnych jest niepożądane ponieważ zaburza naturalną florę bakteryjną pochwy, w skutek czego powstają zakażenia. Korzystne dla higieny intymnej jest branie raz dziennie szybkiego, odświeżającego prysznica. Podczas miesiączki zalecane jest podmywanie się w zależności od potrzeb (chociaż raz dziennie). Można również używać chusteczek do higieny intymnej powinny one być hipoalergiczne, bez aromatów i barwników.
W czasie miesiączki zrezygnuj z gorących kąpieli ponieważ to nasila krwawienie.
Należy podmywać się ruchami od przodu do tyłu aby zmniejszyć ryzyko przenoszenia bakterii z odbytu do pochwy.
Nie powinno się używać gąbek jednorazowych ani myjek ponieważ żyją na nich grzyby. Ważne jest aby często zmieniać ręcznik służący do osuszania miejsc intymnych. Osoby ze skłonnością do infekcji powinny używać chusteczek higienicznych.
Zapewnij sobie i partnerowi higienę intymną przed stosunkiem, a po oddaj mocz i podmyj się płynem do higieny intymnej.
Przy kupowaniu bielizny staraj się wybierać tą bawełnianą, nie noś stringów.
Zwróć uwagę na częstą wymianę środków higienicznych podczas miesiączki- nie używaj więcej niż raz tego samego tamponu lub podpaski. Noś zawsze czystą bieliznę.

Kosmetyki odpowiednie do higieny intymnej:
Unikaj płynów do higieny intymnej, które zawierają zapachy, syntetyczne barwniki i konserwanty.
Skład odpowiednich płynów do higieny intymnej powinien zawierać:
– składniki regenerujące błonę śluzową (wyciąg z przywrotnika)
– łagodzące podrażnienia (prowitaminę B5, wyciąg z lukrecji, alantoinę)
– składniki natłuszczające (glicerynę, lanolinę, oleje roślinne)
– działające grzbobójczo i przeciwzapalnie (wyciąg z macierzanki, nagietka, rumianku, kwas mlekowy)
Zwykłe mydło zasadowe nie nadaje się do mycia okolic intymnych z uwagi na fakt, iż posiada odczyn pH powyżej 8,5, wnętrze pochwy zaś ma odczyn pH 4,5.

Infekcja okolic intymnych:
Jeśli mamy do czynienia z lekkim świądem i otarciem możemy użyć maści Alantan, przemywać wrażliwe okolice płynem Asucalen lub rozpuszczonym w wodzie proszkiem Tantum Rosa. Pomóc też może nasiadówka z naparu rumianku (10-15 minut). Jeżeli nie uda się pozbyć objawów w ciągu 1-2 dni należy skonsultować się z lekarzem.
Higiena intymna podczas menstruacji:
Nie poleca się używania wkładek higienicznych na co dzień, ale gdy wydzieliny jest bardzo dużo. Powinno się je wymieniać minimum 3 razy dziennie ponieważ odznaczają się dobrą pochłanialnością wilgoci i mogą powodować otarcia naskórka i podrażnienia. Unikaj wkładek i podpasek z foliową podkładką oraz tych zapachowych. Nie wybieraj tamponów podczas menstruacji jeżeli często masz infekcje. Podpaski możesz zmieniać w okresie co 4-5 godzin, w zależności od nasilenia krwawienia. Zaleca się używanie na co dzień białego lub szarego bezzapachowego papieru toaletowego.
źródła zdjęć:
Zapalenie przyzębia - Paradontoza
23 stycznia, 2019 BlogCo to jest zapalenie przyzębia?
Zapalenie przyzębia (paradontoza) to grupa chorób, w której skład wchodzą zespół tkanek otaczających szyjkę i korzeń zęba. Jego elementami są: ozębna, wyrostek zębodołowy, oraz dziąsło. Przyzębie pełni rolę aparatu odżywiającego ząb i umocowującego go w zębodole. Spośród chorób przyzębia możemy wyróżnić: zapalenie dziąseł oraz zapalenie przyzębia.
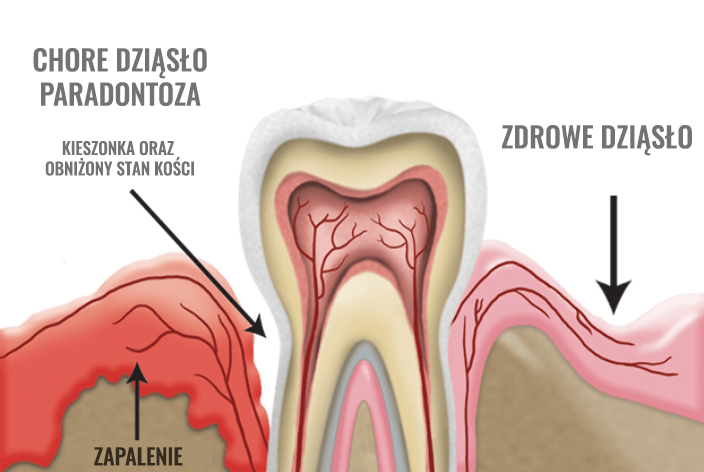
Choroba jest najłatwiejsza do wyleczenia na etapie najwcześniejszym, czyli zapalenia dziąseł. Ignorowany stan zapalny dziąseł może ewoluować i objąć tkanki utrzymujące zęby, czyli włókna kolagenowe, łączące zęby z kością oraz kość otaczającą ząb. Kiedy mamy do czynienia z takim stanem mówimy o chorobie przyzębia. Jest to stan poważny. Następstwem nie leczonej choroby przyzębia jest zniszczenie tkanek otaczających ząb. Odsłaniają się szyjki i korzenie zębów, dziąsła cofają się. Zęby pozbawione ostoi zaczynają się przemieszczać ruszać, a w końcu wypadają.
Choroby przyzębia przyczyny
Nieprawidłowa higiena jamy ustnej przyczynia się do chorób i jest głównym powodem zapalenia dziąseł. Dzieje się tak w 90% przypadków. Na skutek nieprawidłowego lub zbyt rzadkiego mycia zębów, na zębach osadza się płytka nazębna. Płytka nazębna ma postać miękkiego osadu, w skład którego wchodzą resztki pokarmowe oraz bakterie. Odkładające się złogi ściśle przylegają do powierzchni zęba ale dają sięusunąć poprzez dokładne szczotkowanie. Jeśli jednak płytka nazębna jest nieusuawana, to z czasem twardnieje i zamienia się w kamień. Toksyny, których źródłem jest płytka nazębna, bezpośrednio odpowiadają za proces zapalny.
Zapalenie przyzębia jest rezultatem nieleczonego zapalenia dziąseł. Proces ten należy do nieodwracalnych. Zmiany chorobowe obejmują nie tylko dziąsła, ale też kości i więzadła zęba.
Do pozostałych przyczyn chorób przyzębia należą:
– cukrzyca
– wady zgryzu
– braki witamin głównie z grupy B i C
– zaburzenia metaboliczne
– nieprawidłowo wykonane wypełnienia i uzupełnienia protetyczne
– mechaniczne uszkodzenia dziąseł, np. twardym jedzeniem, zbyt mocnym szorowaniem zębów
– bruksizm
– leki podawane chorym na padaczkę, blokery kanału wapniowego, czyli preparaty stosowane przy zwalczaniu chorób układu krążenia, antybiotyki (cefalosporyny)
– częste wymioty- oznaczają nadmierną ilość kwasu w ustach, a to prowadzi do wytrawienia błony śluzowej. Powstają głębokie wżery, dziąsła stają się słabe.
Na chorobę tą cierpią nie tylko osoby starsze, ale także młodsi pacjenci to znaczy przed 30 rokiem życia. Wówczas jest to postać agresywna choroby, w której zniszczenie tkanki kostnej może w okresie 3 miesięcy osiągnąć 2mm, co u pacjenta wiąże się często z uszkodzeniem jego układu odpornościowego.
Choroby przyzębia objawy
Pierwszym niepożądany objawem choroby jest krwawienie z dziąseł podczas mycia lub w trakcie badania stomatologicznego w postaci zgłębnikowania rowka dziąsłowego. Objawy te świadczą o stanie zapalnym.
Kiedy płytka nazębna jest nie usuwana przez 3-4 dni może pojawić się stan zapalny. Ma to wpływ na dziąsła, stają się wtedy one:
– zaczerwienione
– obniżają się szyjki zębowe
– obrzęknięt
– tkliwe
– podatne na krwawienie w trakcie mycia lub podczas jedzenia nawet niezbyt twardych pokarmów
– skutkuje to rozchwianiem zębów
– nadwrażliwość szyjek zębowych na ciepło i zimno
– suchość niesmak i brzydki zapach z ust

Gdy dziąsła zaczynają krwawić pacjent zaczyna słabiej szczotkować zęby. Wydaje mu się, że pozwoli to na wygojenie się dziąseł. Jest to błąd ponieważ wówczas powstaje coraz grubsza płytka nazębna, toksyny bakteryjne drażnią dziąsło, dlatego krwawi ono jeszcze bardziej.
Choroby przyzębia leczenie
Kiedy wdał się stan zapalny dziąseł należy skierować się do lekarza, który dokona usunięcia kamienia nadziąsłowego, poddziąsłowego i płytki nazębnej. W przebiegu zapalenia przydziąseł w pierwszej kolejności wdraża się leczenie przeciwzapalne (podobnie jak w przypadku zapalenia dziąseł), usuwające przyczynę choroby. Kolejnym krokiem jest naprawa uszkodzonych struktur przyzębia usuwająca skutki schorzenia. Do środków leczniczo-regeneracyjnych należą: gingiwektomia, kiretaż czy operacje płatowe. Tymi zabiegami zajmuje się już lekarz specjalista periodontolog.

źródla zdjęć:
Niewydolność hormonalna jąder
21 stycznia, 2019 BlogCzym jest niewydolność hormonalna jąder?
Niewydolność hormonalna jąder nazywana jest również hipogonadyzmem lub hipogonadyzmem męskim pierwotnym. Zaburzenia występujące w okresie dojrzewania lub dojrzałości są przyczyną tej choroby. Wśród zaburzeń tych znajdują się np. zaburzenia jąder, komórek Sertoliego lub Leydiga. Do najczęściej spotykanych objawów tej choroby należą: bezpłodność, zmiana głosu męskiego na bardziej kobiecy, czy ginekomastię.
W leczeniu niewydolności hormonalnej jąder choremu podaje się głównie hormony- testosteron, jednak czasem konieczne jest usunięcie jednego jądra. Hipogonadyzm występuje w dwóch postaciach pierwotnej i wtórnej.
Jakie są rodzaje niewydolności hormonalnej jąder?
Niewydolność hormonalną jąder możemy podzielić na:
– całkowitą- wówczas równocześnie mamy do czynienia z niedoczynnością komórek Sertoliego oraz Leydiga (jest to spowodowane nadmiarem lutropiny i folitropiny)
– częściową- pojawia się zaburzona czynność hormonalna w komórkach Leydiga, następstwem tego jest nadmiar lutropiny lub brak czynności komórek Sertoliego
Przyczyny niewydolności hormonalnej jąder
Na niewydolność hormonalną jąder- przyczyniającą się m. in. do hipogonadyzmu- mogą wpływać różne czynniki takie jak:
– urazy mechaniczne
– promieniowanie Roentgena
– brak lub niedorozwój jąder (jądra)
– przewlekłe zatrucia (alkoholizm)
– choroby zakaźne ostre (rzeżączka, odra, ciągłe zapalenie przyusznic czyli świnka) i przewlekłe (kiła, gruźlica, cukrzyca)
– wiek (starzenie się)
– stany niedożywienia
– przepuklina pachwinowa
– wnętrostwo
– zaburzenie w chromosomach płciowych
– nowotwory
Nie ma ryzyka większych zaburzeń przy usunięciu lub uszkodzeniu jednego jądra w wypadku, gdy drugie jądro jest zdrowe. Zdrowe jądro przejmuje funkcje chorego.
Pierwotna niewydolność hormonalna jąder- jej przyczyny należy szukać w samych jądrach.
Wtórna niedoczynność hormonalna jąder- zachodzi gdy jądra zostają bezpośrednio uszkodzone na skutek zaburzeń w wydzielaniu hormonów (podwzgórza czy przysadki).
Eunuchoidyzm a niewydolność hormonalna jąder – różnice
Zespół objawów, który jest spowodowany niedorozwojem lub niedoczynnością jąder nazywany jest eunuchoidyzmem. Są uzależnione od wieku.
Możemy wówczas zauważyć:
– owłosienie i wygląd skóry typu kobiecego
– zmniejszenie siły mięśniowej
– niedorozwój narządów płciowych
– bezpłodność
– nadmiernie wysoki wzrost
– zanik mięśni
– zmęczenie
– brak wzwodu
– wysoki ton głosu
– zmniejszenie popędu płciowego
– brak mutacji
Nasilenie wymienionych objawów jest odpowiednio dostosowane do stopnia niedoczynności jąder. Kiedy jedno jądro jest zdrowe, to usunięcię drugiego nie ma wpływu na pojawienie się szczególnych zaburzeń w organiźmie.
Niewydolność hormonalna jąder – diagnoza i leczenie
Rozpoznanie choroby odbywa się na podstawie objawów, a także biorąc pod uwagę wyniki badań chorego. Po analizie wyników badań lekarz dokonuje diagnozy.
Do potrzebnych badań, które trzeba wykonać należą: badania hormonalne LH i FSH oraz badania prolaktyny, USG jąder i badania morfologiczne. Obejmują one (badania) sprawdzanie poziom hormonów męskich – androgenów (głównie testosteronu).

Jeśli chodzi o kwestię leczenia to pacjent powinien przyjmować preparaty z hormonami głównie z testosteronem przez odpowiednio długi czas. Leczenie takie określa się jako substytucyjne. Terapia odbywa się jedynie w specjalistycznych placówkach, biorąc pod uwagę całokształt stwierdzonych zmian – głównie laboratoryjnych badań hormonalnych.
źródła zdjęć:
Kręcz szyi
15 stycznia, 2019 Blog1. Co to jest kręcz szyi?
Kręcz szyi (łac. torticollis, caput obstipum) to choroba, która charakteryzuje się przymusowym odchyleniem szyi w jednym kierunku. Choroba ta jest najczęściej spotykana u dzieci ale występuje też u dorosłych.
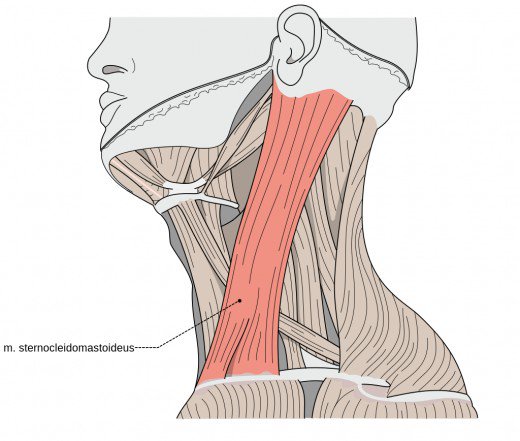
U podłoża tej choroby leży wada mięśnia mostkowo- obojczykowo – sutkowego po jednej stronie ciała, czego następstwem jest bolesne przechylenie głowy na bok oraz jej skręcenie w stronę przeciwną ze wzrokiem skierowanym lekko w górę. Lewostronny kręcz szyi charakteryzuje się tym, że szyja jest zgięta w lewo, głowa skręcona w prawo, natomiast analogicznie kręcz prawostronny odznacza się tym, że szyja jest zgięta w prawo, a głowa skręcona w lewo.
Druga forma tej choroby jest częściej spotykana. W efekcie choroba prowadzi do rozciągnięcia i wzmożenia napięcia mięśnia po jednej stronie szyi, podczas gdy po drugiej stronie ten sam mięsień jest przykurczony i osłabiony
2. Kręcz szyi rodzaje i przyczyny
– kręcz szyi wrodzony- u przyczyn kręczu szyi wrodzonego leżą uraz okołoporodowy w obrębie szyi powstały przy przechodzeniu dziecka przez drogi rodne lub nieodpowiednie ułożenie główki dziecka w łonie matki. Z kolei kręcz wrodzony, u podłoża którego leżą zmiany kostne może powstawać w wyniku obecności wad rozwojowych w obrębie kośćca lub zmian w budowie kręgów, które charakteryzują chorobę Klippela Feila.
– kręcz szyi nabyty – najczęstszymi powodami nabytej formy kręczu szyi są: zapalenie węzłów chłonnych, stany zapalne, które obejmują ropnie poza gardłowe, zapalenie migdałków a także zapalenie wyrostka sutkowatego oraz choroby reumatyczne bądź dyskopatia. Skutkami wszystkich tych chorób może być kręcz szyi nabyty. U podłoża choroby może też leżeć nietypowa przepuklina dysku międzykręgowego lub podwichnięcie kostne.
Z kręczem szyi mogą się wiązać również nagłe ruchy czynne i bierne szyi, jak również przyjmowanie nieprawidłowej postawy ciała (na przykład złe usytuowanie głowy podczas leżenia). Innymi powodami skręcenia szyi mogą być: uszkodzenia kręgów szyjnych, porażenia wiotkie, a nawet wady narządu wzroku, słuchu lub zaburzenia na tle układu nerwowego. Zapalenie szpiku kostnego oraz guzy nowotworowe także mogą doprowadzić do rozwoju choroby.
W większości przypadków nie wykazano jasnej przyczyny skręcenia szyi, mówimy wówczas o kręczu idiopatycznym
3. Kręcz szyi objawy
Głównym objawem jest skręcenie szyi i przechylenie głowy na bok, wzrok jest skierowany lekko na bok. Objawami współtowarzyszącymi są;
– ból lub sztywność szyi
– ból głowy
– niemożność normalnego poruszania głową
– uchylenie podbródka po jednej stronie
– obrzęk mięśni szyi

U dzieci oprócz kręczu szyi może występować uniesienie jednego ramienia w kierunku objętych skurczem mięśni szyi. W przebiegu choroby deformacja powiększa się. Po stronie przykurczonej twarz staje się mniejsza, następuje odchylenie nosa w stronę chorą, kąty oczu i uszu obniżają się, a oko zaczyna wyglądać na mniejsze i innego kształtu. Choroba doprowadza także do zniekształcenia układu kostnego: powstaje nieprawidłowy zgryz i odkształcenie czaszki. W odcinku szyjnym kręgosłupa zaczyna powstawać skolioza łukiem skierowana w stronę zdrową.
4. Kręcz szyi – diagnoza
Typowymi badaniami przeprowadzanymi dla rozpoznania kręczu szyi jest między innymi elektromiogram (EMG), którego zadaniem jest zmierzenie aktywności elektrycznej w mięśniach. Badanie to daje obraz, które partie mięśniowe zostały dotknięte schorzeniem. Można także zastosować RTG i rezonans magnetyczny.
5. Kręcz szyi leczenie
W terapii wrodzonego kręczu szyi warto pamiętać o ćwiczeniach rozciągających mięśnie szyi. Jeśli rehabilitacja nie daje pożądanych efektów i jeżeli jest to konieczne wadę można skorygować za pomocą zabiegów chirurgicznych. Służą one między innymi: przedłużaniu mięśni szyi, cięciu nerwów lub mięśni czy fuzji chirurgicznej patologicznych kręgów.
6. Kręcz szyi u dziecka jak zapobiegać?
1. Należy zwrócić uwagę na to, by dziecko z kręczem szyi nie odwracało głowy w stronę przykurczonego mięśnia. Powinno się pamiętać o odpowiednim ustawieniu łóżka dziecka (należy je ustawić blisko źródła światła, by zwracać uwagę dziecka) oraz zawieszać zabawki nad łóżkiem i wózkiem dziecka.
2. Układając dziecko do snu powinno się kłaść je na plecach z głową usytuowaną między na przykład workami lub innymi przedmiotami, które służą stabilizacji obojczyków i uniemożliwiają unoszenie barków.
3. Karmienie dziecka powinno się odbywać z butelką lub piersią podawaną po stronie przykurczu mięśnia.
Źródła zdjęć:
https://usercontent1.hubstatic.com/11771658_f520.jpg
http://www.bluestonechiropractic.com/wp-content/uploads/Torticollis.jpg
http://bi.gazeta.pl/im/58/d5/d0/z13686104Q,Jedna-ze-skuteczniejszych-metod-leczenia-kreczu-sz.jpg
Ciągłe zmęczenie i nerwowość - niedobór witamin z grupy B
15 stycznia, 2019 Blog
1. Co to są witaminy z grupy B?
Witaminy B należą do grupy substancji rozpuszczalnych w wodzie, które są odpowiedzialne za różnego typu przemiany metaboliczne. Przemiany te mają znaczenie dla codziennego funkcjonowania organizmu. Niedobory tej witaminy mają wpływ na objawy ogólne (przemęczenie,spadek aktywności, osłabienie) oraz na specyficzne objawy narządowe.
2. Witaminy B działanie
Zespół witamin B to kompleks substancji o różnorodnych funkcjach metabolicznych. Jest złożony z następujących witamin.
– B1 – tiamina- reguluje przemiany białek i węglowodanów, uczestniczy w syntezie ATP oraz neuroprzekaźników,
– B2 – ryboflawina – ma znaczenie przy transporcie tlenu do komórek, normuje płytki krwi, kiedy jej brak nie działają prawidłowo witaminy B3 i B6.
– B3 – niacyna – niezbędna do przemian ATP, działa na stan układu nerwowego i skóry.
– B5 – kwas pantotenowy i aktywna postać, koenzym A wpływa na przemiany, których następstwem jest pozyskiwanie energii z podstawowych związków, jest konieczny do syntezy melatoniny i innych neuroprzekaźników oraz witaminy D.
– B6 – pochodne pirydyny- wpływa na układ odpornościowy, bierze udział w syntezie hemoglobiny i prostaglandyn działających między innymi w układzie krążenia, jest odpowiedzialna za liczne przemiany metaboliczne
– B7 – biotyna uważana za witaminę piękna. Wpływa dobroczynnie na stan skóry paznokci i włosów. Ma znaczenie w regulacji poziomu cukru we krwi oraz procesu krzepnięcia.
– B9 – kwas foliowy – pełni ważną rolę w procesach namnażania komórek, jej niedobór możemy zauważyć w układzie krwiotwórczym, pokarmowym oraz okresie ciąży
– B12 – kobalamina- wraz z kwasem foliowym uczestniczy w syntezie czerwonych krwinek, oddziałuje też znacznie na układ nerwowy
Witaminy z grupy B są odpowiedzialne za wiele przemian metabolicznych, które łączą się z łańcuchem pozyskiwania energii przez komórki ciała. Ich niedobory najczęściej widać w tkankach o największych wymaganiach substancji odżywczych, czyli w układzie nerwowym i tam, gdzie komórki muszą się szybciej namnażać.
3. Witaminy B przyczyny niedoboru
Niedobory witaminy B mogą być traktowane ogólnie (w przypadkach ogólnego niedożywienia) lub może się zdarzyć, że są izolowane, gdy mówimy o wyłącznie jednej lub kilku substancjach z tej grupy. Jeśli chodzi o niedobór izolowany mogą się składać na niego takie czynniki jak: niewłaściwie dobrana dieta lub zwiększone wymaganie konkretnej witaminy. Rzadko występuje niedobór witamin B3 oraz B5 i B6. Witamina B3 może być przez organizm dostarczana w dostatecznej ilości z białek. Witamina B5 i B6 są powszechnie obecne w większości pokarmów i ogólnodostępne w nadmiarze. Pozostałe witaminy docierają do organizmu z pożywieniem.

4. Objawy niedoboru witamin z grupy B
Skutkiem niedoboru witamin z grupy B mogę być takie objawy jak: ogólne osłabienie, apatia i niechęć do działania, spadek siły mięśniowej. Mogą być obecne również niewielkie zaburzenia czucia oraz takie objawy jak: niepokój, nienaturalne pobudzenie nerwowość.

Charakterystycznymi symptomami są:
– zespoły złego wchłaniania i biegunki
– łamliwość włosów i paznokci -ogólne pogorszenie ich stanu
– anemia
– pelagra
Nie należy narażać się na niedobory witaminy B w trakcie ciąży bo jest to niebezpieczne. Skutkuje to zaburzeniami rozwojowymi układu nerwowego albo innymi wadami wrodzonymi.
5. Niedobory witaminy B zapobieganie
Powinno się zadbać o bogatą w witaminy dietę. Preparatów z apteki należy używać jedynie w przypadku ostrych niedoborów.
Dieta bogata w witaminę B powinna zawierać:
– szpinak
– ziarno owsa
– fasolę i inne rośliny strączkowe
– nasiona słonecznika, dyni, lnu
– orzechy
– wątróbkę
– soję i mleko sojowe
– drób, ryby i owoce morza
– jajka i przetwory mleczne
Jeżeli objawy neurologiczne nie ustępują pomimo zastosowania diety, a samopoczucie nie ulega zmianie – należy skonsultować się z lekarzem.

źródła zdjęć:
https://3.allegroimg.com/original/0c42a3/e709f7e449b2841cad3f782da353
https://www.drlinaman.com/wp-content/uploads/2015/09/Think-Before-You-Speak.jpg
https://image.freepik.com/free-photo/tired-old-woman-remove-eyeglasses-massage-eyes-after-read-book_61573-195.jpg
https://surojadek.com/wp-content/uploads/brak-witaminy-B12-mo%C5%BCe-by%C4%87-niebezpieczny-dla-zdrowia.jpg
Zapalenie gruczołu Bartholina
10 stycznia, 2019 Blog1. Co to jest zapalenie gruczołu Bartholina?
Zapalenie gruczołu Bartholina charakteryzuje się obrzmieniem, zaczerwienieniem i pojawieniem się guza w przedsionku pochwy.
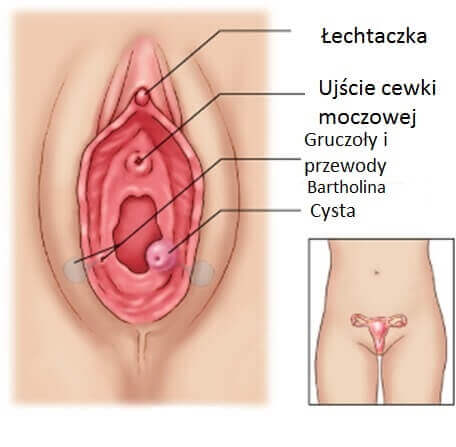
Gruczoły Bartholina to leżące po obu stronach przedsionka pochwy guzki wielkości ziarnka grochu. Konsekwencją nieleczenia tej choroby jest zapalenie narządów miednicy mniejszej. Na zapalenie gruczołu Bartholina najczęściej chorują kobiety aktywne seksualnie w wieku 20-40 lat.
2. Zapalenie gruczołu Bartholina objawy
Schorzenie to występuje w dwóch postaciach: w postaci przewlekłej i ostrej. W stanie ostrym pojawia się bolesny guz, który jest wyczuwalny, znajduje się on w przedsionku pochwy (może być utrudnieniem przy chodzeniu i siedzeniu), następuje zaczerwienie okolicy guza, pacjentka ma podwyższoną temperaturę, a ból nasila się podczas poruszania się.
W stanie przewlekłym guz ma postać bezbolesną, rzadko spotykane jest wystąpienie u pacjentki podwyższonej temperatury ciała.

3. Skąd bierze się zapalenie gruczołu Bartholina?
U przyczyn zapalenia gruczołu Bartholina leży najczęściej zakażenie bakteryjne. Konsekwencją infekcji jest obrzęk i zatkanie ujścia przewodów wyprowadzających- wytwarzana wydzielina zaczyna odkładać się w gruczole (powstaje tak zwana torbiel zastoinowa). W torbieli tworzy się ropień jeśli dojdzie do zakażenia zalegającej w niej zastoinowej wydzieliny.

W celu uniknięcia infekcji należy dbać o:
- używanie prezerwatyw – głównie gdy się ma kilku partnerów seksualnych
- pamiętać o odpowiedniej higienie miejsc intymnych (na przykład stosując żele do higieny intymnej o odpowiednim pH)
- noszenie przewiewnej, bawełniananej bielizny
- przyjmowanie preparatów zawierających kultury bakterii Lactobacillus i Bifidobacterium (doustnie lub miejscowo dopochwowo) w czasie trwania i po zakończeniu antybitykoteraapii.
4. Zapalenie gruczołu Bartholina – jak wygląda diagnostyka?
Diagnozę lekarz może postawić w oparciu o objawy kliniczne i badanie ginekologiczne przeprowadzone za pomocą wziernika. Zdarza się, że zachodzi konieczność przeprowadzenia tak zwanego posiewu z wydzieliny gruczołu Bartholina.

5. Leczenie – jakie kroki należy podjąć?
Leczenie zachowawcze służy obserwacji lub/i równoczesnym włączeniu antybiotykoterapii. W przypadku występowania mało nasilonych objawów zapalenia (lekki ból, niewielki obrzęk, zaczerwienienie) może zostać zastosowana antybiotykoterapia oraz “domowe sposoby leczenia'”. Są to: nasiadówki, lub okłady z preparatów zawierających octanowinian glinu (np. Altacet, płyn Burowa), rumianek, nadmanganian potasu (KMnO4) lub mieszanek ziołowych (np. Vagosan).
Źródła zdjęć:
https://krokdozdrowia.com/wp-content/uploads/2017/05/schemat-budowy-kobiecych-narzadow-zewnetrznych.jpg
https://www.drneelimamantri.com/wp-content/uploads/2017/04/edited.jpg
http://www.petermlotzemd.com/wp-content/uploads/2018/06/Cure-Vaginal-Dryness-1-825×510.jpeg
https://s.doctoroz.com/styles/720×480/s3/sites/default/files/media/image_thumb/Gynecologist-09-28-12-720.jpg?itok=qu0G2H-j
Jedna z przyczyn niepłodności - Hiperprolaktynemia
7 stycznia, 2019 BlogHIPERPROLAKTYNEMIA
1. Co to jest hiperprolaktynemia?
Hiperprolaktynemia to podwyższony ponad stan normy poziom prolaktyny w surowicy krwi. Prolaktyna jest hormonem dostarczanym przez przysadkę mózgową. Od tego hormonu zależy przede wszystkim wzrost płodu, a także gruczołów sutkowych w czasie ciąży. Po porodzie uaktywnia laktację. Mamy mogą karmić swoje dzieci właśnie za sprawą wysokiej prolaktyny. Hormon ten odpowiada także za inne zadania takie jak: wpływ na układ odpornościowy, bierze też udział w reakcji stresowej organizmu.
Prawidłowe stężenie prolaktyny u kobiet to:< 23 µg/l w fazie folikularnej (czyli początkowej fazie cyklu miesiączkowego zaczynającej się w pierwszym dniu miesiączki) i < 40 µg/l w fazie lutealnej (czyli w okresie poprzedzającym wystąpienie miesiączki), u mężczyzn natomiast < 20 µg/l. O hiperprolaktynemii mówimy gdy wartości te są znacznie wyższe.

2. Hiperprolaktynemia objawy
Objawami, których nie należy lekceważyć są: drażliwość, złe samopoczucie, nawracające bóle głowy, zaburzenia miesiączkowania czy wręcz wtórny zanik miesiączki, stany depresyjne, kłopoty z cerą, otyłość, ból piersi, trądzik, nadmierne owłosienie, mlekotok, ginekomastia (u mężczyzn). Wraz z występowaniem tych objawów prolaktyna osiąga poziom nawet 50 µg/l.
3.Hiperprolaktynemia przyczyny
Przyczyny fizjologiczne hiperprolaktynemii to ciąża i okres karmienia piersią. Zaobserwowano wzrost prolaktyny także podczas drażnienia brodawek sutkowych oraz stymulacji szyjki macicy- czyli podczas stosunku płciowego- podczas snu, po zjedzeniu potrawy bogatej w białko, a także podczas wysiłku fizycznego.
Wskaźniki patologiczne wywołujące hiperprolaktynemię to te, których powinien szukać lekarz. Najczęstszym sprawcą choroby są leki działające na układ nerwowy, przeciwdepresyjne. Następnie należy wspomnieć o takich przyczynach jak niedoczynność tarczycy i kory nadnerczy.
Czynnikami podwyższającymi prolaktynę są także: stres, choroby obejmujące ścianę klatki piersiowej, jak na przykład półpasiec, następnie gruczolaki (guzki) przysadki mózgowej, a także inne guzy naciskające na przysadkę mózgową, niewydolność i nowotwór nerek, rak oskrzeli, marskość wątroby. Te ostatnie przyczyny spotykane są rzadko. Niektórzy naukowcy głoszą, że winowajcami choroby są głównie leki psychotropowe. W Polsce za chorobę odpowiedzialny jest szeroko rozumiany stres psychiczny i fizyczny. Jest on bowiem przyczyną wzrostu wydzielania w organiźmie β-endorfin, które zwiększają aktywność opioidową mózgu i podwzgórza , czego następstwem jest wzrost wydzielania prolaktyny.
4. Hiperprolaktynemia leczenie
Hiperprolaktynemia sama w sobie nie stanowi choroby, a jedynie jest objawem jakiejś choroby, którą należy leczyć. Kiedy mówimy o podniesionym poziomie prolaktyny nie mamy na myśli diagnozy, ale punkt wyjścia do dalszych badań.

Aby wybrać sposób leczenia hiperprolaktynemii należy poznać jej przyczynę. Warto poddać się kontroli kompetentnego lekarza, który dokona selekcji leków zażywanych przez pacjenta w sposób ciągły oraz wykluczy podejrzenie innych chorób takich jak niedoczynność tarczycy. Jeżeli pacjent przyjmuje leki na przykład przeciwdepresyjne, to lekarz wspólpracując z psychiatrą może zalecić ich odstawienie na 2-3 dni i wówczas dokonać pomiaru poziomu prolaktyny. Gdy okaże się, że farmaceutyki są przyczyną wzrostu poziomu tego hormonu, konieczna może okazać się zmiana leków.
Gdy istnieje przypuszczenie guza przysadki lekarz powinien zadbać o skierowanie pacjenta na MRI głowy. Z uwagi na dobrą reakcję na leczenie farmakologiczne i zmniejszanie się gruczolaków po zastosowaniu leków nie usuwa sie ich chirurgicznie. Są wdrażane leki z grupy agonistów receptorów dopaminergicznych- do ich funkcji należy zahamowanie wydzielania prolaktyny.
Lekarze stosują następujące farmaceutyki:
– cabergolina (Dostinex)- jest najdroższy ale nie powoduje skutków ubocznych. Można go zażywać tylko 2 razy w tygodniu a nawet rzadziej.
– quinagolid (Norprolac)
– bromokryptyna (Parlodel, Bromergon, Bromocorn) – jest lekiem niedrogim ale powoduje wiele skutków ubocznych.
źródła zdjęć:
https://cdn-images-1.medium.com/max/120/1*Fz4m6niguHG1UeTwbOjynQ.jpeg
http://nextews.com/images/59/9a/599a0c6d7df70ec9.jpg
https://plodnosc.pl/wp-content/uploads/2018/10/Fotolia_153393112_Subscription_Monthly_M-420×292.jpg

