Tag: ginekolog bieńczyce
Mastalgia niecykliczna
3 grudnia, 2019 BlogCo to jest mastalgia niecykliczna?
Mastalgia niecykliczna charakteryzuje się bólem, który nie ma podłoża wiążącego się z cyklem miesiączkowym. Choroba ta może się pojawić pod wpływem uderzenia, nieprawidłowo dobranego biustonosza lub noszenia ciężkiej torby na ramieniu. Zdarza się, że ból eskaluje na całą jedną bądź obie piers lub skupia się w jednym miejscu. Ból ten nie jest objawem raka ale może współwystępować z niektórymi zmianami, które zwiększają prawdopodobieństwo jego wystąpienia. U starszych kobiet wystąpienie bólu jest powiązane z menopauzą i zaburzeniami hormonalnymi.

Niekiedy ból szczególnie ten skumulowany w jednym punkcie związany jest z artretyzmem.
Ból piersi – co go tworzy i dlaczego się pojawia?
Można wymienić dwa rodzaje mastalgii: mastalgię cykliczną i wspomnianą wyżej mastalgię niecykliczną. Pierwszy rodzaj jest najczęściej spotykany i ma podłoże hormonalnych zmian w cyklu miesiączkowym. Jeśli chodzi o ten przypadek mastalgię możemy przypisać do jednego z objawów zespołu napięcia przedmiesiączkowego. Do normy należy, że w pierwszej połowie cyklu rośnie poziom estrogenów, natomiast w drugiej progesteronu. W zespole napięcia przedmiesiączkowego występuje w drugim okresie cyklu zmniejszona produkcja progesteronu, a estrogenów zwiększona. Następuje zachwianie równowagi hormonalnej i zaczynają się pojawiać przykre dolegliwości.

Drugim czynnikiem może być nieprawidłowy wzrost stężenia prolaktyny, czyli hormonu wytwarzanego przez przysadkę mózgową. Od tego hormonu zależy rozwój gruczołów piersiowych w ciąży, a po porodzie reguluje on produkcję mleka do karmienia. Nadmiar prolaktyny u nieciężarnych skutkuje zahamowaniem produkcji progesteronu w drugiej fazie cyklu.
W mastalgi niecyklicznej jak już wspomniano główną przypadłością są zmiany morfologiczne w sutku: torbiele piersi, zwyrodnienie włóknisto- torbielowate i poszerzenie przewodów mlekowych, które powodują ból w piersiach.
Przyczyny mastalgii – dlaczego piersi bolą?
Najczęstszą przyczyną mastalgii jest zespół napięcia przedmiesiączkowego. Charakterystyczne jest wtedy, że ból piersi pojawia się w drugiej połowie cyklu i przechodzi wraz z pojawieniem się miesiączki. Piersi są obrzmiałe, czułe na dotyk, a brodawki zwykle twarde i można w ich pobliżu wyczuć zgrubienia. Może to przypominać objawy występujące w pierwszych tygodniach ciąży. W połogu wiele kobiet uskarża się na zapalenie gruczołów mlekowych. Kanaliki są zablokowane, a wytwarzany pokarm gromadzi się- pierś puchnie jest zaczerwieniona i bolesna.
Mastalgia bardzo często ma związek z istnieniem torbieli. Występują one przede wszystkim u kobiet między 30, a 50 rokiem życia. Torbiele to pęcherzyki wypełnione w środku płynem, które mogą dać o sobie znać jako małe, przesuwalne guzki. Ból w tym wypadku może eskalować do pachy. Bardzo intensywny ból piersi wywołują brodawczaki, które występują w przewodach mlekowych, zatykając je. Następstwem tego jest stan zapalny, a przy dotyku brodawki, wydobywa się surowicza wydzielina. W krytycznym przypadku mastalgia spowodowana jest rakiem piersi.
Mastalgia – jakie wykonać badania przy bólu piersi?
Ból piersi spowodowany miesiączką, występujący tuż przed nią i znikający po niej, wymaga tylko wywiadu i badania palpacyjnego. Nie ma konieczności dalszej diagnostyki. W sytuacji, gdy ból jest przewlekły i nie wiąże się z cyklem oraz, gdy z mastalgią współwystępuje wyciek z brodawki sutkowej i zaburzenia miesiączkowania, wówczas pojawia się potrzeba oznaczenia stężenia hormonów i wizyty u endokrynologa. Zawsze, gdy występuje mastalgia niecykliczna powinno się zastosować diagnostykę obrazową- w przypadku kobiet młodszych jest to USG, natomiast u starszych kobiet- mammografia. Jest to jedyny sposób na na rozpoznanie torbieli i wyeliminowanie możliwości istnienia nowotworu.
Zdarza się, że można pomylić mastalgię z bólami w okolicy piersi, zazwyczaj po lewej stronie. Taki ból może leżeć u podstaw choroby niedokrwiennej serca (zawał serca dusznica bolesna). Eskaluje on na żuchwę lub kończynę górną. Bólowi towarzyszą: niepokój, osłabienie i duszności. Wówczas zachodzi potrzeba wizyty w oddziale ratunkowym lub konsultacji z kardiologiem.
Jak sobie radzić z bólem piersi?
Gdy mastalgia nie jest związana z nowotworem, czy zmianami morfologicznymi można ją złagodzić samemu. Należy pozbyć się bodźców, które potencjalnie nasilają ból, są to: palenie papierosów, picie kawy, spożywanie tłustych potraw. Warto zadbać o dietę niskotłuszczową z dużą zawartością błonnika. Reguluje ona metabolizm estrogenu, zapobiegając tym samym nadmiernemu stężeniu tego hormonu w czasie drugiego okresu cyklu.
Ulgę w bólu może przynieść też stosowanie zimnych lub ciepłych okładów na piersi. Pomocny może się również okazać samodzielny masaż polegający na tym, by okrężnymi ruchami masować małe obszary wokół brodawek, mając namydlone ręce. Warto też do masażu dodać olej rycynowy, który łagodzi i zmniejsza obrzęk. Do leczenia domowego można wdrożyć również preparat ziołowy- soję, która jest źródłem izoflawonów wpływających na receptory estrogenowe.
Mastalgia – leczenie
Gdy ból piersi jest bardzo silny, a domowe sposoby nie przynoszą ulgi, trzeba zastanowić się nad leczeniem farmakologicznym. Można stosować jako suplement witaminy z grupy B(głównie B6) oraz E, które korzystnie wpływają na równowagę hormonalną, ponieważ regulują syntezę prostaglandyny E, przez co zmniejszają syntezę prolaktyny. Poza tym pacjentom można podawać niesteroidowe leki przeciwzapalne.
Dopiero, gdy te sposoby nie pomagają wdraża się leczenie hormonalne, między innymi: tamoksyfen, danazol i bromokryptynę. Tamoksyfen- zmniejsza stężenie estradiolu. Danazol wstrzymuje syntezę i uwalnianie hormonów jajnika oraz gonadotropin, przez co hamuje owulację. Odznacza się niższą skutecznością niż tamoksyfen w wypadku leczenia zespołu napięcia przedmiesiączkowego, w tym mastopatii. Bromokryptyna powoduje zmniejszenie wydzielania prolaktyny. Oprócz tego stosuje się gestageny w drugim okresie cyklu.
źródła zdjęć :

Mięśniaki macicy
6 sierpnia, 2019 BlogCo to są mięśniaki macicy?
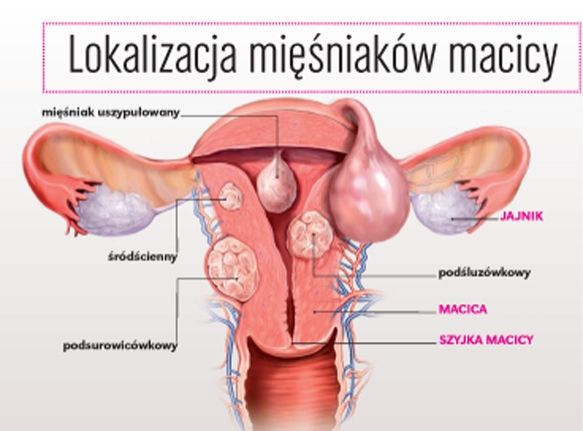
Mięśniaki macicy są rodzajem guzów, które tworzą się z włókien mięśniowych macicy. Najczęściej nie są złośliwe. Mogą powstawać na powierzchni, w ścianie, pod śluzówką albo na szyjce macicy. Mięśniaki macicy są dolegliwością powszechną ale zazwyczaj- w 99% przypadków mają postać łagodną. Ich powstawanie jest powiązane z tendencjami genetycznymi i problemami z poziomem estrogenów we krwi. Mięśniaki macicy mogą powodować różne objawy takie jak: bóle brzucha, obfite miesiączki, które skutkują anemią, bolesne uciski na różne części narządu rodnego.
Przyczyny i objawy mięśniaków macicy
Etiologia powstawania mięśniaków macicy jest nie do końca wyjaśniona. Ich tworzenie jest prawdopodobnie uwarunkowane przez zaburzenia produkcji i przemian niektórych substancji wydzielanych w układzie nerwowym. Nie bez znaczenia jest również występowanie wysokiego poziomu estrogenów we krwi. W początkowym etapie wzrostu mięśniaki z reguły nie powodują dolegliwości. Pojawienie się objawów jest skorelowane z umiejscowieniem, liczbą i wielkością guzków. Najczęstszymi objawami mięśniaków macicy są:
– plamienie z dróg rodnych
– obfite, bolesne i długie krwawienia miesiączkowe z występowaniem we krwi skrzepów
– nieregularne miesiączki
– krwawienia międzymiesiączkowe
– uczucie ciała obcego lub parcia w okolicy brzucha
– bóle w dole brzucha
Krwotoczne miesiączki implikuje fakt trudności w obkurczaniu się ścian macicy i wydłużone gojenie się miejsc po złuszczonym endometrium. Może to prowadzić do niedokrwistości (odczuwane dolegliwości: bóle głowy, osłabienie, duszność, przyspieszenie tętna). Duże guzy macicy mogą powodować ucisk na znajdujące się w pobliżu narządy. W sytuacji gdy mięśniaki macicy uciskają na pęcherz i cewkę moczową mogą nieść ze sobą zapalenie pęcherza moczowego, zaleganie moczu i napadowe nietrzymanie moczu. Ucisk na moczowody może skutkować wodonerczem i zaburzeniem funkcji nerek. Gdy uciskają na odbytnicę mogą powodować zaparcia, a nawet niedrożność jelit. Jeśli wraz z mięśniakiem współwystępują krwawienie z dróg rodnych, skurcze brzucha podobne do porodowych oraz, gdy uwidacznia się on w pochwie, mówimy wówczas o tak zwanym rodzącym się mięśniaku.
Postępowanie w leczeniu mięśniaków
Mięśniaki macicy często towarzyszą schorzeniom takim jak: endometrioza lub nowotwory śluzówki macicy. Guzy macicy rozwijające się po menopauzie lub stale się powiększające rzadko należą do mięśniaków. Nieleczone zmiany podlegają zwyrodnieniu- martwicy, rozmiękczeniu, zakażeniu, zwłóknieniu. Taka postać choroby wywołuje duże dolegliwości bólowe objawy tak zwanego ostrego brzucha i inne ogólnoustrojowe dolegliwości. Mięśniaki jednak należą do zmian łagodnych. Podlegają leczeniu dopiero wówczas, gdy występują z ich strony bolesne objawy. W większości przypadków leczy się je operacyjnie.
Guzom, które nie dają żadnych objawów należy się przyglądać i odwiedzać ginekologa regularnie co trzy miesiące. Nie zawsze istnieje potrzeba usuwania guzów operacyjnie. Czasami ich leczenie może być oparte na hormonoterapii. W wielu przypadkach nie odnosi ona jednak zamierzonych efektów i powoduje powikłania. Zachodzi potrzeba operacyjnego usunięcia mięśniaków macicy, nawet jeśli nie dają one objawów, jeśli:
– mięśniak jest bardzo dużych rozmiarów
– guz szybko się rozrasta
– mięśniak ma dużą szypułę i jest ruchomy w jamie brzusznej
– nie można wyeliminować guza jajnika
– mięśniaki powodują niepłodność
– występują nawykowe poronienia i\ lub porody przedwczesne
– mięśniaków jest wiele – tak zwana macica mięśniakowata
Operacja mięśniaków jest leczeniem z wyboru. W operacji można zastosować wykonanie drogą przezpochwową lub przezbrzuszną. Niestety usunięcie mięśniaka nie jest równoznaczne z całkowitym wyleczeniem ponieważ problem może nawracać. Zmiany w macicy można rozpoznać poprzez badanie ginekologiczne, badanie USG i laparoskopię.
źródła zdjęć:
http://static.prsa.pl/images/cd4a517c-f94c-4cbd-8ddf-4b6fc7ecd255.jpg
http://1.bp.blogspot.com/-g-S1x-sHr34/Ve02-Ru9ljI/AAAAAAAAALE.jpg
Zaburzenia owulacji
18 lipca, 2019 BlogCo to jest owulacja?
Owulacja (niefachowo zwana też jajeczkowaniem) jest stanem, w którym pęka dojrzały pęcherzyk jajnikowy i wyzwala z jajnika komórkę jajową (oocyt) do światła jajowodu. Samo jajeczkowanie jest bardzo złożonym procesem, czas jego trwania to 24 godziny i musi dać efekty kobiecy organizm. Zaburzenia owulacji mogą komplikować naturalny proces jajeczkowania.
Jajeczkowanie czyli owulacja
Niektóre kobiety rozpoznają, że mają owulację, gdy towarzyszy im lekki ból jajników. Owulację można też określić za pomocą obserwacji zmian pojawiających się w organizmie – wzrost i spadek temperatury oraz pojawienie się i zmiany śluzu wydzielanego przez szyjkę macicy. Niekiedy stosuje się testy owulacyjne. Co robić jeżeli miesiączka ustaje i występują zaburzenia owulacji?
Brak owulacji jest charakterystyczny dla kobiet w młodym wieku i tych starszych może jednak pojawić się u kobiet dojrzałych i w wieku rozrodczym.
Przyczyny braku jajeczkowania
Do przyczyn braku jajeczkowania należą:
– zaburzenia pracy jajników, które nie odpowiadają na sygnały hormonalne
– zaburzenia związane z jedzeniem (otyłość, anoreksja)
– zaburzenia metabolizmu na przykład cukrzyca
– zaburzenia pracy innych gruczołów dokrewnych (na przykład nadnerczy, czy tarczycy)
Lekarz musi zaobserwować jak wygląda stan układu hormonalnego, jego praca. Do jego powinności należy również przyjrzenie się funkcjonowaniu całego organizmu ponieważ konieczne jest wykluczenie przyczyny. Dlatego też, zgłaszając się do lekarza z powodu niemożności zajścia w ciążę, musimy się liczyć z koniecznością wykonania badań pozornie nie związanych z układem rozrodczym.
Symptomy zaburzenia jajeczkowania to nieregularne cykle, które raz wydłużają się w czasie, to znowu trwają krótko, cykle bardzo długie, po których miesiączka jest skąpa. Jeżeli zaobserwujemy nasilenie się dolegliwości napięcia przedmiesiączkowego, to jest to powodem do niepokoju.
Diagnostyka i leczenie zaburzeń jajeczkowania
Aby dokonać rozpoznania najpierw należy wykonać badania podstawowe. Lekarz rozpoczyna ginekologiczne badanie USG, w trakcie trwania którego wydaje opinię, czy nie ma nieprawidłowości w budowie macicy, jajników. Oprócz tego zwykle kieruje na ocenę poziomu hormonów FSH i LH prolaktyny i estradiolu (jeden z estrogenów). Jeżeli wyniki te są bez odchyleń od normy, to kolejnym krokiem jest badanie drożności jajowodów.
Ginekolog za pomocą cewnika założonego do szyjki macicy wprowadza płyn z kontrastem. Przy pomocy USG obserwuje jego przepływ do jajowodów. Dzięki temu badaniu w wypadku niedrożności któregoś z nich będzie to zauważone. Nieodzowne może być też monitorowanie owulacji. Są to badania USG wykonywane ciągiem w trakcie trwania cyklu w odpowiednich dniach. Monitorowanie pozwala na kontrolowanie toku dojrzewania i pękania pęcherzyków lub innych zaburzeń owulacji.

Stymulację hormonalną stosuje się w sytuacji, gdy przyczyną zaburzeń nie są fizyczne nieprawidłowości. Polega ona na wdrożeniu środków, które indukują owulację – wówczas dojrzewa kilka jajeczek, podtrzymywana jest też funkcja ciałka żółtego.
Nie należy lekceważyć faktu, że zaburzenia owulacji (jajeczkowania) to najczęstsza przyczyna niepłodności kobiecej, a dzisiejsza medycyna oferuje szeroki wachlarz możliwości leczenia tego problemu.
źródła zdjęć:
https://dzidziusiowo.pl/img/13118.jpg
https://i.iplsc.com/bol-owulacyjny-nie-musi-byc-sygnalem-choroby-ale-moze-nim-by/00030TZLR6H0IMM7-C122-F4.jpg
Testy ciążowe - rodzaje
11 lipca, 2019 BlogTest ciążowy – domowy
Test ciążowy domowy jest dostępny w każdej aptece. Kryterium jest zbadanie probówki moczu. Jeżeli badanie jest wykonane odpowiednio, wiarygodność testu ciążowego domowego, odpowiada badaniom wykonywanym w gabinecie lekarskim lub laboratorium.

Według informacji umieszczonych przez producentów dokładność jest bliska 100%. Gdy w twoim moczu znajduje się hormon hCG (ludzka gonadotropina kosmówkowa), wówczas reaguje pałeczka absorbująca. Należy wyjąć pałeczkę testową z opakowania. Umieścić część absorbującą na kilka sekund w strumieniu moczu. Zaczekać chwilę. O tym, że jesteś w ciąży będzie świadczyło pojawienie się w obu okienkach zabarwienia. Korzyści jakie dają domowe testy ciążowe są takie, że możemy zrobić je prywatnie i mamy możliwość natychmiastowego odczytania wyników.

Do negatywnych stron domowych testów ciążowych zaliczamy to, że mogą dać negatywny wynik, mimo że naprawdę jesteśmy w ciąży. Zalecane jest zatem aby ponowić domowy test ciążowy; ponieważ bardzo ważne jest zadbanie o zdrowie twoje oraz nienarodzonego dziecka od poczęcia.
Test ciążowy – laboratoryjny
Tak jak test domowy również rozpoznaje hormon hCG w moczu z dokładnością około 100% w czasie 7-10 dni od zapłodnienia. W przeciwieństwie do testu domowego wykonywany jest przez fachowca, dlatego można liczyć na to, że został wykonany prawidłowo. Chociaż testy ciążowe z moczu są mniej kosztowne niż testy ciążowe z krwi, to jednak nie są tak często używane ponieważ dostarczają mniej wiadomości. Jeżeli wykonujemy test ciążowy w gabinecie lekarskim, to prawdopodobnie nie będziemy musieli stosować pierwszego porannego moczu, natomiast jeśli chodzi o opcję laboratoryjną , to zachodzi taka potrzeba.

Test ciążowy – test krwi
Materiałem do wykonania tego testu będzie surowica krwi. Test ten odznacza się wielką dokładnością, pozwala na rozpoznanie ciąży już w tydzień po zapłodnieniu ze 100% pewnością. Wykryje również wiek ciąży za pomocą pomiaru zawartości hCG we krwi, która waha się wraz z rozwojem ciąży.Po upływie tygodnia poproś by badanie wykonać jeszcze raz, w celu sprawdzenia czy ciąża rozwija się w prawidłowym tempie i czy wzrasta proporcjonalnie wskaźnik hCG.

źródła zdjęć:
https://www.aptekagemini.pl/poradnik/wp-content/uploads/2018/06/okładka80-695×462.jpg
https://mayorshealthline.files.wordpress.com/2011/06/pregnant-doctor.jpg
https://gfx.zdrowie.radiozet.pl/var/radiozetzdrowie/storage/images/ciaza-i-dziecko/ciaza-i-porod/test-z-krwi-beta-hcg-potwierdzi-lub-wykluczy-ciaze.-kiedy-wykonac-test/305176-1-pol-PL/Test-z-krwi-beta-hCG-potwierdzi-lub-wykluczy-ciaze.-Kiedy-wykonac-test_article.jpg
https://dairyone.com/wp-content/uploads/2018/02/150826_MitchW_0164-e1518550238976-361×450.jpg
Zapalenie gruczołu Bartholina
10 stycznia, 2019 Blog1. Co to jest zapalenie gruczołu Bartholina?
Zapalenie gruczołu Bartholina charakteryzuje się obrzmieniem, zaczerwienieniem i pojawieniem się guza w przedsionku pochwy.
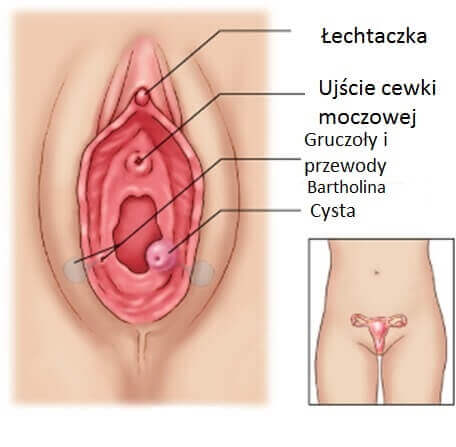
Gruczoły Bartholina to leżące po obu stronach przedsionka pochwy guzki wielkości ziarnka grochu. Konsekwencją nieleczenia tej choroby jest zapalenie narządów miednicy mniejszej. Na zapalenie gruczołu Bartholina najczęściej chorują kobiety aktywne seksualnie w wieku 20-40 lat.
2. Zapalenie gruczołu Bartholina objawy
Schorzenie to występuje w dwóch postaciach: w postaci przewlekłej i ostrej. W stanie ostrym pojawia się bolesny guz, który jest wyczuwalny, znajduje się on w przedsionku pochwy (może być utrudnieniem przy chodzeniu i siedzeniu), następuje zaczerwienie okolicy guza, pacjentka ma podwyższoną temperaturę, a ból nasila się podczas poruszania się.
W stanie przewlekłym guz ma postać bezbolesną, rzadko spotykane jest wystąpienie u pacjentki podwyższonej temperatury ciała.

3. Skąd bierze się zapalenie gruczołu Bartholina?
U przyczyn zapalenia gruczołu Bartholina leży najczęściej zakażenie bakteryjne. Konsekwencją infekcji jest obrzęk i zatkanie ujścia przewodów wyprowadzających- wytwarzana wydzielina zaczyna odkładać się w gruczole (powstaje tak zwana torbiel zastoinowa). W torbieli tworzy się ropień jeśli dojdzie do zakażenia zalegającej w niej zastoinowej wydzieliny.

W celu uniknięcia infekcji należy dbać o:
- używanie prezerwatyw – głównie gdy się ma kilku partnerów seksualnych
- pamiętać o odpowiedniej higienie miejsc intymnych (na przykład stosując żele do higieny intymnej o odpowiednim pH)
- noszenie przewiewnej, bawełniananej bielizny
- przyjmowanie preparatów zawierających kultury bakterii Lactobacillus i Bifidobacterium (doustnie lub miejscowo dopochwowo) w czasie trwania i po zakończeniu antybitykoteraapii.
4. Zapalenie gruczołu Bartholina – jak wygląda diagnostyka?
Diagnozę lekarz może postawić w oparciu o objawy kliniczne i badanie ginekologiczne przeprowadzone za pomocą wziernika. Zdarza się, że zachodzi konieczność przeprowadzenia tak zwanego posiewu z wydzieliny gruczołu Bartholina.

5. Leczenie – jakie kroki należy podjąć?
Leczenie zachowawcze służy obserwacji lub/i równoczesnym włączeniu antybiotykoterapii. W przypadku występowania mało nasilonych objawów zapalenia (lekki ból, niewielki obrzęk, zaczerwienienie) może zostać zastosowana antybiotykoterapia oraz “domowe sposoby leczenia'”. Są to: nasiadówki, lub okłady z preparatów zawierających octanowinian glinu (np. Altacet, płyn Burowa), rumianek, nadmanganian potasu (KMnO4) lub mieszanek ziołowych (np. Vagosan).
Źródła zdjęć:
https://krokdozdrowia.com/wp-content/uploads/2017/05/schemat-budowy-kobiecych-narzadow-zewnetrznych.jpg
https://www.drneelimamantri.com/wp-content/uploads/2017/04/edited.jpg
http://www.petermlotzemd.com/wp-content/uploads/2018/06/Cure-Vaginal-Dryness-1-825×510.jpeg
https://s.doctoroz.com/styles/720×480/s3/sites/default/files/media/image_thumb/Gynecologist-09-28-12-720.jpg?itok=qu0G2H-j
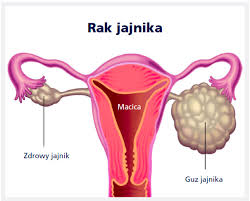
Rak jajnika
21 listopada, 2018 BlogRak jajnika to choroba z dziedziny onkologii ginekologicznej. Schorzenie to może mieć postać guza, wywodzi się z żeńskiej gonady, czyli jajnika. Jajnik składa się z wielu typów komórek, które mają różne funkcje. Nowotwór złośliwy może wywodzić się z każdej z linii komórkowych. Rak gruczołowy należy do najczęściej występujących postaci złośliwego nowotworu.
Rak jajnika przyczyny:
Przyczyny raka jajnika mają nieznane pochodzenie. Nowotwór ten występuje przeważnie u kobiet w każdym wieku, najrzadziej jednak jest spotykany, kiedy kobieta ma powyżej 75 lat. Statystycznie rak jajnika najczęściej występuje u kobiet pomiędzy 40 a 70 rokiem życia. Na największe ryzyko zachorowania są jednak narażone kobiety, które są w wieku 50- 60 lat. Duże prawdopodobieństwo transformacji nowotworowej nabłonka jajnika występuje u kobiet z prawidłowym oraz nieprzerywanym jajeczkowaniem. Zauważono również, że zachorowalność na raka jajnika jest częściej spotykana u kobiet, które jeszcze nie rodziły oraz u tych, które rzadko zachodziły w ciążę.
Udowodniono, że zagrożenie rakiem jajnika zmniejsza się wraz z liczbą porodów, po każdej kolejnej ciąży ryzyko choroby spada o 10-15%. Przypuszcza się, że zabezpieczający wpływ braku owulacji może mieć związek ze zmniejszeniem się liczby torbieli inkluzyjnych. Powszechne przyjęto, że zarówno wczesne wystąpienie miesiączki, jak i późne wejście w okres przekwitania zwiększa ryzyko zachorowalności na raka jajnika.
W wyniku nieokreślonych zaburzeń, niektóre niepłodne, nieowulujące kobiety, mimo założenia ochronnego działania braku owulacji są bardziej narażone na zachorowanie na raka jajnika. Niektórzy autorzy twierdzą również, że niektóre operacje takie jak wycięcie macicy lub też jednostronne wycięcie przydatków, mają wpływ na czynnik ryzyka wystąpienia tego nowotworu. Tego typu choroba może rozwinąć się z komórek nabłonka otrzewnej, pierwotnych komórek z jajnika, jajowodu i otrzewnej, a także z “odprysków” endometriozy jajników po ich usunięciu, dlatego też usunięcie jajników nie daje 100% zmniejszenia ryzyka zachorowania na nowotwór jajników.
Zażywanie doustnie antykoncepcji chroni przed wystąpieniem raka jajnika. Zauważono, że dobroczynny wpływ antykoncepcji rozpoczyna się już po pół roku jej stosowania i zwiększa się wraz z dłuższym okresem jej zażywania. Za zachorowanie na nowotwór jajnika odpowiada określona grupa krwi. Dowiedziono, że kobiety z grupą krwi A znacznie częściej chorują na nowotwory złośliwe jajnika, niż kobiety o grupie krwi 0. Warto również zwrucić uwagę na właściwy sposób odżywiania się w profilaktyce zachorowań na raka jajnika. Codzienna dieta nie powinna zawierać dużej ilości mleka, masła, jaj, tłuszczów roślinnych i zwierzęcych, wskazane jest natomiast by była bogata w warzywa, ryby, oraz ciemne pieczywo, gdyż zmniejsza się wówczas ryzyko zachorowania.
Rak jajnika objawy:
Rak jajnika nie daje zazwyczaj charakterystycznych objawów. Symptomy rozwijają się zazwyczaj w sposób ukryty, a pierwsze dolegliwości pojawiają się, gdy guz jajnika osiągnie znaczne zaawansowanie. Do mogących wystąpić objawów należą:
dolegliwości uciskowe
zaparcia
wzdęcia
uczucie pełności w brzuchu
bóle w podbrzuszu
ból miednicy i brzucha
zwiększenia obwodu brzucha
zmiana częstotliwości oddawania moczu
może wystąpić nieprawidłowe krwawienie z dróg rodnych
Rak jajnika leczenie:
Guzy o charakterze czynnościowym nie podlegają leczeniu operacyjnemu. Jednak kiedy nastąpi skręt guza, pęknięcie, krwawienie, uwięźnięcie zabieg chirurgiczny może okazać się konieczny. Guzy nowotworowe wycina się operacyjnie. Polega ona na usunięciu zmiany, przy czym pozostawia się zdrową część jajnika, czyni się tak w przypadku nowotwora łagodnego. Można również usunąć przydatki,na których znajdują się guzy. W przypadku łagodnego nowotworu wskazane jest leczenie metodą laparoskopii. Gdy nowotwór jest złośliwy należy całkowicie usunąć narząd rodny razem z:
wyrostkiem robaczkowym
ogniskami przerzutowymi
węzłami chłonnymi
Tego rodzaju zabieg nazywany jest cytoredukcją chirurgiczną. Tylko w szczególnych przypadkach wykonuje się operację bez usunięcia narządów rodnych. Wkomponowane w leczenie jest też stosowanie chemioterapii (zazwyczaj dożylnej) i/lub radioterapii. Podczas chemioterapii nowotworu jajnika stosuje się takie leki jak taksany oraz platyny.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach specjalizacji ginekologii przyjmuje lek. med. Karolina Jakubiec-Wiśniewska. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
Torbiel jajnika
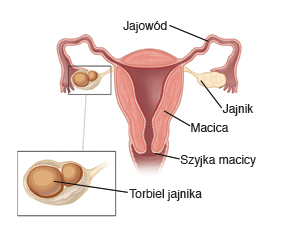
20 lipca, 2018 BlogTorbiel jajnika – mówimy o tym wtedy gdy w obrębie jajnika powstaje niepożądana przestrzeń odgraniczona od prawidłowej tkanki ścianą. Może mieć postać łagodną np. przetrwały pęcherzyk Graafa lub złośliwą czyli rak jajnika.
Torbiel wygląda jak balonik wypełniony płynem lub zgrubiałą tkanką. Może się pojawiać w jednym jajniku albo w dwóch naraz. Zazwyczaj torbiel ma wielkość orzecha a zdarza się, że dochodzi do wielkości pomarańczy. Torbiel może zająć pozycję wewnątrz jajnika, w jego ścianie lub na zewnątrz (wtedy są połączone z jajnikiem cienką szypułą).
Torbiel jest zazwyczaj wykrywana na drodze kontrolnego badania USG ponieważ zwykle nie daje żadnych przykrych dolegliwości. Powstaje najczęściej na skutek zaburzeń hormonalnych.
Torbiel jajnika objawy:
Torbiel jajnika najczęściej występuje bezobjawowo. O torbielach jajnika kobieta może dowiedzieć się przypadkowo podczas rutynowych badań ginekologicznych lub USG dopochwowego chociaż zgłosiła się by je wykonać z zupełnie innych powodów.
Głównymi objawami, które można zauważyć w wypadku tej choroby są: pobolewanie, kłucie, wrażenie pełności, opuchnięcia brzucha, uczucie ciągnięcia w podbrzuszu. Symptomy te jednak nie są często spotykane i na ich podstawie można jedynie podejrzewać chorobę.
Gdy torbiel jest duża mogą pojawiać się parcie na pęcherz i objawy gastryczne takie jak wzdęcia, czy zaparcia. Dzieje się tak dlatego, że większa torbiel może uciskać okoliczne narządy. W wypadku pęknięcia cysty występuje nagły ostry ból, niekiedy nudności, gorączka, wymioty. Kiedy towarzyszy temu ostry ból może świadczyć o skręceniu torbieli na szypułce. Torbiele jajnika najczęściej pojawiają się w okresie rozrodczym. Nie jest to jednak regułą to znaczy torbiele mogą występować w każdym okresie życia kobiety.
W większości wypadków wiążą się z pracą jajników. Kiedy pęcherzyk Graffa osiąga średnicę 2,5- 2,8 centymetrów(dzieje się tak tuż przed owulacją, to znaczy przed uwolnieniem komórki jajowej); wówczas pęka i przekształca się w tzw. ciałko żółte; zanika ono gdy nie dojdzie do ciąży. W przypadku, gdy pęcherzyk nie pęka tworzy się torbiel. Można zdiagnozować jej istnienie, gdy osiągnie rozmiar powyżej 3 centymetrów. Taki rodzaj torbieli zalicza się do torbieli czynnościowych. Nie zdiagnozowano przypadku występowania ich przed pokwitaniem i po przekwitaniu. Należą do najbardziej powszechnie wykrywanych.
Nie mają tendencji do zmieniania się w nowotwór złośliwy. Ryzyko wystąpienia raka jajnika rośnie gdy kobieta ma więcej niż 45 lat, dlatego powinno się wówczas wykonywać USG dopochwowe co 1-2 lata zgodnie z zaleceniami lekarza. Kiedy kobieta zauważy nagłe powiększenie się obwodu brzucha powinna niezwłocznie udać się do lekarza ponieważ może to świadczyć o istnieniu torbieli nowotworowej.
Torbiel jajnika rodzaje:
Torbiele proste to takie, które mają budowę ścian gładką i cienką, nie ma w nich wewnętrznych struktur, są wypełnione płynem. Są to zmiany łagodne. Mogą one mieć rodzaj czynnościowy lub endometrialny. Torbiele endometrialne występują u kobiet chorych na endometriozę. Są wypełnione zbrązowiałą, gęstą krwią. Torbiele złożone składają się z grubych ścian, przegrody i innych wewnętrznych struktur. Zazwyczaj są niegroźne ale niektóre z nich mogą być rakiem jajnika. Dlatego też trzeba wykonać badanie marker raka jajnika CA 125, oprócz tego klasycznie robi się USG dopochwowe. Zdarza się także, że w życiu płodowym utworzą się torbiele skórzaste tzw. potworniaki, które rosną w ciągu całego życia. Rosną z listków zarodkowych, które potem różnicują się w różne tkanki. W środku tych torbieli mogą znajdować się zęby, włosy, łój. Są to zmiany niezłośliwe.
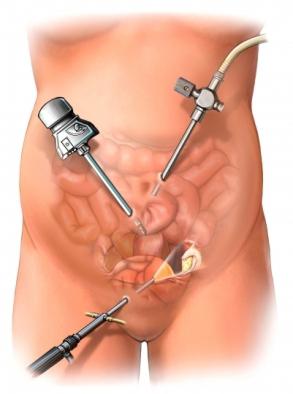
Kiedy usuwa się torbiele:
Torbiele skórzaste i endometrialne usuwa się metodą laparoskopową. Torbiele czynnościowe natomiast trzeba poddać stałej obserwacji, gdy się powiększają konieczna jest zabieg chirurgiczny ponieważ mogą pękać lub powodować dolegliwości. Konieczne jest usuwanie torbieli złożonych ponieważ nasilają one ryzyko raka jajnika. W ich przypadku wybiera się operację klasyczną (otwarcie powłok brzusznych) umożliwiającą dokładne obejrzenie jajnika i okolicznych tkanek. Potrzebna jest błyskawiczna konsultacja chirurgiczna gdy dojdzie do:
skręcenia torbieli- jego następstwem może być zaciśnięcie naczyń krwionośnych, zatrzymanie dopływu krwi do jajnika i rozwój martwicy.
Pęknięcie dużej torbieli- jego skutkiem może być wewnętrzne krwawienie.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest ginekologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Karolina Jakubiec-Wiśniewska. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
https://akademiawitalnosci.pl/naturalne-rozwiazanie-problemu-torbieli-jajnikow-historia-edyty/
http://nextews.com/8e9c116e/
Nieobecność lek.med. Karoliny Jakubiec-Wiśniewskiej (ginekologia)
11 lipca, 2018 Aktualności, Ginekologia okulickiego, OkulickiegoWitamy,
pragniemy poinformować o nieobecności lek.med. Karoliny Jakubiec-Wiśniewskiej (ginekologia) w dniu 16.07.2018r (poniedziałek).
Jednocześnie informujemy o urlopie pani doktor w dniach 30.07.2018 – 20.08.2018r.
Za utrudnienia serdecznie przepraszamy.
W celu zapoznania się z ofertą ginekologii zapraszamy do zakładki:
www.bjmedical.pl/ginekologia/
Przypominamy o możliwości rejestracji online pod adresem
www.bjmedical.pl/rejestracja
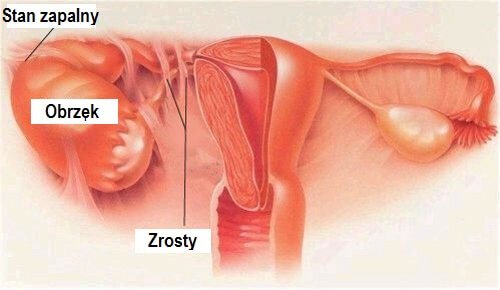
Zapalenie jajników
15 czerwca, 2018 BlogZapalenie jajników zwane inaczej zapaleniem przydatków pojawia się gdy dojdzie do infekcji w jajowodzie, wtedy objawy zapalenia obejmują także jajnik. Prawidłowym usytuowaniem jajników i jajowodu jest miednica mniejsza, są one położone symetrycznie po prawej i lewej stronie macicy. Objawy choroby obejmują także jajnik gdyż jajowód i jajnik znajdują się obok siebie, niemal się ze sobą stykając. Zapalenie jajników dotyka najczęściej kobiety w grupie wiekowej między 15 a 30 rokiem życia.
Przyczyny zapalenia jajników:
Do zapalenia jajników dochodzi na skutek zakażenia bakteriami beztlenowymi i tlenowymi należą do nich: paciorkowce, chlamydie, gronkowce, dwoinki rzeżączki. Dostają się one do przydatków na drodze wstępującej i zstępującej. W 90% jest to droga wstępująca. Drobnoustroje przemieszczają się do przydatków przez pochwę i macicę. Zakażenie następuje gdy kanał szyjki macicy jest rozwarty. Sytuacja taka jest możliwa:
po poronieniu
w czasie miesiączki
po porodzie
po różnych zabiegach ginekologicznych
po wyłyżeczkowaniu macicy
tuż po założeniu wewnątrzmacicznej wkładki antykoncepcyjnej
Tylko w 10% przypadków bakterie przedostają się do przydatków drogą zstępującą. Istniejące w organizmie stany zapalne np. w wyrostku robaczkowym, w zębach, migdałkach powodują rozprzestrzenianie się drobnoustrojów wraz z krwią.
Zapalenie jajników objawy:
W zależności od patogenu symptomy zapalenia przydatków pojawiają się po kilku dniach do tygodnia od zakażenia. Głównym objawem schorzenia jest nagły skurczowy ból po obu stronach podbrzusza, który nasila się podczas stosunku. Czasami ból rozchodzi się do pachwin i ud. Współwystępuje z gorączką, osłabieniem lub stanem podgorączkowym. Niekiedy bólowi towarzyszą wymioty, nudności (wiąże się to z podrażnieniem otrzewnej), biegunki, objawy te mogą być mylące, ponieważ, kiedy są połączone z bólem brzucha, wiążą się bardziej z układem pokarmowym niż rozrodczym. Doprowadzić do rozpoznania można jedynie po wykonaniu badania ginekologicznego. Badanie to jest bolesne ponieważ polega na dotknięciu szyjki macicy, co jest bardzo niekomfortowe dla pacjenta.
Zapalenie jajników leczenie:
W przypadku zapalenia jajników stosuje się antybiotyki o szerokim zakresie działania, które mają na celu pokonanie wielu typów bakterii. Dozwolona jest także terapia skojarzona, łącząca dawkę kilku leków. W tym samym czasie stosuje się preparaty doustne i dopochwowe. Terapia trwa około 7-10 dni. Podczas leczenia stosuje się także niesterydowe leki przeciwzapalne o działaniu przeciwbólowym (np. z paracetamolem, ibuprofenem). Zaleca się ścisłe przestrzeganie wskazówek lekarza aby wzmocnić organizm i doprowadzić do całkowitego pokonania infekcji. Lekarz może polecić pacjentowi aby poleżał kilka dni w łóżku pod ciepłą kołdrą i unikał wysiłku fizycznego a także aby powstrzymał się od współżycia płciowego do następnej miesiączki a przynajmniej do końca kuracji. Wskazane jest aby po skończonej terapii sprawdzić stan zdrowia udając się na wizytę kontrolną do lekarza.

Specjalizacją, która zajmuje się leczeniem tego schorzenia jest ginekologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Karolina Jakubiec-Wiśniewska. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
http://slideplayer.pl/slide/432418/
https://krokdozdrowia.com/zapalenie-narzadow-miednicy-mniejszej-symptomy/
Nieobecność lek.med. Karoliny Jakubiec-Wiśniewskiej (ginekologia)
13 czerwca, 2018 Aktualności, Ginekologia okulickiego, OkulickiegoWitamy,
pragniemy poinformować o nieobecności lek.med. Karoliny Jakubiec-Wiśniewskiej (ginekologia) w dniu 18.06.2018r (poniedziałek).
Za utrudnienia serdecznie przepraszamy.
W celu zapoznania się z ofertą ginekologii zapraszamy do zakładki:
www.bjmedical.pl/ginekologia/
Przypominamy o możliwości rejestracji online pod adresem
www.bjmedical.pl/rejestracja

