Tag: miesiączka
Mastalgia niecykliczna
3 grudnia, 2019 BlogCo to jest mastalgia niecykliczna?
Mastalgia niecykliczna charakteryzuje się bólem, który nie ma podłoża wiążącego się z cyklem miesiączkowym. Choroba ta może się pojawić pod wpływem uderzenia, nieprawidłowo dobranego biustonosza lub noszenia ciężkiej torby na ramieniu. Zdarza się, że ból eskaluje na całą jedną bądź obie piers lub skupia się w jednym miejscu. Ból ten nie jest objawem raka ale może współwystępować z niektórymi zmianami, które zwiększają prawdopodobieństwo jego wystąpienia. U starszych kobiet wystąpienie bólu jest powiązane z menopauzą i zaburzeniami hormonalnymi.

Niekiedy ból szczególnie ten skumulowany w jednym punkcie związany jest z artretyzmem.
Ból piersi – co go tworzy i dlaczego się pojawia?
Można wymienić dwa rodzaje mastalgii: mastalgię cykliczną i wspomnianą wyżej mastalgię niecykliczną. Pierwszy rodzaj jest najczęściej spotykany i ma podłoże hormonalnych zmian w cyklu miesiączkowym. Jeśli chodzi o ten przypadek mastalgię możemy przypisać do jednego z objawów zespołu napięcia przedmiesiączkowego. Do normy należy, że w pierwszej połowie cyklu rośnie poziom estrogenów, natomiast w drugiej progesteronu. W zespole napięcia przedmiesiączkowego występuje w drugim okresie cyklu zmniejszona produkcja progesteronu, a estrogenów zwiększona. Następuje zachwianie równowagi hormonalnej i zaczynają się pojawiać przykre dolegliwości.

Drugim czynnikiem może być nieprawidłowy wzrost stężenia prolaktyny, czyli hormonu wytwarzanego przez przysadkę mózgową. Od tego hormonu zależy rozwój gruczołów piersiowych w ciąży, a po porodzie reguluje on produkcję mleka do karmienia. Nadmiar prolaktyny u nieciężarnych skutkuje zahamowaniem produkcji progesteronu w drugiej fazie cyklu.
W mastalgi niecyklicznej jak już wspomniano główną przypadłością są zmiany morfologiczne w sutku: torbiele piersi, zwyrodnienie włóknisto- torbielowate i poszerzenie przewodów mlekowych, które powodują ból w piersiach.
Przyczyny mastalgii – dlaczego piersi bolą?
Najczęstszą przyczyną mastalgii jest zespół napięcia przedmiesiączkowego. Charakterystyczne jest wtedy, że ból piersi pojawia się w drugiej połowie cyklu i przechodzi wraz z pojawieniem się miesiączki. Piersi są obrzmiałe, czułe na dotyk, a brodawki zwykle twarde i można w ich pobliżu wyczuć zgrubienia. Może to przypominać objawy występujące w pierwszych tygodniach ciąży. W połogu wiele kobiet uskarża się na zapalenie gruczołów mlekowych. Kanaliki są zablokowane, a wytwarzany pokarm gromadzi się- pierś puchnie jest zaczerwieniona i bolesna.
Mastalgia bardzo często ma związek z istnieniem torbieli. Występują one przede wszystkim u kobiet między 30, a 50 rokiem życia. Torbiele to pęcherzyki wypełnione w środku płynem, które mogą dać o sobie znać jako małe, przesuwalne guzki. Ból w tym wypadku może eskalować do pachy. Bardzo intensywny ból piersi wywołują brodawczaki, które występują w przewodach mlekowych, zatykając je. Następstwem tego jest stan zapalny, a przy dotyku brodawki, wydobywa się surowicza wydzielina. W krytycznym przypadku mastalgia spowodowana jest rakiem piersi.
Mastalgia – jakie wykonać badania przy bólu piersi?
Ból piersi spowodowany miesiączką, występujący tuż przed nią i znikający po niej, wymaga tylko wywiadu i badania palpacyjnego. Nie ma konieczności dalszej diagnostyki. W sytuacji, gdy ból jest przewlekły i nie wiąże się z cyklem oraz, gdy z mastalgią współwystępuje wyciek z brodawki sutkowej i zaburzenia miesiączkowania, wówczas pojawia się potrzeba oznaczenia stężenia hormonów i wizyty u endokrynologa. Zawsze, gdy występuje mastalgia niecykliczna powinno się zastosować diagnostykę obrazową- w przypadku kobiet młodszych jest to USG, natomiast u starszych kobiet- mammografia. Jest to jedyny sposób na na rozpoznanie torbieli i wyeliminowanie możliwości istnienia nowotworu.
Zdarza się, że można pomylić mastalgię z bólami w okolicy piersi, zazwyczaj po lewej stronie. Taki ból może leżeć u podstaw choroby niedokrwiennej serca (zawał serca dusznica bolesna). Eskaluje on na żuchwę lub kończynę górną. Bólowi towarzyszą: niepokój, osłabienie i duszności. Wówczas zachodzi potrzeba wizyty w oddziale ratunkowym lub konsultacji z kardiologiem.
Jak sobie radzić z bólem piersi?
Gdy mastalgia nie jest związana z nowotworem, czy zmianami morfologicznymi można ją złagodzić samemu. Należy pozbyć się bodźców, które potencjalnie nasilają ból, są to: palenie papierosów, picie kawy, spożywanie tłustych potraw. Warto zadbać o dietę niskotłuszczową z dużą zawartością błonnika. Reguluje ona metabolizm estrogenu, zapobiegając tym samym nadmiernemu stężeniu tego hormonu w czasie drugiego okresu cyklu.
Ulgę w bólu może przynieść też stosowanie zimnych lub ciepłych okładów na piersi. Pomocny może się również okazać samodzielny masaż polegający na tym, by okrężnymi ruchami masować małe obszary wokół brodawek, mając namydlone ręce. Warto też do masażu dodać olej rycynowy, który łagodzi i zmniejsza obrzęk. Do leczenia domowego można wdrożyć również preparat ziołowy- soję, która jest źródłem izoflawonów wpływających na receptory estrogenowe.
Mastalgia – leczenie
Gdy ból piersi jest bardzo silny, a domowe sposoby nie przynoszą ulgi, trzeba zastanowić się nad leczeniem farmakologicznym. Można stosować jako suplement witaminy z grupy B(głównie B6) oraz E, które korzystnie wpływają na równowagę hormonalną, ponieważ regulują syntezę prostaglandyny E, przez co zmniejszają syntezę prolaktyny. Poza tym pacjentom można podawać niesteroidowe leki przeciwzapalne.
Dopiero, gdy te sposoby nie pomagają wdraża się leczenie hormonalne, między innymi: tamoksyfen, danazol i bromokryptynę. Tamoksyfen- zmniejsza stężenie estradiolu. Danazol wstrzymuje syntezę i uwalnianie hormonów jajnika oraz gonadotropin, przez co hamuje owulację. Odznacza się niższą skutecznością niż tamoksyfen w wypadku leczenia zespołu napięcia przedmiesiączkowego, w tym mastopatii. Bromokryptyna powoduje zmniejszenie wydzielania prolaktyny. Oprócz tego stosuje się gestageny w drugim okresie cyklu.
źródła zdjęć :

Zaburzenia owulacji
18 lipca, 2019 BlogCo to jest owulacja?
Owulacja (niefachowo zwana też jajeczkowaniem) jest stanem, w którym pęka dojrzały pęcherzyk jajnikowy i wyzwala z jajnika komórkę jajową (oocyt) do światła jajowodu. Samo jajeczkowanie jest bardzo złożonym procesem, czas jego trwania to 24 godziny i musi dać efekty kobiecy organizm. Zaburzenia owulacji mogą komplikować naturalny proces jajeczkowania.
Jajeczkowanie czyli owulacja
Niektóre kobiety rozpoznają, że mają owulację, gdy towarzyszy im lekki ból jajników. Owulację można też określić za pomocą obserwacji zmian pojawiających się w organizmie – wzrost i spadek temperatury oraz pojawienie się i zmiany śluzu wydzielanego przez szyjkę macicy. Niekiedy stosuje się testy owulacyjne. Co robić jeżeli miesiączka ustaje i występują zaburzenia owulacji?
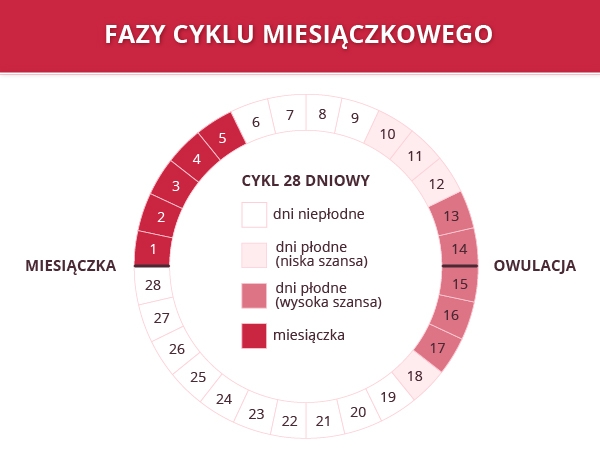
Brak owulacji jest charakterystyczny dla kobiet w młodym wieku i tych starszych może jednak pojawić się u kobiet dojrzałych i w wieku rozrodczym.
Przyczyny braku jajeczkowania
Do przyczyn braku jajeczkowania należą:
– zaburzenia pracy jajników, które nie odpowiadają na sygnały hormonalne
– zaburzenia związane z jedzeniem (otyłość, anoreksja)
– zaburzenia metabolizmu na przykład cukrzyca
– zaburzenia pracy innych gruczołów dokrewnych (na przykład nadnerczy, czy tarczycy)
Lekarz musi zaobserwować jak wygląda stan układu hormonalnego, jego praca. Do jego powinności należy również przyjrzenie się funkcjonowaniu całego organizmu ponieważ konieczne jest wykluczenie przyczyny. Dlatego też, zgłaszając się do lekarza z powodu niemożności zajścia w ciążę, musimy się liczyć z koniecznością wykonania badań pozornie nie związanych z układem rozrodczym.
Symptomy zaburzenia jajeczkowania to nieregularne cykle, które raz wydłużają się w czasie, to znowu trwają krótko, cykle bardzo długie, po których miesiączka jest skąpa. Jeżeli zaobserwujemy nasilenie się dolegliwości napięcia przedmiesiączkowego, to jest to powodem do niepokoju.
Diagnostyka i leczenie zaburzeń jajeczkowania
Aby dokonać rozpoznania najpierw należy wykonać badania podstawowe. Lekarz rozpoczyna ginekologiczne badanie USG, w trakcie trwania którego wydaje opinię, czy nie ma nieprawidłowości w budowie macicy, jajników. Oprócz tego zwykle kieruje na ocenę poziomu hormonów FSH i LH prolaktyny i estradiolu (jeden z estrogenów). Jeżeli wyniki te są bez odchyleń od normy, to kolejnym krokiem jest badanie drożności jajowodów.
Ginekolog za pomocą cewnika założonego do szyjki macicy wprowadza płyn z kontrastem. Przy pomocy USG obserwuje jego przepływ do jajowodów. Dzięki temu badaniu w wypadku niedrożności któregoś z nich będzie to zauważone. Nieodzowne może być też monitorowanie owulacji. Są to badania USG wykonywane ciągiem w trakcie trwania cyklu w odpowiednich dniach. Monitorowanie pozwala na kontrolowanie toku dojrzewania i pękania pęcherzyków lub innych zaburzeń owulacji.

Stymulację hormonalną stosuje się w sytuacji, gdy przyczyną zaburzeń nie są fizyczne nieprawidłowości. Polega ona na wdrożeniu środków, które indukują owulację – wówczas dojrzewa kilka jajeczek, podtrzymywana jest też funkcja ciałka żółtego.
Nie należy lekceważyć faktu, że zaburzenia owulacji (jajeczkowania) to najczęstsza przyczyna niepłodności kobiecej, a dzisiejsza medycyna oferuje szeroki wachlarz możliwości leczenia tego problemu.
źródła zdjęć:
https://dzidziusiowo.pl/img/13118.jpg
https://i.iplsc.com/bol-owulacyjny-nie-musi-byc-sygnalem-choroby-ale-moze-nim-by/00030TZLR6H0IMM7-C122-F4.jpg

