Tag: nefrologia bieńczyce
Roponercze
7 marca, 2019 BlogCzym jest roponercze?
Roponercze występuje jako skutek uboczny wodonercza. Może powstać, gdy w miedniczce nerkowej w ciągu zakażenia mocz zacznie mieć postać ropną. Głównym powodem roponercza jest więc zakażenie stanu wodonercza. Często można zauważyć to schorzenie u osób chorujących na kamicę nerkową lub moczowodową albo i jedną i drugą. Roponercze może również towarzyszyć stanowi nowotworowemu, który tworzy się w układzie moczowym. Rzadko ale może się zdarzyć, że schorzenie to jest następstwem powikłań pooperacyjnych.
Roponercze – objawy
Do najczęstszych objawów roponercza należą:
– gorączka
– brak łaknienia
– wydzielina wydobywająca się z moczowodu
– złe samopoczucie, nasilające się osłabienie
– dolegliwości bólowe od słabych po bardzo nasilone
– powiększona nerka

Dzięki badaniu usg, które obrazuje układ moczowy, po ówczesnym zastosowaniu środka cieniującego można stwierdzić nieczynną nerkę, w której toczy się proces chorobowy.
Roponercze a wodonercze :
Tym, co wpływa na odróżnienie roponercza od wodonercza jest współwystępowaniem zapalenia w obrębie miąższu nerkowego w pierwszym z wyżej wymienionych schorzeń.
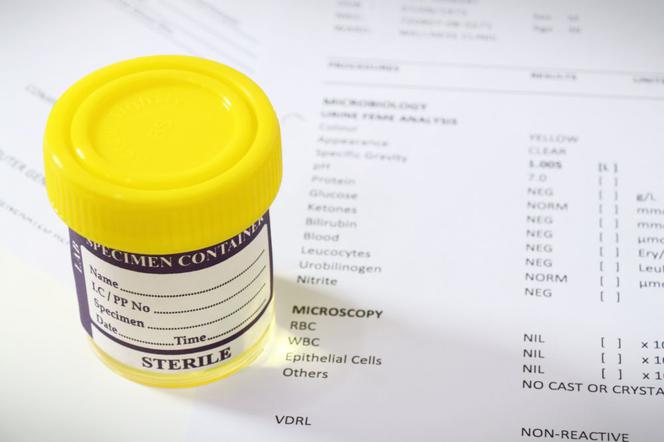
Taka postać rzeczy może prowadzić do doszczętnego uszkodzenia tego narządu. Przy wodonerczu mamy do czynienia z rozszerzeniem miedniczek i kielichów nerkowych oraz zanikiem tkanki nerkowej co jest bezpośrednim efektem nacisku zalegającego w nerce moczu. Mocz zalega ponieważ z różnych przyczyn (na przykład stanów zapalnych) ma utrudniony odpływ. Gdy dojdzie do zakażenia moczu, zarówno miedniczki jak i kielichy nerkowe wypełnia gęsta ropa. Tego rodzaju anomalia w moczu, dają o sobie znać w postaci znacznie większej liczby krwinek białych i bakterii w osadzie moczu.
Roponercze – jakie są przyczyny?
– obecność kamieni nerkowych lub guzów
– choroba AIDS
– stosowanie niektórych preparatów na przykład sterydów
– cukrzyca
– długotrwałe stosowanie antybiotyków
– osłabiony system odporności
Roponercze diagnostyka :
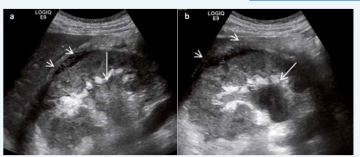
Aby dokonać rozpoznania roponercza należy wykonać badanie ultrasonograficzne i tomografię komputerową. Ponadto opieramy się na morfologii krwi i badaniu moczu.
Roponercze leczenie :
Roponercze zazwyczaj usuwa się operacyjnie z zastosowaniem dla ochrony środków bakteriobójczych. Często konieczne jest usunięcie nerki. Nieefektywne leczenie schorzenia skutkuje ropniami nerki i ogólnoustrojowym zakażeniem septycznym.
Roponercze zazwyczaj usuwa się operacyjnie z zastosowaniem dla ochrony środków bakteriobójczych. Często konieczne jest usunięcie nerki. Nieefektywne leczenie schorzenia skutkuje ropniami nerki i ogólnoustrojowym zakażeniem septycznym.
źródła zdjęć:
- https://urolog-warszawa.pl/wp-content/uploads/2019/02/objaw-goldflama-1.jpg
- http://www.przeglad-urologiczny.pl/img/image.pl/img/image.php?klasa=rycina&aid=3148&numer=9&w=360&h=270
- https://cdn.galleries.smcloud.net/t/galleries/gf-iGsF-GoEZ-wdSb_leukocyty-w-moczu-co-oznaczaja-przyczyny-leukocyturii-664×442-nocrop.jpg
Odmiedniczkowe zapalenie nerek
16 listopada, 2018 BlogOdmiedniczkowe zapalenie nerek to choroba w, wyniku której powstaje stan zapalny. Za sprawą stanu zapalnego dochodzi do uszkodzenia tkanki śródmiąższowej nerek i komórek kanalików nerkowych. Konsekwencją nieleczonej choroby jest uszkodzenie nerek, a następnie ich całkowita niewydolność.
Odmiedniczkowe zapalenie nerek przyczyny i czynniki ryzyka:
Ostre odmiedniczkowe zapalenie nerek może być skutkiem zakażenia:
– bakteryjnego– w większości przypadków ostre odmiedniczkowe zapalenie nerek jest wynikiem zakażenia przez bakterie, które pochodzą z dolnych dróg moczowych i dostają się do nerek drogą wstępującą przez moczowody. Najczęściej występującymi są bakterie E. Coli, rzadziej gronkowce. Oprócz tego za zakażenie dróg moczowych mogą odpowiadać takie bakterie jak: mikoplazmy i dwoinka rzeżączki.
– wirusowego– zakażenie najczęściej powodują wirusy z grupy Herpes, między innymi wirus opryszczki. Można nim się zarazić na drodze stosunków seksualnych.
– grzybiczego– najczęściej są na nie narażone osoby z obniżoną odpornością, które przyjmują antybiotyki lub leki immunosupresyjne, a także u chorych, u których zdarzyło się długotrwałe cewnikowanie.
Do ostrego odmiedniczkowego zapalenia nerek może dojść też na skutek przedostania się drobnoustrojów chorobotwórczych do nerek poprzez krew.
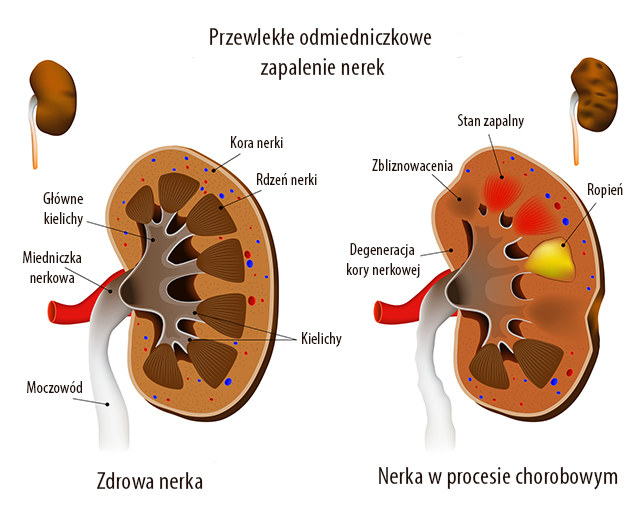
Przewlekłe odmiedniczkowe zapalenie nerek jest skutkiem nieleczonego lub źle leczonego zakażenia cewki moczowej lub pęcherza moczowego (bakterie, które zalegają w drogach moczowych przedostają się przez moczowód do nerki, w wyniku czego, następuje stan zapalny.)
Czynniki ryzyka zachorowania na tą chorobę to:
– cukrzyca
– refluks pęcherzowo-moczowy (cofanie się moczu z pęcherza do nerek)
– intensywne życie seksualne
– ciąża
– wady rozwojowe i zaburzenia odpływu z układu moczowo- płciowego (np. z powodu kamieni nerkowych, zmian nowotworowych, np. guz pęcherza lub macicy, przerostu prostaty, hiperplazji- rozrostu tkanek)
– cewnik w pęcherzu moczowym
– zaburzenia neurologiczne przebiegające z zaburzeniami opróżniania pęcherza moczowego (np. po udarze lub z przepukliną kręgosłupa)
Odmiedniczkowe zapalenie nerek – objawy:
Charakterystycznym objawem w ostrym przebiegu choroby jest nagły ostry ból w okolicy lędźwiowej (jedno lub dwustronny), który może rozchodzić się do pachwiny. Ponadto pojawiają się inne objawy typowe dla zapalenia dolnych dróg moczowych:
– nadciśnienie tętnicze
– dolegliwości ze strony układu pokarmowego: bóle brzucha, nudności i wymioty
– ogólne osłabienie
– tzw. objawy dyzuryczne: ból podczas oddawania moczu, częstomocz, częste parcie na mocz z towarzyszącym pieczeniem, krwiomocz.
Typowym objawem, po którym możemy rozpoznać odmiedniczkowe zapalenie nerek jest dodatni objaw Goldflama. Po uderzeniu przez lekarza w okolicę lędźwiową pleców, pacjent odczuwa dokuczliwy ból. Chory może też odczuwać dyskomfort przy uciśnięciu okolicy nadłonowej, dzieje się tak jeżeli zapalenie jest wynikiem niewyleczonego zapalenia pęcherza.
Odmiedniczkowe zapalenie nerek diagnoza:
Na początku poddaje się badaniu mocz. Często może pojawiać się białkomocz i mniej lub bardziej nasilony krwiomocz. W moczu umiarkowany jest wzrost liczby krwinek białych i bakterii. W badaniach krwi charakterystyczne dla stanu zapalnego jest podniesione CRP i OB. Obecna jest także leukocytoza i wzrost poziomu mocznika, który jest typowy dla zaburzeń pracy nerek. Na uszkodzenie nerek może też wskazywać równoczesny wzrost poziomu kreatyniny. Chorego poddaje się także badaniu ultradźwiękowemu, które obrazuje nerki (w toku choroby są one obkurczone, ich powierzchnia jest nieregularna z powodu wielu zbliznowaceń tkanki śródmiąższowej).
W nielicznych przypadkach konieczna jest biopsja nerki, decyduje o niej lekarz.
5. Odmiedniczkowe zapalenie nerek leczenie:
Zwykle chory zażywa antybiotyki, trwa to przez około 2 tygodnie. Najpierw podaje się antybiotyki najczęściej stosowane przy zakażeniu dróg moczowych. Należy je dobierać w oparciu o badania moczu (antybiotyki powinno się dobierać do rodzaju obecnej w moczu bakterii, jej wrażliwości na lek). Oprócz tego wskazane są leki przeciwgorączkowe i przeciwbólowe. W czasie choroby należy także ograniczyć aktywność fizyczną i pić minimum 2 l wody dziennie.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach specjalizacji nefrologii przyjmuje lek. med. Michał Śmigielski. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
https://alfa-lek.pl/pl/poradnik/83_choroby_uklady_moczowego/735_odmiedniczkowe_zapalenie_nerek
Dializa nerek
12 października, 2018 BlogDializa nerek to procedura medyczna, której przebieg polega na filtrowaniu krwi. Do procesu filtrowania krwi używa się sztucznej błony półprzepuszczalnej poza organizmem. Innym sposobem jest używanie płynu dializacyjnego i otrzewnej jako naturalnej błony filtrującej.
W zależności od stanu zdrowia chorego można zastosować dwie metody dializ:
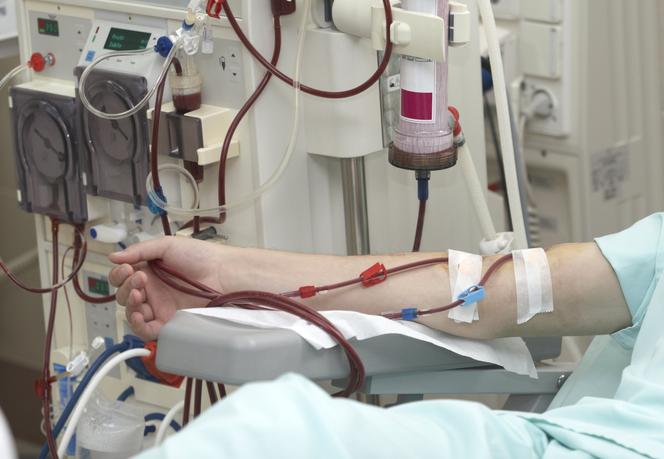
-hemodializę- kiedy występuje przewlekła i ostra niewydolność nerek oraz przy zatruciach. Krew chorego oczyszczana jest za pomocą maszyny, gdzie wpływa. Oczyszczona krew wraca do organizmu osoby dializowanej. Zanim zostanie wystarczająco oczyszczona krew krąży pomiędzy chorym, a dializatorem.
-dializę otrzewnową- kiedy mamy do czynienia z zaawansowaną, przewlekłą niewydolnością nerek. Płyn dializacyjny wpływa do organizmu chorego przez specjalny cewnik. Wyżej wspomniany płyn jest używany w celu filtracji krwi. Jest on usuwany tym samym cewnikiem na zewnątrz. Cewnik jest umieszczony w jamia brzusznej trwale tzn. ma on swoje stałe miejsce i nie można go wyjąć. Błona wyścielająca jamę brzuszną i okrywająca narządy wewnętrzne to błona, która filtruje krew nazywana otrzewną.
Abstrahując od metody dializa polega na oczyszczeniu krwi z toksyn.
Dializa jest potrzebna osobą cierpiącym na niewydolność nerek oraz tym, którzy oczekują na przeszczep tego narządu. U chorych z zaawansowaną niewydolnością nerek organizm domaga się ciągłych dializ.
Najpopularniejsza w Polsce jest hemodializa, która zakłada pozaustrojowe filtrowanie krwi. Szanse na poprawę stanu zdrowia przy dializach są uzależnione od współwystępowania innych chorób i wieku chorego. Z pomocą dializ można przeżyć nawet 25 i więcej lat; warunkiem jest nie wystąpienie ostrych powikłań po dializach.
Nerki pełnią rolę filtru w ludzkim ciele. Są odpowiedzialne za usuwanie produktów przemiany materii i toksyn z organizmu oraz zatrzymują niezbędne składniki. Do innych funkcji nerek należą: wpływanie na ciśnienie krwi, regulacja objętości płynów ustrojowych. Nerki biorą również udział w procesach krwiotwórczych i regulują pH organizmu. Do możliwości nerek zaliczyć należy zdolność adaptacyjną, co oznacza, że jeśli jedna nerka przestaje pracować, jej funkcja jest przejęta przez drugą zdrową nerkę. Kiedy obie nerki są chore niezbędne jest dializowanie.
Odpowiednia dieta przy dializach:
Osoba chora na nerki nie powinna przyjmować dużo płynów, zaleca się także ograniczenie spożycia produktów bogatych w potas i fosfor. Dla bezpieczeństwa lepiej zrezygnować z roślin strączkowych (oprócz fasolki szparagowej i groszku zielonego). Wskazane jest wyeliminowanie z jadłospisu soli lub znaczne jej ograniczenie. Odpowiednio dobrana dieta przy dializach powinna zawierać białko o wysokiej wartości biologicznej. Białko to pochodzi z takiego źródła jak: ryby, drób, mleko i przetwory mleczne oraz białka jaja kurzego. Dieta powinna być indywidualnie dobrana, biorąc pod uwagę stan zdrowia chorego, szczególnie przy towarzyszących niewydolności nerek chorobach serca i cukrzycy.
Powikłania po dializach:
Powikłania można podzielić na infekcyjne i nieinfekcyjne. Pierwsze powikłania mogą wystąpić już przy zakładaniu cewnika lub tworzeniu przetoki tętniczo-żylnej. Mogące się pojawić zagrożenia to:
-zaburzenia akcji serca
-przerwanie naczynia krwionośnego
-odma opłucnowa
-zator naczyniowy
-w późniejszym czasie przewidywać można infekcję, zwężenie naczynia lub zakrzep
Możliwe powikłania przy dializach to:
-skurcze mięśni
-nudności i wymioty
-ból głowy
-spadek ciśnienia tętniczego krwi
-krwawienie z miejsca podłączenia drenu
-swędzenie skóry
-tzw. zespół pierwszego użycia (kiedy pierwszy raz pacjent zostanie podłączony do dializatora mogą wystąpić ból w klatce piersiowej i plecach, niepokój, duszność.
Rokowania-jak długo można żyć z dializą nerek?
Stan zdrowia pacjenta jest pierwszym kryterium, od którego zależą rokowania. Następnym czynnikiem wpływającym na rokowania osoby z dializą jest tryb życia jaki prowadzi chory. Szacuje się, że osoby przewlekle chore, które korzystają z dializy mogą przeżyć nawet ponad 20 lat. Dominującą rolę w leczeniu nerek odgrywa dieta, więc warto o nią zadbać.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach specjalizacji nefrologii przyjmuje lek. med. Michał Śmigielski. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródłą zdjęć:
Nefropatia
27 lipca, 2018 BlogNefropatia jest chorobą nerek, która wiąże się z zaburzeniami cukrzycowymi. U pacjentów, którzy nie cierpią na tę chorobę, w moczu nie ma cząsteczek białka. Zaburzenia filtracji i zmiany w nerkach pojawiają się u osób chorych na cukrzycę. Cząsteczki białka zaczynają być obecne w moczu.
Nefropatia przyczyny:
choroby takie jak wysokie ciśnienie krwi, cukrzyca, toczeń rumieniowaty układowy
narażenie na kontakt z ołowiem lub jego solami
przyjmowanie przez dłuższy czas środków przeciwbólowych głównie fenacetyny, która wpływa na martwicę brodawek nerkowych
nieuzupełniony poziom oksydazy ksantyny- enzym ten pełni ważną rolę w katabolizmie puryn; zwiększona ilość ksantyny powoduje tworzenie się kryształków ponieważ ksantyna nie jest rozpuszczalna w wodzie. Kryształki te mogą tworzyć kamienie w nerkach oraz je uszkodzić.
Do innych przyczyn nefropatii należy policystyczna choroba nerek. W czasie jej przebiegu powstają w nerkach cysty lub kieszonki zawierające płyn. Następstwem powiększania się cyst jest niewydolność nerek. Cysty mogą mieć też inne umiejscowienie; mogą się tworzyć np. w wątrobie, mózgu i jajnikach. Za sprawą policystycznej choroby nerek narządy są bardziej narażone na infekcje oraz raka.
Nefropatia rodzaje:
Występują następujące rodzaje nefropatii:
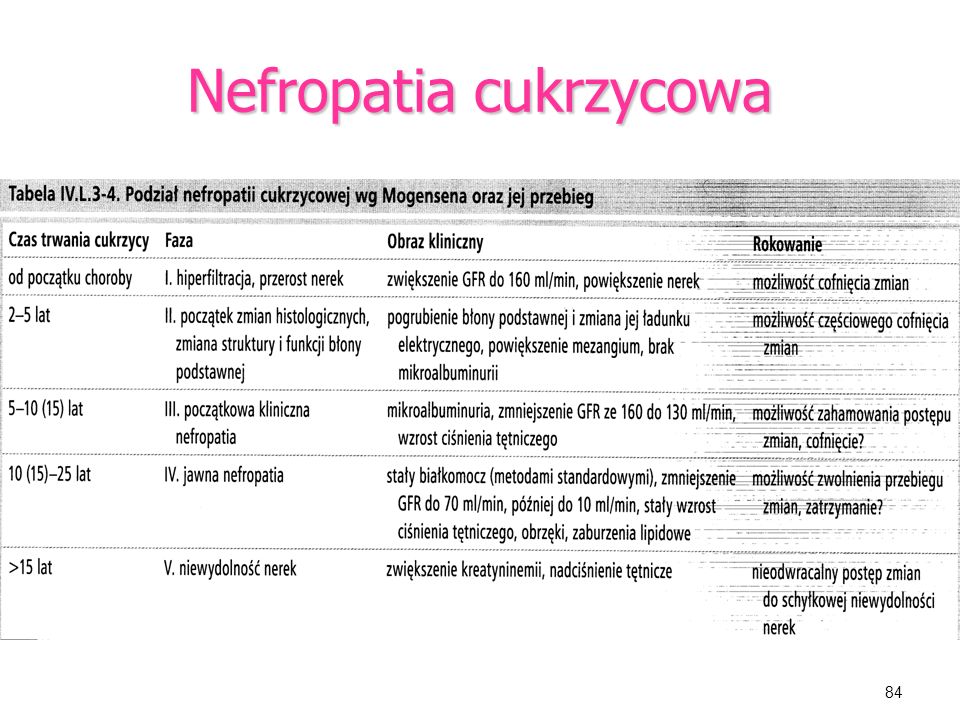
nefropatia cukrzycowa– daje takie objawy jak: wzrost keratyny i mocznika we krwi, nadciśnienie tętnicze, białkomocz. W przypadku nefropatii cukrzycowej potrzebne jest leczenie nerkozastępcze. Nefropatia cukrzycowa może też wywoływać takie objawy jak: wodobrzusze, obrzęki poszczególnych części ciała, duszności, ogólne osłabienie organizmu, pieniący się mocz, szybkie zmęczenie, utrata apetytu.
Do czynników ryzyka zachorowania na nefropatię należą: nadciśnienie tętnicze połączone z cukrzycą, zagrożenie może stanowić także palenie papierosów.
nefropatia nadciśnieniowa– jest trudna do wykrycia. Choroba ta powoduje nadciśnienie tętnicze, co skutkuje uszkodzeniem nerek. Nefropatia jest uwarunkowana genetycznie.
nefropatia kontrastowa występuje wówczas, gdy pacjent przyjmuje środki cieniujące, które podaje się by wykonać badania radiologiczne
nefropatia refluksowa- czynnikami wywołującymi ją są: wrodzone anomalia, bakteriomocz, nadciśnienie, sklerotyzacja kłębuszków nerkowych, zabiegi chirurgiczne wykonywane na drogach moczowych.
Nefropatia objawy:
Początkowo choroba nie wywołuje niepożądanych objawów, są one niezauważalne i niewyczuwalne. Choroba może ciągnąć się latami mając niegroźny przebieg i nie być zauważona przez pacjenta. Choroba może zostać wykryta po wykonaniu badania moczu, gdy okaże się, że jest w nim obecny podwyższony poziom albuminy. Schorzenie to nazywa się mikroalbuminuria. Zwiększone stężenie białka albuminy w moczu oznacza, że nerki nie funkcjonują prawidłowo. Aby choroba nie postępowała dalej należy systematycznie kontrolować stan nerek od momentu gdy lekarz postawi diagnozę cukrzycy.
Objawy, które mogą być obecne na 3 etapie choroby nerek to:
wysokie ciśnienie krwi
częste wizyty w toalecie
opuchlizna wokół kostek
zwiększenie masy ciała
Czwarty etap choroby zwany jest jawną klinicznie nefropatią; wówczas można zaobserwować takie objawy jak:
podkrążone oczy- zwłaszcza rano
sucha swędząca skóra
skurcze mięśni- szczególnie w nocy
skrócony oddech i męczliwość
częstsza niż zazwyczaj potrzeba oddawania moczu – zwłaszcza
w nocy
- zatrzymywanie wody w organizmie-opuchnięte kostki, stopy, nadgarstki
Na wspomnianym wyżej etapie mogą pojawić się również:
anemia
utrata apetytu
zmęczenie i osłabienie
nudności i wymioty
może również wystąpić taki objaw jak zmniejszone zapotrzebowanie na insulinę
Na piątym- ostatnim etapie nefropatii powstaje całkowita niewydolność nerek, diagnozuje się wszystkie powyższe objawy, zwiększone stężenie mocznika oraz kreatyniny w moczu, po jakimś czasie konieczne są dializy.
Nefropatia leczenie:
Na każdym etapie choroby nefropatię leczy się:
wyrównując ciśnienie krwi
zaprzestając palenia papierosów
wyrównując glikemię HbA1c poniżej 1%
wyrównaniu profilu lipidowego
- zmianie trybu życia- właściwa dieta cukrzycowa i ćwiczenia
Na 5 etapie nefropatii wymagane są dializy, a w skrajnych przypadkach transplantacja nerek.
Źródła zdjęć:
https://slideplayer.pl/slide/1215752/
Mocznica - przewlekła choroba nerek
29 czerwca, 2018 BlogMocznica to przewlekła choroba nerek, która objawia się zaburzeniami ich wydolności. Skutkiem niewydolności jest magazynowaniem w organizmie toksyn mocznicowych. Nerki nie są wówczas zdolne do kontrolowania objętości i składu wytwarzanego moczu. Po przebadaniu laboratoryjnym stwierdza się obecność kreatyniny we krwi.
Mocznica przyczyny:
Najczęstszą przyczyną zachorowania na mocznicę są inne choroby nerek szczególnie te, które upośledzają funkcje miąższu nerek oraz zmiany naczyniowe pogarszające ich ukrwienie. Powoduje to spadek liczby nefronów w miąższu nerek, co skutkuje zaburzeniem funkcji wydalniczej a z kolei następstwem tego jest przetrzymywanie i zaleganie w organizmie toksycznych produktów przemiany materii.
Objawy mocznicy:
Objawy mocznicy mogą się przejawiać w różnych zaburzeniach: od objawów ogólnych przez skórne po zaburzenia układu krążenia, układu pokarmowego, oddechowego, rozrodczego. Niezdiagnozowana i nieleczona mocznica może prowadzić do śpiączki, która jest wynikiem oddziaływania substancji toksycznych na mózg. Do głównych objawów mocznicy należą:
uczucie drętwienia i kurcze kończyn
narastająca drażliwość
postępujący brak łaknienia
pobudliwość lub senność
nudności, wymioty
niesmak w ustach
uporczywe bóle głowy
niedokrwistość
niekiedy biegunka
zapach amoniaku z ust
zaburzenia rytmu pracy serca
skóra sucha, łuszcząca się, pojawiają się na niej wybroczyny

Leczenie mocznicy:
Mocznica wymaga długotrwałego leczenia przy użyciu specjalistycznych środków. Często leczenie to nie przynosi oczekiwanych efektów. Zlikwidowanie mocznicy polega na usunięciu problemów związanych z nerkami. Mocznicę najczęściej leczy się stosując dializę otrzewną lub hemodializę. W skrajnych przypadkach potrzebny jest przeszczep nerek. Ważne jest dbanie o zdrowy tryb życia by mocznica się nie pojawiła.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest nefrologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Michał Smigielski. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
https://slideplayer.pl/slide/806763/
Nieobecność nefrologa w dniu 29.06.2018r
21 czerwca, 2018 Aktualności, Nefrologia Okulickiego, OkulickiegoWitamy,
pragniemy poinformować o nieobecności lek.med. Michała Śmigielskiego (nefrologia) w dniu 29.06.2018r.
Za utrudnienia serdecznie przepraszamy.
W celu zapoznania się z ofertą nefrologii zapraszamy do zakładki:
https://www.bjmedical.pl/nefrologia/
Przypominamy o możliwości rejestracji online pod adresem:
Nowotwór nerki - podstawowe informacje
25 maja, 2018 BlogNowotwór nerki jest jednym z najrzadziej występujących nowotworów. To niezwykle podstępny rodzaj raka ponieważ może rozwijać się długo nie dając objawów chorobowych.
Nowotwór nerki stanowi tylko 3 proc. ogółu zachorowań na nowotwory złośliwe. W Polsce odnotowuje się ok. 1500 zachorowań u mężczyzn i ok. 900 u kobiet w skali roku. Dużo częściej nowotwór nerki dotyka mężczyzn niż kobiety.
Rak nerki w początkowym okresie rozwoju nie daje objawów. Wraz z wiekiem wzrasta ryzyko pojawienia się choroby, średni czas występowania nowotworu nerek to ok 60 lat. Istnieje również złośliwy rak nerki występujący tylko u dzieci – jest to tzw. nerczak złośliwy lub nephroblastoma. Może on być wrodzony lub pojawiać się w okresie niemowlęcym lub przedszkolnym. Wiąże się z niektórymi wrodzonymi wadami oraz chorobami nerek i układu moczowego.
Przyczyny nowotworu nerki:
1.uwarunkowania środowiskowe, hormonalne oraz genetyczne,
2.nadużywanie leków przeciwbólowych i innych leków,
3.otyłość, palenie papierosów (toksyczne substancje zawarte w dymie tytoniowym uszkadzają nefrony, czyli podstawowe elementy, z których zbudowana jest nerka)
4.nadciśnienie
Nowotwór nerki w początkowym okresie rozwoju nie daje objawów co sprawia, że często jest wykrywany przypadkowo. Można go wykryć najczęściej na podstawie badania usg jamy brzusznej, urografii, scyntygrafii, oraz wykonując badania laboratoryjne.
Przy jakimkolwiek podejrzeniu nieprawidłowości w układzie moczowym i nerkach podstawowym badaniem jest ogólne badanie moczu, a także morfologia oraz biochemiczne badanie krwi. Zanim diagnoza zostanie postawiona konieczne jest również wykonanie USG nerek.
Wzrost dostępności badań obrazowych spowodował zwiększenie wykrywalności raka nerek o niewielkim stopniu zaawansowania klinicznego.
Objawy sugerujące nowotwór nerki:
U chorych mogą pojawić się bóle w okolicy lędźwiowej i krwiomocz. Również występuje długo utrzymująca się gorączka. Pojawia się niedokrwistość, która z czasem przechodzi w nadkrwistość. U chorych mogą pojawić się także następujące objawy:
nocne poty, spadek masy ciała, podwyższone ciśnienie krwi, zapalenia wielomięśniowe, upośledzenie funkcji wątroby,podwyższone ciśnienie krwi. W badaniach laboratoryjnych można zauważyć zwiększona liczbę krwinek czerwonych, wzrost stężenia wapnia we krwi, oraz podwyższone ob.
Najczęściej rak nerki przerzuca się do następujących narządów:
płuc,
tkanek miękkich,
kości,
wątroby,
układu nerwowego.
Leczenie nowotworu nerki:
Pierwszym zabiegiem w celu usunięcia guza nerki jest operacja chirurgiczna polegająca na usunięciu guza. Często jednak choroba rozwinęła się na tyle, że jedynym wyjściem jest pozbycie się nerki (nefrektomia). Jednak wiele guzów tego narządu jest niezłośliwych, więc dzięki nowym metodom leczenia lekarze starają się za wszelką cen ę uratować nerkę. Zabieg ten stosuje się tylko w przypadku zaawansowanego stadium guza.
Stosunkowo nową metodą leczenia jest krioablacja guzów nowotworowych, która polega na zamrożeniu zakażonych tkanek. Skutkiem tego w komórkach powstają kryształki lodu, które niszczą naczynia odżywiające guza. Zabieg ten stosuje się w Polsce za pomocą ciekłego azotu, który ma temperaturę -196 st. C. Substancja jest doprowadzona do nerki za pomocą specjalnej igły. Krioablację wykonuje się przy pomocy tomografii komputerowej lub USG.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest nefrologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Michał Smigielski. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
http://i-zdrowie.pl/guz-wilmsa-nephroblastoma/
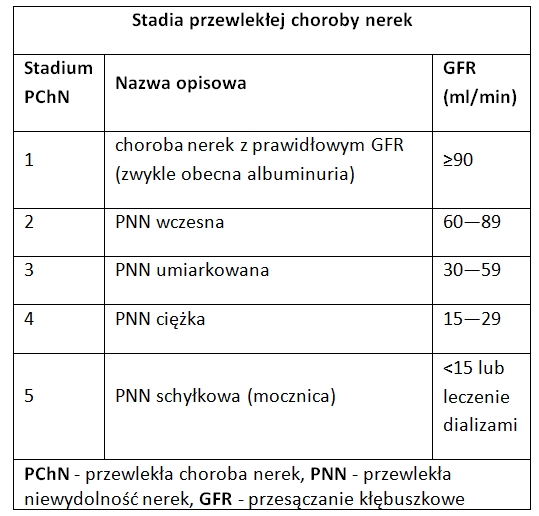
Niewydolność nerek
6 kwietnia, 2018 BlogNiewydolność nerek pojawia się na skutek postępującego uszkodzenia tego narządu. Choroba ta rozwija się stopniowo. Pierwsze symptomy tego zaburzenia nie wpływają na funkcjonowanie innych narządów. Występują dwa typy niewydolności nerek, są to: niewydolność ostra i przewlekła. Ostra niewydolność rozwija się i przebiega burzliwie, ma jednak charakter odwracalny. Wyróżnia się w jej przypadku 4 okresy:
Okres wstępny – od zadziałania czynnika sprawczego do uszkodzenia nerek.
Faza skąpomoczu lub bezmoczu (10-14 dni).
Faza wielomoczu (do kilku tygodni).
Okres zdrowienia – powrót do pełnej czynności nerek (kilka miesięcy).
Przewlekła niewydolność grozi całkowitym upośledzeniem funkcjonowania nerek i jest nieodwracalna. Prawidłowe funkcjonowanie nerek jest konieczne do odpowiedniej pracy wszystkich tkanek i narządów w organizmie. Oceną czynności nerek jest ich wydolność. Podstawowym następstwem niewydolności nerek jest niedostateczne oczyszczanie krwi i usuwanie wody, co skutkuje wzrostem stężenia produktów przemiany materii, toksyn i przewodnienia. Należy pamiętać, że niewydolność nerek prowadzi do trwałego uszkodzenia wszystkich narządów, zanieczyszczona krew ma bowiem dostęp do wszystkich organów zaburzając ich funkcjonowanie.
Niewydolność nerek – przyczyny:
Najczęściej ostrą niewydolność nerek powoduje:
krwotok
ostre śródmiąższowe lub kłębuszkowe zapalenie nerek
biegunka lub wymioty
niedrożność dróg moczowych wywołana przez kamicę nerkową lub nowotwór
hemoliza
wstrząs septyczny
zatrucie toksynami
wstrząs urazowy
Przewlekłą niewydolność nerek powodują najczęściej:
cukrzyca
choroby cewkowo-śródmiąższowe
choroby naczyń
choroby kłębuszków nerkowych (pierwotne i wtórne)
powiększona prostata
choroby z towarzyszącymi torbielami nerek (na przykład wielotorbielowatość nerek)
- niewłaściwa dieta
Niewydolność nerek – objawy:
Do najważniejszych objawów przewlekłej niewydolności nerek należą:
osłabienie, zmęczenie, niedożywienie,
obniżona temperatura ciała,
zaburzenia nawodnienia organizmu,
obniżona odporność na zakażenia,
białkomocz,
krwiomocz
wysokie ciśnienie krwi
Diagnostyka niewydolności nerek: polega przede wszystkim na wykonaniu USG nerek. Ważna jest też kontrola ilości wypijanych płynów i oddawanego moczu. Istotna również jest tomografia komputerowa (zwykle bez kontrastu), oraz badanie krwi (OB, glukoza, stężenie wapnia, sodu, kreatyniny, mocznika).
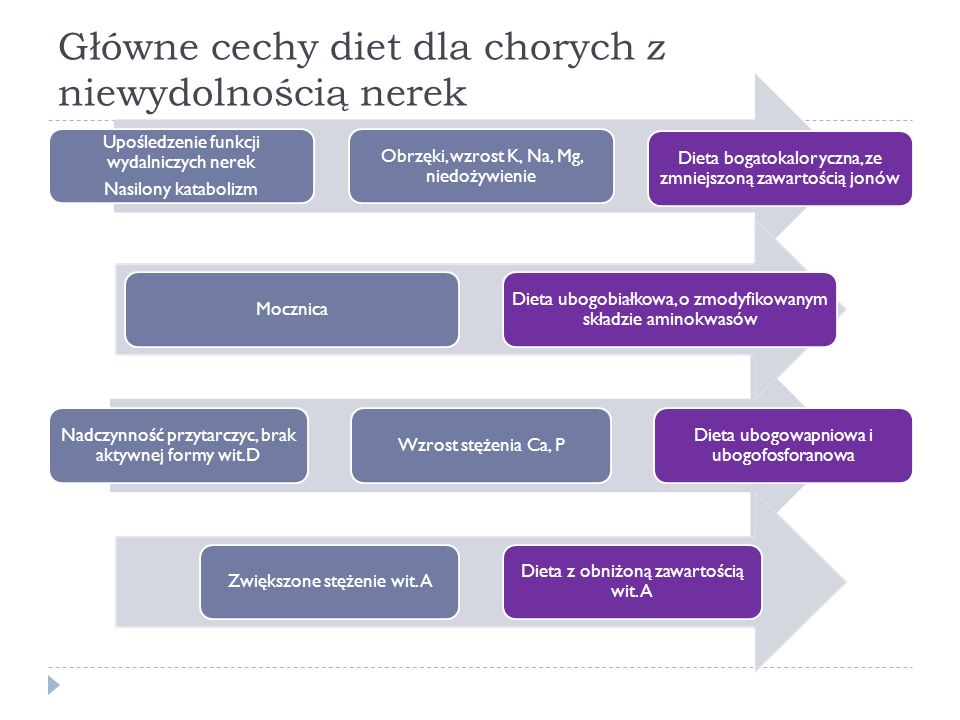
Leczenie niewydolności nerek: zależy od przyczyny niewydolności. Często podawane są leki moczopędne i przeciwbakteryjne. Zalecane jest także leżenie w łóżku i specjalna dieta z ograniczoną ilością białka, ale bogata w węglowodany. W zaawansowanym stadium: dializy i przeszczep nerki.
Źródła zdjęć:
https://wylecz.to/pl/choroby/uklad-moczowo-plciowy/niewydolnosc-nerek.html
http://slideplayer.pl/slide/822473/
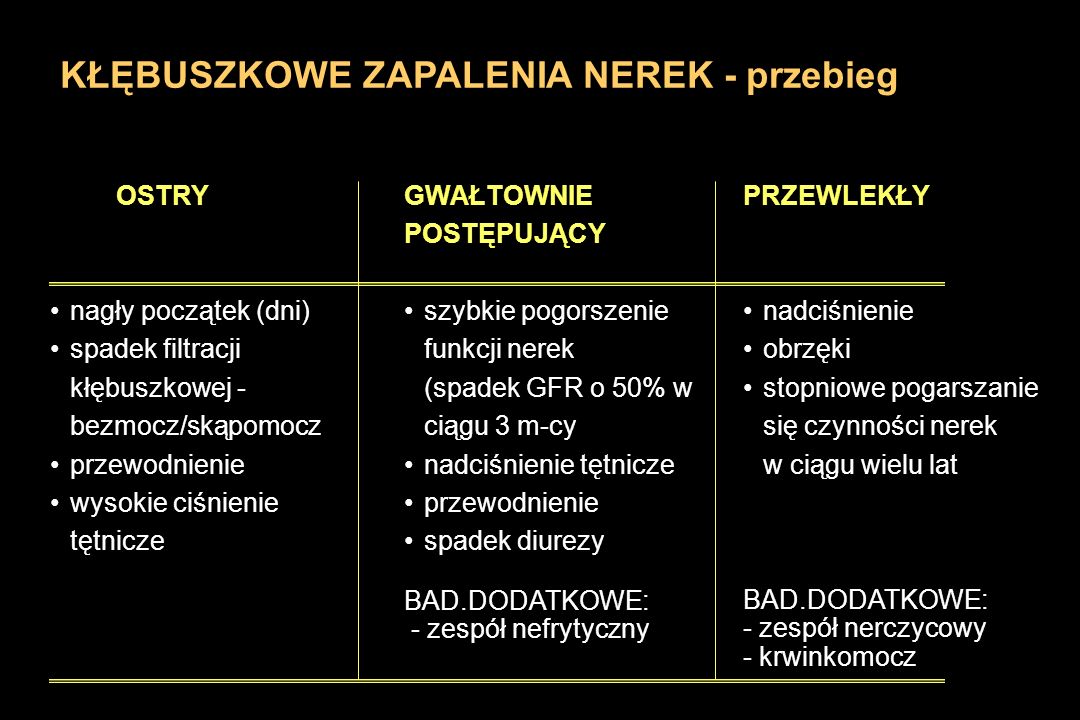
Kłębuszkowe zapalenie nerek
2 marca, 2018 BlogKłębuszkowe zapalenie nerek to choroba powstająca pod wpływem zakażenia bakteryjnego lub wirusowego. Tworzy się jako odpowiedź immunologiczna organizmu na wspomniane wyżej zakażenie, to znaczy jest skutkiem walki organizmu z infekcją wywołaną przez bakterie i wirusy. Kłębuszkowe zapalenie nerek występuje po infekcjach, najczęściej gardła, a także może pojawić się jako następstwo przebytej szkarlatyny, infekcji skóry i innych.
Przebieg zapalenia kłębuszkowego nerek:
Antygeny bakterii gromadzą się w drobnych naczyniach kłębuszków nerkowych. Wraz z pojawieniem się obcego białka wyzwala się szereg reakcji immunologicznych, których celem jest obrona organizmu przed intruzem i wytworzenie substancji, które mogłyby go zniszczyć. Powoduje to powstanie stanu zapalnego.
Jak wykryć kłębuszkowe zapalenie nerek?
Kłębuszkowe zapalenie nerek pojawia się zazwyczaj w tydzień po przebyciu infekcji. Może być wykrywane poprzez badanie moczu, które wykazuje obecność w nim białka i krwi. Jeśli choroba jest ściśle związana z nerkami mamy do czynienia z pierwotnym kłębuszkowym zapaleniem nerek, jeżeli natomiast zapalenie nerek współwystępuje z chorobami innych narządów lub jest ich rezultatem mówimy o wtórnym kłębuszkowym zapaleniu nerek.
Symptomami kłębuszkowego zapalenia nerek może być pogarszające się samopoczucie, utrata apetytu połączona z problemami żołądkowymi. Mogą mu towarzyszyć również obrzęki twarzy i stóp, kłopoty z oddawaniem moczu, objawy nadciśnienia tętniczego. Czasami u cierpiących na tą dolegliwość może występować gorączka. W wypadku ostrzejszego przebiegu choroby można spodziewać się wystąpienia moczu, który się pieni lub ma nieprawidłowy odcień, wyczuwalne mogą być także bóle w okolicy nerek. Kłębuszkowe zapalenie nerek może przejść w stan przewlekły, kiedy trwa latami staje się niebezpieczne dla organizmu. Przedłużająca się wciąż infekcja kłębuszków prowadzi do tego, że zostają one zwłóknione i przestają funkcjonować. W efekcie trwające długo zakażenie powoli ale trwale uszkadza większość kłębuszków, co prowadzi do przewlekłej niewydolności nerek.
Kłębuszkowe zapalenie nerek diagnoza i leczenie:
Jeżeli badanie moczu po przebytej infekcji wykaże nieprawidłowości oraz gdy towarzyszyć im będą wymienione wyżej objawy kliniczne należy zgłosić się do lekarza. Powinno się także wykonać dalsze badania z próbek krwi, aby sprawdzić czy nie doszło do niewydolności nerek, zaburzeń metabolicznych, oraz by dokonać najbardziej dokładnego określenia rodzaju choroby. Standardowo wykonuje się badania obrazowe aby wyeliminować inne choroby nerek i dróg moczowych. Aby mieć pewność, że mamy do czynienia z kłębuszkowym zapaleniem nerek powinno się zbadać fragment nerki różnymi technikami mikroskopowymi. W tym celu wykonuje się biopsję. Wyniki badań pozwalają dobrać optymalny sposób leczenia. Zastosowanie odpowiedniego leczenia zależy także od rodzaju kłębuszkowego zapalenia nerek. Najczęściej spotykane typy kłębuszkowego zapalenia nerek to:
błoniaste kzn
ostre kzn
ogniskowe segmentalne stwardnienie kłębuszków nerkowych
kzn typu IgA (nefropatia IgA)
gwałtownie postępujące kzn
- submikroskopowe kzn
Leczenie należy dostosować do wyżej wymienionych typów kłębuszkowego zapalenia nerek. Ostre kłębuszkowe zapalenie nerek leczy się stosując odpowiednie antybiotyki,a także leki moczopędne, gdy występują obrzęki, w razie nadciśnienia leki hipotensyjne. Jeśli nastąpi ostra niewydolność nerek konieczna może być dializa.
Źródła zdjęć:
http://slideplayer.pl/slide/8453355/
Torbiele nerek
19 stycznia, 2018 BlogTorbiele nerek są to wypełnione treścią płynną przestrzenie w obrębie miąższu nerki. Są jednym z najczęstszych schorzeń dotyczących tego narządu. Przypuszcza się, że cierpi na nie 30% odsetka populacji osób dorosłych. U seniorów częstotliwość ich występowania wzrasta. Najczęściej diagnozowanymi torbielami nerek są tak zwane torbiele proste. Charakteryzują się one tym, że nie posiadają przegród i zwapnień, mają gładkie i cienkie ściany. Torbiele nerek mają bardzo zróżnicowane rozmiary: oscylują między kilkoma milimetrami a kilkunastoma centymetrami średnicy. Częściej spotykamy pojedynczą torbiele nerek, nie wywołuje ona widocznych objawów przez co wykrywana jest tylko podczas rutynowych kontroli. Leczenie torbieli nerek ma charakter indywidualny i jest zależne od ich postaci. Należy sprawdzić jakiej jest wielkości oraz czy powoduje dolegliwości.
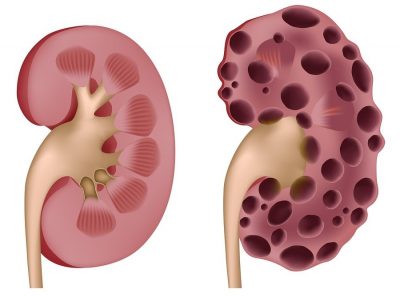
Przyczyny
Do wykrycia torbieli nerki zazwyczaj dochodzi przez przypadek podczas specjalistycznego badania jamy brzusznej. Pochodzenie torbieli nerki może być nabyte, wrodzone albo uwarunkowane genetycznie. Torbiel nerki nabyta może występować w przebiegu przewlekłej niewydolności nerek a także u osób poddanych dializoterapii, sporadycznie może wystąpić jako późne następstwo po urazie nerki. Torbiel nerki wrodzona jest obecna u pacjenta od urodzenia. Pochodzenie jej pozostaje nie poznane chociaż czasami ma podłoże genetyczne. Torbiel nerki uwarunkowana genetycznie powstaje w wyniku zaburzeń występujących w obrębie materiału genetycznego. Jej obecność można zwykle w tym przypadku zdiagnozować także u innych członków rodziny.
Objawy
O występowaniu torbieli nerki chory zazwyczaj dowiaduje się przypadkowo podczas wykonywania badania jamy brzusznej, ponieważ torbiel nerki nie jest dolegliwością charakteryzującą się szczególnymi symptomami klinicznymi. Z tego powodu pacjenci często nie wiedzą o występowaniu tej dolegliwości u siebie. Przykre następstwa tej choroby mogą pojawić się dopiero gdy torbiel osiąga rozmiar o średnicy przekraczającej 5 centymetrów. Wówczas mogą się pojawić takie objawy jak:
uczucie pełności, dyskomfortu lub nieprzyjemne uczucie ucisku w brzuchu
dolegliwości bólowe zlokalizowane najczęściej w okolicy lędźwiowej, a także po bokach brzucha
dolegliwości żołądkowo- jelitowe( na przykład nudności ) o nieznanej przyczynie
Lekarz może podczas badania brzucha rozróżnić masę guzowatą, która staje się powiększona i zniekształcona przez torbiel nerki. Może dojść do zakażenia torbieli wówczas symptomicznie objawia się to: podwyższoną temperaturą ciała, uczuciem osłabienia i ogólnego rozbicia lub bólami kostno- mięśniowymi, może nasilić się także ból brzucha.
Leczenie
Torbiele nerek proste o małych rozmiarach nie wymagają leczenia, trzeba je jedynie poddać systematycznej obserwacji, by przekonać się, czy ich postać nie ulega zmianie. Wykonuje się wówczas badania ultrasonograficzne jamy brzusznej z oceną stwierdzonych wcześniej torbieli.
USG powinno się wykonywać w odstępach co 6 do 12 miesięcy. Jeżeli u pacjenta pojawiają się dolegliwości kliniczne związane z występowaniem torbieli lub kiedy torbiel szybko się rozrasta uciskając narządy sąsiednie konieczne jest zastosowanie specjalistycznego leczenia. Jednym ze sposobów leczenia jest usunięcie zawartości torbieli a następnie wstrzyknięcie do jej wnętrza substancji powodującej zrośnięcie się jej ścian. Zabieg ten ma zapobiegać ponownego powstania torbieli. Nazywany jest sklerotyzacją torbieli. Bardziej inwazyjną metodą jest wycięcie torbieli nerki.
Źródła zdjęć:
http://poradnik-medyczny.com/choroby/choroby-ukladow-wewnetrznych/torbielowatosc-nerek/
https://remedico.wordpress.com/2015/07/11/torbiel-nerki/

