Miesiąc: sierpień 2018
Stwardnienie rozsiane
24 sierpnia, 2018 BlogStwardnienie rozsiane to choroba, która dotyczy ośrodkowego układu nerwowego. W klasyfikacji choroba zalicza się do grupy dolegliwości zapalano-demielinizacyjnych. Statystycznie na stwardnienie rozsiane najczęściej chorują osoby, które są w wieku 20-30 lat. Najrzadziej choroba ta występuje u osób, które nie skończyły jeszcze 18 roku życia oraz po 50 roku życia. Stwardnienie rozsiane dwukrotnie częściej dotyka kobiet niż mężczyzn. Choroba ta często jest przyczyną inwalidztwa.
Stwardnienie rozsiane-przyczyny:
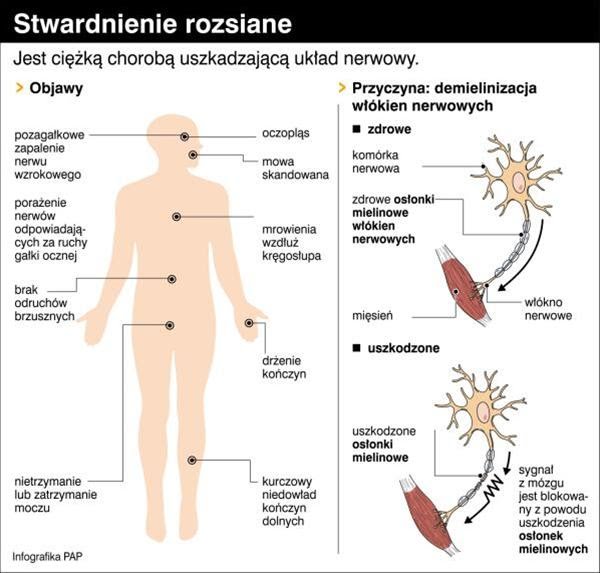
Przyczyny stwardnienia rozsianego są nie do końca poznane. Dużą rolę w jego powstawaniu mają ogniska demielinizacyjne, które zlokalizowane są w okolicach mózgu i rdzenia kręgowego. Stwardnienie rozsiane rozprzestrzenia się na mielinę, która odgrywa ważną rolę w budowie osłonek włókien nerwowych. Za sprawą stwardnienia rozsianego wyżej wymienione osłonki są niszczone, a pozbawione ochrony włókna nie mogą dobrze przewodzić sygnałów z ośrodkowego układu nerwowego. Skutkiem takiej sytuacji jest stan, w którym powstają objawy choroby i pojawiają się problemy neurologiczne. Zbadano, że wpływ na rozwój choroby ma czynnik genetyczny, środowiskowy oraz autoimmunologiczny.
–czynnik genetyczny- udowodniono, że przebieg stwardnienia rozsianego jest dwudziestokrotnie bardziej prawdopodobny u osób I stopnia pokrewieństwa z pacjentem niż u osób niespokrewnionych.
–czynnik środowiskowy- czynniki, które mogą przyczynić się do stwardnienia rozsianego to: zanieczyszczenie środowiska, dieta, tytoń, hormony, niedobór witaminy D, miejsce zamieszkania i urodzenia, gdyż im dalej od równika tym większe prawdopodobieństwo choroby.
-czynnik autoimmunologiczny- w trakcie rozwoju autoimmunologicznego organizm pacjenta produkuje białka autoprzeciwciała, co powoduje zniszczenie mieliny(własne włókna nerwowe), a to z kolei skutkuje tym, że organizm pacjenta sam siebie atakuje.
Stwardnienie rozsiane – jakie są najczęstsze objawy?
Objawy stwardnienia rozsianego mogą ujawnić się na kilka lat przed diagnozą. Do takich symptomów należy zmęczenie nie uzależnione od wysiłku fizycznego. Ponadto do objawów stwardnienia rozsianego można zaliczyć pozagałkowe zapalenie nerwu wzrokowego-mogą go poprzedzać częste zaburzenia widzenia. W pierwszym etapie choroby do najczęstszych objawów należą:
– zaburzenia czucia
– niedowład kończyn
– zaburzenia widzenia (ubytki w polu widzenia i podwójne widzenie)
-zaburzenia równowagi i koordynacji ruchów
Objawy choroby są różnorodne i nie zawsze ujawniają się z tym samym nasileniem u każdego pacjenta. Najczęściej są spotykane jako grupa symptomów chorobowych- u niektórych będzie to niedowład, u innych niewielka niedoczulica. W kolejnych etapach choroby można się spodziewać takich dolegliwości jak: niestabilność emocjonalna, zaburzenia zwieraczy, zawroty głowy, częste upadki, napięcie mięśniowe.
Ze względu na objawy i przebieg choroby stwardnienie rozsiane dzielimy na cztery postacie.
– stwardnienie rozsiane remitująco- powracające- przebiega w charakterze rzutów i remisji. Objawia się najczęściej u osób, które nie ukończyły 40 roku życia.
– stwardnienie rozsiane wtórnie postępujące– ta odmiana choroby spotykana jest najczęściej u osób w wieku 40 lat a także u tych, u których choroba od 10-15 lat występuje w postaci remitująco-nawracającej. Niestety ta odmiana choroby nie daje szansy na wyleczenie a stan chorego powoli się pogarsza.
–stwardnienie rozsiane pierwotnie postępujące- pojawia się najczęściej u mężczyzn po 40 roku życia. Stanowią oni grupę 10-15% chorych na stwardnienie rozsiane. Objawy neurologiczne występują z silnym natężeniem od początku choroby. Ujawniają się problemy z koordynacją, poruszaniem się, osłabieniem nóg.
–stwardnienie rozsiane pierwotnie postępujące z zaostrzeniami- najrzadziej występująca postać choroby. Objawia się u zaledwie 5% pacjentów. W tym wypadku nie ujawniają się żadne okresy poprawy. Niepełnosprawność jest coraz bardziej zaawansowana, pojawiają się rzuty.
Stwardnienie rozsiane- leczenie:
Celem leczenia jest zapobieganie i usuwanie objawów choroby. Podaje się leki steroidowe (w czasie rzutów), które zmniejszają nasilenie reakcji zapalnej w ognisku demielinizacji i przyspieszają ustępowanie objawów. Jeżeli choroba postępuje gwałtownie stosuje się leki immunosupresyjne. Farmakologiczne leczenie objawowe i rehabilitacja pomagają w razie wzmożonego napięcia mięśni i zaburzeń zwieraczy. Należy także prowadzić zdrowy tryb życia, pamiętać o odpowiedniej wadze masy ciała, unikać stanów zapalnych, co może uchronić przed kolejnym rzutem choroby.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest neurologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Agnieszka Bik – neurolog. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
Zgryz otwarty
10 sierpnia, 2018 BlogNawiązując do wcześniejszego artykułu na temat wad zgryzu -> https://bjmedical.pl/wady-zgryzu-problem-estetyczny/
We wcześniejszym artykule zajęliśmy się już tematem tyłozgryzu. W celu zapoznania się z tą wadą zapraszamy do -> https://bjmedical.pl/tylozgryz/
pragniemy szerzej zająć się tym zagadnieniem. Dzisiejszy temat dotyczy wady zwanej “zgryz otwarty”. W kolejnych artykułach poruszymy tematykę innych rodzajów wad zgryzu.
Zapraszamy do lektury.
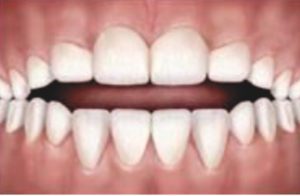
Zgryz otwarty to wada złożona, która objawia się niedostatecznym zachodzeniem na siebie zębów siecznych. Powstaje przestrzeń między górnymi zębami a dolnymi ponieważ nie stykają się one ze sobą. Prawidłowy zgryz polega na takim ustawieniu górnej linii zębów względem dolnej by miały ze sobą styczność i zajmowały prawidłową pozycję podczas jedzenia i mówienia. Zgryz otwarty, jak każda wada wymaga ingerencji lekarza aby nie doszło do powstania deformacji twarzy czy nieestetycznego uśmiechu. Zgryz otwarty może być rozpoznany już w fazie zębów mlecznych.
Przyczyny zgryzu otwartego:
Zgryz otwarty można zauważyć już na etapie zębów mlecznych, co daje większą szansę na skuteczność leczenia. Wada uwarunkowana jest czynnikami genetycznymi. Dzieci zazwyczaj dziedziczą po rodzicach podłużną twarz (tzw. zespół twarzy długiej), nadmierne eksponowanie zębów czy po prostu zgryz otwarty. Zgryz otwarty może być spowodowany także czynnikami środowiskowymi.
Do czynników tych należą między innymi: nieodpowiednie nawyki dziecka takie jak ssanie palca lub też niedrożność dróg oddechowych (np. na skutek przerośniętego trzeciego migdałka i częstych infekcji), wypychanie języka, czy niemowlęcy tryb przełykania (czubek języka znajduje się między zębami lub dziąsłami; język jest położony płasko podczas połykania; połykanie następuje przy lekko rozwartych szczękach). Stwierdza się, że rozpoznanie wady do 4. roku życia przy zlikwidowaniu czynnika sprawczego, może spowodować jej samoistne ustąpienie ale dziecko powinno być pod stałą kontrolą stomatologa i ortodonty.
Pierwszy raz należy udać się z dzieckiem do specjalisty, gdy dziecko ma 3,5 roku maksymalnie 4 lata. Pierwsze oznaki zgryzu otwartego u dziecka można zauważyć w wieku 5-6 lat, chociaż wada rozwija się bardzo wcześnie. Czynniki środowiskowe mogą wpłynąć na nasilenie wady genetycznej, dlatego ważna jest szybka diagnoza i podjęcie leczenia zgryzu.
Zgryz otwarty leczenie u dzieci:
Przy leczeniu zgryzu otwartego dużą rolę odgrywa wiek oraz stopień wady. Leczenie zgryzu otwartego należy do trudnych w przebiegu. W procesie leczenia najpierw (na wczesnym etapie) należy wyeliminować czynniki środowiskowe (tak wygląda korekta na etapie zębów mlecznych). W profilaktyce należy zwrócić uwagę na postępowanie zgodne ze wskazówkami lekarza, które mogą dotyczyć np. tego, aby pilnować by dziecko zmieniło nawyki (tzn. nie ssało palca, a jeśli nawyk ten występuje głównie w nocy, należy mechanicznie zablokować jego rękę np. piżamą). Wyeliminowanie złych nawyków dotyczy też okresu, gdy zęby mleczne zaczynają zmieniać się na stałe, a także na wczesnym etapie zębów stałych. Dodatkowo pomocne w leczeniu mogą okazać się aparaty zewnętrzne np. aparat headgear (tzw. wyciąg zewnętrzny), szyny i łuki podniebienne oraz językowe.
Zgryz otwarty-aparat
W leczeniu zgryzu otwartego można wprowadzić aparat ortodontyczny we wczesnej fazie kształtowania się wady lub w okresie poprzedzającym operację. Z uwagi na to, że zgryzowi otwartemu bardzo często towarzyszy wąska górna szczęka, którą należy poszerzyć; przed zabiegiem chirurgicznym często prowadzi się leczenie ortodontyczne. W tym celu używa się aparatów stałych lub ruchomych. Należy wziąć pod uwagę złą pracę języka, nawet wtedy,gdy wada zostanie częściowo skorygowana przez ortodontę. Wspomniana wyżej zła praca języka jest charakterystyczna dla zgryzu otwartego i pogłębia wadę zwłaszcza podczas mówienia, czy połykania, kiedy powoduje częściowe jej nawracanie.
Operacja na zgryz otwarty:
Najczęstszym sposobem korekty zgryzu otwartego u osób dorosłych są zabiegi chirurgiczne. Gdy wada jest zaawansowana tzn. można zauważyć nie tylko brak kontaktu zębów na odcinku przednim, bocznym lub na obu obszarach jednocześnie lecz także zaburzenia w mowie, funkcji języka, a także nawyk oddychania przez usta i niedomykające się wargi. Lekarz zaleca wówczas zabieg operacyjny tzw. osteotomię dwuszczękową, która jest wykonywana, gdy wada jest duża i zaawansowana. Zabieg przywraca harmonię twarzy, doprowadza do prawidłowego zgryzu poprzez cofnięcie żuchwy i wysunięcie szczęki dolnej.
Zgryz otwarty- leczenie wad zgryzu
Wady zgryzu należy leczyć by nie doprowadzić do ich ugruntowania. Gdy do tego dojdzie następstwem są wady wymowy i problemy z gryzieniem. Gdy wada ewoluuje uniemożliwia całkowicie gryzienie, co skutkuje problemami z przełykaniem i dalszymi nieprawidłowościami w organizmie. W przypadku dzieci leczenia nie powinno się rozpoczynać zbyt wcześnie ponieważ wprowadzenie aparatu może być bolesne, a także z uwagi na wiele ograniczeń, z którymi może wiązać się założenie aparatu. Najodpowiedniejszym czasem na leczenie aparatem ortodontycznym jest okres wzrostu dziecka, czyli w wypadku dziewczynek wiek 10-11 lat, a u chłopców 11-13 lat.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest ortodoncja. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Katarzyna Kosobucka oraz lek.med. Teresa Grabowska. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
http://medistica.pl/przewodniki/mozliwosci-leczenia-implantologicznego-3/
Tyłozgryz
3 sierpnia, 2018 BlogNawiązując do wcześniejszego artykułu na temat wad zgryzu -> https://bjmedical.pl/wady-zgryzu-problem-estetyczny/
pragniemy szerzej zająć się tym zagadnieniem. Dzisiejszy temat dotyczy wady zwanej “tyłozgryz”. W kolejnych artykułach poruszymy tematykę innych rodzajów wad zgryzu.
Zapraszamy do lektury.
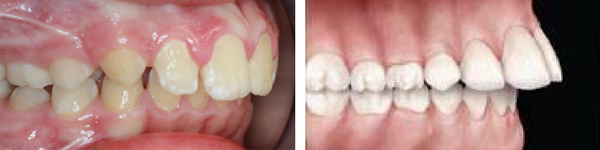
Charakterystyczną cechą tyłozgryzu jest cofnięcie dolnego łuku zębowego względem górnego. Może występować pod postacią częściową, całkowitą lub rzekomą. W klasyfikacji wad dotylnych występuje także tyłożuchwie czynnościowe i morfologiczne. Tyłozgryz jest najczęściej spotykaną wadą zgryzu u europejskich dzieci. Statystycznie stanowi 50% wszystkich stwierdzonych wad zgryzu. W rysach twarzy tyłozgryz objawia się wywinięciem lub cofnięciem dolnej wargi. Do przyczyn może należeć ssanie kciuka, sztuczne karmienie w wieku niemowlęcym, a nawet niektóre wady postawy.
Tyłozgryz u dzieci
Wady takie jak tyłozgryz uwidoczniają się dopiero po pojawieniu się zębów stałych. Z natury zębów mlecznych jest mniej, co sprawia, że nie są one tak stłoczone jak zęby stałe. Utrudnia to stwierdzenie,czy u dziecka wystąpi wada. Tyłozgryz najczęściej diagnozuje się u dzieci w wieku 7-8 lat. Początkowo wada może być niewidoczna, dlatego zaleca się aby z dzieckiem w wieku szkolnym zawsze udać się do ortodonty. Specjalista może zauważyć, czy istnieje prawdopodobieństwo wystąpienia u dziecka tyłozgryzu. Tyłozgryz wcześniej zdiagnozowany jest łatwiejszy w leczeniu.
Tyłozgryz odmiany
Gdy żuchwa ustawiona jest za bardzo do tyłu w stosunku do szczęki, wtedy mówimy o tyłozgryzie. Tyłożgryz można podzielić na kilka rodzajów:
– tyłozgryz całkowity- uwidacznia się jako cofnięcie całego łuku dolnego
-tyłozgryz częściowy- jest to cofnięcie lub przechylenie zębów siecznych dolnych i jednoczesne zahamowanie doprzedniego wzrostu zębodołowej części żuchwy
– tyłozgryz rzekomy- polega na zwiększonym doprzednim wzroście kości szczęki w stosunku do kości mózgoczaszki.
Zaburzenie długości kości szczęki nie jest obecne w tyłozgryzie całkowitym i częściowym (zwanych także tyłozgryzem urojonym). Przyczyną tyłozgryzu rzekomego jest zbyt krótka kość trzonu żuchwy.
Tyłozgryz leczenie
Przy wcześnie zdiagnozowanym tyłozgryzie ortodonta może zaproponować specjalne ćwiczenia, które mogą pomóc wyrównać wadę. Takie metody mogą się jednak okazać przydatne tylko w wypadku tyłozgryzu urojonego, który pojawia się zwykle u dzieci w wieku od 4 do 11 lat. W leczeniu tyłozgryzu stosuje się przede wszystkim aparat czynnościowy lub wyciąg. Aparaty te mogą spowodować skrócenie czasu noszenia aparatu stałego. Kolejną ich zaletą jest to, że pozwalają uniknąć konieczność usuwania niektórych zębów ponieważ ułatwiają rozwój łuków zębowych i pomagają w wyrzynaniu się zębów stałych. Niekiedy zaleca się aby leczyć dzieci z tą wadą dopiero po ukończeniu przez dziecko 10 lat ponieważ wtedy kości rozwijają się bardzo szybko, co umożliwia skrócenie czasu leczenia. Natomiast u dziecka w wieku 7 lat, kiedy kości rozwijają się znacznie wolniej leczenie może trwać nawet kilka lat. Zdarza się, że ortodonta może zalecić leczenie dopiero po ukończeniu przez dziecka 16 lat.
Leczenie tyłozgryzu u dorosłych uzależnione jest od rodzaju wady. Za pomocą aparatu ortodontycznego czynnościowego leczony jest tyłozgryz urojony, daje to gwarancję rozwinięcia łuku do normalnego kształtu i rozmiaru. Kolejnym krokiem jest założenie aparatu stałego, który zapewnia odpowiednie rozstawienie zębów w szczęce. W przypadku tyłozgryzu rzeczywistego wykonuje się operację, ponieważ u podstaw tej wady leży zaburzenie długości kości żuchwy. Dzięki leczeniu chirurgicznemu następuje wydłużenie trzonu żuchwy. Chirurg wykonuje operację wedlug planu ortodonty. Stosowanie tak zwanego kamuflażu jest podstawą wykonywania zabiegu, polega ono na usunięciu zębów przedtrzonowych pierwszych lub drugich w łuku dolnym i górnym. Usuwanie zębów nie zawsze jest niezbędne.
Specjalizacją, która zajmuje się leczeniem tego schorzenia jest ortodoncja. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Katarzyna Kosobucka oraz lek.med Teresa Grabowska. W celu zarejestrowania się do tych lekarzy lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
http://mamaortodonta.pl/rodzaje-wad-zgryzu/

