Miesiąc: październik 2018
Rwa kulszowa
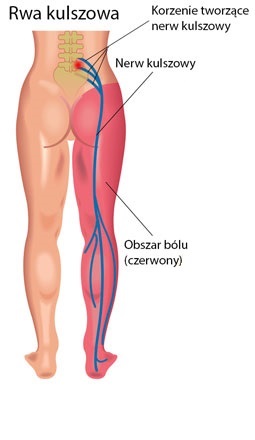
26 października, 2018 BlogNajwiększym nerwem naszego ciała jest nerw kulszowy. Nerw ten ma swój początek w połączeniu kilku korzeni wychodzących z kręgosłupa, następnie ciągnie się od uda przez podudzie aż do stopy. Rozgałęzia się od wszystkich nerwów tworząc splot krzyżowy, czyli nerwów rdzeniowych wychodzących przez otwory międzykręgowe z kręgosłupa. Ból na tym obszarze to rwa kulszowa. Zwana jest potocznie zapaleniem korzonków.
Rwa kulszowa przyczyny:
Ucisk na nerw kulszowy to atak rwy kulszowej. W większości przypadków jednak przyczyną dolegliwości jest uszkodzenie korzenia nerwowego na poziomie L5-S1. Problem ten może być skutkiem:
-ucisku na korzeń nerwowy
-obecności osteofitów, czyli specyficznych narośli na kościach, które uciskają nerw
-dyskopatii, czyli wypadnięcia dysku
-zwyrodnienia kręgosłupa i krążków międzykręgowych (tzw. wypadnięcie krążka międzykręgowego)
W rzadszych przypadkach rwa występuje na skutek stanu zapalnego, choroby zakaźnej, cukrzycy czy nowotworu.
Za sprawą tych nieprawidłowości krążki tracą swą elastyczność i przyczepność. Następstwem tego może być ich przesunięcie lub wypadnięcie. W wypadku, gdy krążek zmieni swe położenie, naprężenie na powierzchni stawowej (tj. na górnych i dolnych wyrostkach stawowych trzonów kręgów) jest zbyt duże, a to skutkuje ich zwyrodnieniem, przerostem, występuje trudny do wytrzymania ból.
Rwa kulszowa objawy:
Rwa kulszowa charakteryzuje się jednostronnym, ostrym bólem kończyny dolnej i kręgosłupa w cześci lędźwiowej. U pacjentów ból promieniuje do pośladka, tylno-bocznej powierzchni uda, a nawet stopy. Jest to spowodowane uciskiem na nerw. Niektórzy pacjenci podczas ataku rwy kulszowej mogą skarżyć się na: mrowienie, zaburzenia czucia, drętwienie lub wrażenie wbijania szpilek (tzw. parastezja), świąd. Zwiększona intensywność objawów występuje podczas kichania, przy kaszlu oraz przy próbie wzięcia bardzo głębokiego oddechu. Po odpoczynku ból ustaje.
Jeśli doszło do bardzo głębokiego uszkodzenia chorobie mogą towarzyszyć objawy neurologiczne. Ich stopień i zakres uzależnione są od tego, na którym poziomie pojawił się ucisk. Jeśli wystąpił w odcinku:
-L4-osłabia mięsień czworogłowy, sprawia, że powoli zaczyna on zanikać. Uszkodzenie na tym poziomie skutkuje tym, że chory traci czucie w łydce, ma też osłabiony odruch kolanowy (po uderzeniu przez lekarza młoteczkiem w kolano podudzie delikatnie drga i unosi się).
-L5- następuje zanik mięśni zginaczy grzbietowych, które powoli słabną, oprócz tego ucisk na tym odcinku powoduje u chorego utratę czucia po stronie bocznej łydki i na grzbiecie stopy. Stopniowo słabną i zanikają także mięśnie palców.
S1- prowadzi do tego, że chory traci czucie w podeszwie stopy. Mięśnie łydki oraz ( rzadziej) zginaczy podeszwowych kostki ulegają osłabieniu.
Rwa kulszowa diagnoza i leczenie:
Po wywiadzie lekarza i przedstawieniu przez pacjenta objawów, które występują zazwyczaj udaje się trafnie zidentyfikować i zdiagnozować rwę kulszową. Kiedy zostaje zastosowane leczenie zachowawcze (najczęściej używane) choroba powinna ustąpić maksymalnie po 6 tygodniach.
Aby leczenie było skuteczniejsze pacjent powinien zakupić materac ortopedyczny albo pod obecny podłożyć twardą deskę. Warto też wzmacniać mięśnie ćwiczeniami po ustąpieniu bólu. Ćwiczenia będą świetną rehabilitacją, dzięki nim można uniknąć nawrotu choroby. Można je jednak wykonywać tylko wtedy, gdy nie są bolesne, w przeciwnym razie ćwiczenia należy przerwać. Profilaktycznie wskazane jest aby stosować je także po ustąpieniu rwy kulszowej.
W razie nawrotu bólu zaleca się, by chory przyjął taką pozycję, która zmniejszy ból, powodując zminimalizowanie nacisku na nerw korzeniowy. Przy nagłych atakach rwy kulszowej można stosować okłady z lodu, lub też zażywać środki przeciwbólowe i przeciwzapalne.
Kiedy dolegliwość utrzymuje się dłużej niż przez cztery tygodnie konieczna może być fizykoterapia. Jeżeli jednak terapia nie przynosi oczekiwanych efektów, a choroba utrzymuje się dłużej niż sześć tygodni rozważa się wykonanie operacji. W tym wypadku stosuje się badanie rezonansu magnetycznego, które ma wykazać czy zabieg operacyjny będzie konieczny.
Wyróżniamy dwa rodzaje zabiegu – zabieg inwazyjny i mniej inwazyjny. W przypadku tego pierwszego przy pomocy haków odsuwa się korzenie nerwowe i worek opony twardej, następnie wszelkie zmiany i narośla zostają usunięte. Narośla te uciskają na nerw powodując ból i uwidaczniając przemieszczone jądro miażdżyste krążka, które usuwa się za pomocą szczypców. Metodą mniej inwazyjną jest mikrodiscektomia. Wykorzystuje ona mikroskop. Zabieg wykonuje się, robiąc niewielkie nacięcie, przez które usuwa się przyczynę choroby. Ta metoda skraca czas rekonwalescencji ponieważ do wykonania zabiegu potrzebne jest tylko małe nacięcie. Chory może szybciej wrócić do domu i uzyskać sprawność sprzed choroby.
W naszej Przychodni, która znajduje się na ulicy Okulickiego przyjmuje wykwalifikowany masażysta oraz fizjoterapeuta. W celu zarejestrowania się (również do innych specjalistów) mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
W celu zapoznania się z ofertą masażu zapraszamy do zakładki https://bjmedical.pl/masaz/
Źródła zdjęć:
Nowe artykuły na naszym blogu
23 października, 2018 Aktualności, OkulickiegoWitam,
Pragniemy poinformować, że na naszym blogu pojawiły się nowe artykuły. Zapraszamy do zapoznania się z ich treścią.
Oto tematyka, która była poruszana:
Choroby przenoszone drogą płciową
https://bjmedical.pl/choroby-przenoszone-droga-plciowa-cz-1/
Choroba Hashimoto
https://bjmedical.pl/choroba-hashimoto/
Zawroty głowy
https://bjmedical.pl/zawroty-glowy/
Taping – plastrowanie
https://bjmedical.pl/taping-plastrowanie/
Aparaty ortodontyczne ruchome:
Zęby mleczne
23 października, 2018 BlogZęby mleczne stanowią pierwsze pokolenie zębów człowieka. Pierwsze zęby mleczne pojawiają się w okresie od szóstego miesiąca życia (pod koniec) kolejne- do trzydziestego miesiąca życia. Pierwsze kompletne uzębienie to dwadzieścia mleczaków. Są rozmieszczone tak , że dziesięć z nich znajduje się w szczęce a kolejne dziesięć w żuchwie.
W uzębieniu mlecznym nie występują zęby przedtrzonowe. Jeśli chodzi o kształt oraz wykonywaną czynność możemy rozróżnić: siekacze (jest ich 8), kły (w liczbie 4) i trzonowce (w sumie 8). Zazwyczaj dziecko traci zęby mleczne w okresie między szóstym, a trzynastym rokiem życia (w pewnym momencie w jamie ustnej znajdują się zęby mleczne i stałe).
Różnice między zębami mlecznymi a stałymi:
Zęby mleczne choć przypominają kształtem zęby stałe, to jednak się od nich różnią. Mleczaki mają korzenie mniejsze i cieńsze a także bardziej proste. Różnią się cieńszą warstwą szkliwa i zębiny, oprócz tego, posiadają słabiej zmineralizowane szkliwo. Jeśli chodzi o kolor to zęby mleczne posiadają odcień mleczno-biały, a zęby stałe w porównaniu do nich są kremowe.
Zęby mleczne charakteryzują się ruchomością fizjologiczną- są rozchwiane przed wypadnięciem. Niszczenie przegrody kostnej i korzeni zębów mlecznych, powodujące ich wypadanie, rozpoczyna się przed okresem wymiany zębów. Wymiana zębów mlecznych na stałe kończy się, gdy dziecko ma trzynaście lat.
O mleczaki trzeba dbać ponieważ ma to wpływ na późniejszy wygląd zębów stałych. Próchnicę należy leczyć w każdym wieku ponieważ stanowi ona poważny problem.
Wypadanie mleczaków:
Pod każdym zębem mlecznym znajdują się zawiązki zębów stałych. Od spodu zaczynają one naciskać na mleczaki (około 4 roku życia), co wywołuje resorpcję korzeni pierwszych ząbków. Kiedy dziecko jest w wieku 5-6 lat jedynki i dwójki mleczne zaczynają się ruszać i wypadać. Wówczas następuje powiększenie szczęki aby zrobić miejsce dla stałych szóstek. Następnie wymiana zębów jest przerwana aż do 9-10 roku życia, kiedy następuje wymiana pozostałych mleczaków. Proces ten może trwać nawet do 12 roku życia.
Kiedy wyrzynają się zęby mleczne?
Proces ząbkowania jest bolesny. Głównym symptomem świadczącym o wyrzynaniu się pierwszych zębów jest obfite ślinienie się. Występuje rozpulchnienie i zaczerwienienie dziąseł. Dziąsła swędzą, dlatego dziecko wkłada tak często rączki lub zabawki do buzi. U maluszka może pojawić się temperatura, dziecko może być płaczliwe i rozdrażnione. Ząbkującemu dziecku można pomóc smarując swędzące dziąsła specjalnym żelem na ząbkowanie. Ulżyć dziecku można też masując dziąsła za pomocą silikonowych nakładek na palec, przemywając dziąsła naparem z rumianku lub dając mu do gryzienia schłodzone w lodówce gryzaczki.
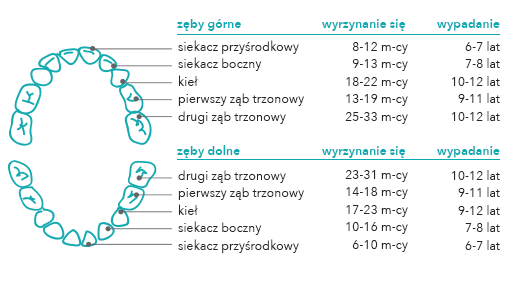
5. W jakiej kolejności wyrzynają się zęby mleczne?
–dolne jedynki (siekacze środkowe) – wyrzynają się między 6. a 11. miesiącem życia dziecka
-górne jedynki (siekacze środkowe) – wyrastają pomiędzy 6. a 12. miesiącem
-górne dwójki (siekacze boczne) – pojawiają się między 6. a 16. miesiącem życia
-dolne dwójki (siekacze boczne)- wyrastają między 7. a 18. miesiącem
-czwórki (zęby trzonowe pierwsze) – pojawiają się między 10. a 19. miesiącem życia
-trójki (kły) – wyrastają między 15 a 24 miesiącem
-piątki (zęby trzonowe drugie) -wyrzynają się między 21. a 31. miesiącem życia
Kolejność wyżynania się jest ustalona, ale czasami można zaobserwować u dziecka najpierw wyrastające jedynki, potem trójki, a dopiero potem dwójki. Nie jest to problemem, ponieważ czas wyżynania się zębów jest uwarunkowany genetycznie. Proces wyrzynania się zębów mlecznych jest zakończony, gdy dziecko ma razem 20 ząbków- 10 na górze i 10 na dole.
6. Zęby mleczne, kiedy trzeba je leczyć?
W profilaktyce leczenia zębów mlecznych powinno się zapobiegać próchnicy. Warto zadbać o odpowiednią dietę, nie dopuścić by dziecko jadło zbyt dużo słodyczy i pilnować by dbało o higienę jamy ustnej. Ważne żeby dziecko było pod stałą kontrolą lekarza. Gdy u dziecka pojawi się próchnica należy ją leczyć ponieważ jej konsekwencją może być choroba zębów stałych. Zębów mlecznych z próchnicą nie należy także usuwać bo może to grozić wadą zgryzu.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach specjalizacji stomatologia przyjmują następujący lekarze: lek.med. Bożena Kuśpiel-Mitka, Tomasz Martel oraz Krzysztof Raczyński. W celu zarejestrowania się do tych lekarzy lub innych specjalistów przyjmujących w naszej przychodni proszę skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
Kołatanie serca
19 października, 2018 BlogKołatanie serca to nierytmiczne bicie serca. Towarzyszą temu taki objawy jak: za słabe, zbyt mocne bicie serca. Dolegliwość ta może występować tylko w trakcie wysiłku, w nocy lub w trakcie ciąży. Należy natychmiast zgłosić się do lekarza ponieważ kardiolog może zdiagnozować migotanie przedsionków, arytmię serca, czy nerwicę serca.

Trzepotanie serca towarzyszy wysiłkowi fizycznemu lub uwidacznia się podczas przeżywania silnego stresu. Jeżeli kołatanie serca jest objawem choroby to towarzyszy mu bladość skóry, ból w mostku, ból głowy a nawet osłabienie. Przyśpieszenie rytmu serca diagnozuje się gdy prędkość uderzeń wynosi ponad100 na minutę. Mówimy wówczas o tachykardii ponieważ serce człowieka zdrowego bije w rytmie od 55 do 100 uderzeń na minutę. Kiedy zauważymy chorobową zmianę należy niezwłocznie skonsultować się z lekarzem.
Kołatanie serca przyczyny:
Do podstawowych przyczyn kołatania serca należą:
niedokrwistość (anemia)
nerwica serca
arytmia serca
gorączka
nadczynność tarczycy
gorączka
restrykcyjne diety odchudzające
bezsenność
trzepotanie przedsionków
migotanie przedsionków
ciąża
choroba Gravesa-Basedowa
depresja, stany nerwicowe
zespół Cushinga
skurcze przedwczesne serca
menopauza
pheochromocytoma (guz chromochłonny
Kołatanie serca objawy:
Jeżeli na palpitacja serca mają wpływ poważne choroby, mogą występować dodatkowe niepożądane objawy takie jak:
bladość skóry
przyspieszony oddech
wzmożona potliwość
problemy z utrzymaniem równowagi
utrata przytomności
zawroty głowy
intensywny ból w klatce piersiowej
Kołatanie serca diagnostyka i leczenie
Aby wykryć nieprawidłowości w funkcjonowaniu serca i zdiagnozować je należy wykonać takie badania jak: EKG, koronografia, badanie krwi określające poziom stężenia potasu, sodu i wapnia (jonogram) oraz stężenie hormonów tarczycy. Kiedy choroba postępuje należy wykonać USG mięśnia sercowego (echo serca) a następnie monitorować akcję serca oraz wykonać test tilt (próba pionizacyjna). Gdy objawami współtowarzyszącymi kołataniu serca są duszności lekarz powinien zalecić zatrzymanie pacjenta w szpitalu.Kołatanie serca jest trudne do zdiagnozowania. Jeżeli po analizie wyników badań nie stwierdza się żadnej przyczyny mogącej być powodem palpitacji serca, wówczas nie jest zalecane stosowanie farmakoterapii bo może ona bardziej zaszkodzić niż pomóc. Czasami powodem palpitacji jest stres, wówczas zaleca się podjęcie psychoterapii, przyjmowanie preparatów łagodzących pobudliwość oraz praktykowanie medytacji. W palpitacji będącej konsekwencją zaburzeń gospodarki wodno-elektrolitowej, nieprawidłowych wartości hormonów lub choroby serca należy najpierw wyeliminować ich przyczyny.
Specjalizacją która zajmuje się leczeniem tego schorzenia jest kardiologia. W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje kardiolog. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą
Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
źródła zdjęć: http://static2.medforum.pl/cache/logos/serce_shutterstock_112392959-W400H300
Tyłozgięcie macicy
17 października, 2018 BlogTyłozgięcie macicy to różnica w położeniu macicy w obrębie miednicy. Obecnie uważa się odmienne od typowego położenia macicy za normę. Nie twierdzi się raczej, że to patologia. Można się tylko zastanawiać, czy zjawisko to nie powoduje komplikacji przy porodzie. Stan ten występuje rzadziej od przodozgięcia i (jak wyżej wspomniano) nie zalicz się go do jednostek chorobowych. Jeśli chodzi o tyłozgięcie macicy jej trzon jest skierowany ku tyłowi (jest on zgięty w kierunku kręgosłupa).
Macica występuje w obrębie tzw. miednicy mniejszej i należy do podstawowych narządów żeńskiego układu rozrodczego. Macica składa się z trzech głównych części: szyjki macicy, trzonu macicy oraz dna macicy. Charakterystyczne dla większości kobiet jest wygięcie macicy do przodu (trzon macicy jest skierowany w kierunku pęcherza moczowego). Odwrotną sytuację nazywamy tyłozgięciem macicy.
Tyłozgięcie macicy – przyczyny
Tyłozgięcie macicy jest raczej przypadłością wrodzoną, która dotyczy budowy dróg rodnych danej pacjentki. W trakcie życia kobiety zdarzają się jednak zjawiska, z którymi może być związane tyłozgięcie macicy. Należą do nich:
-stany zapalne miednicy mniejszej
-endometrioza
-urodzenie dziecka (tyłozgięcie macicy może pojawić się po ciąży)
-mięśniaki macicy
-obecność zrostów w miednicy mniejszej (są one następstwem przebycia jakichś zabiegów chirurgicznych w obrębie jamy brzusznej)
Tyłozgięcie macicy – objawy
W większości przypadków tyłozgięcie macicy przebiega bezobjawowo, dlatego też dolegliwość ta nia jest zaliczana do jednostek chorobowych. Są jednak sytuacje, gdy dochodzi do pewnych kłopotów, które wiążą się z tyłozgięciem macicy. Mogą to być:
-dolegliwości bólowe podczas miesiączki
-dyspareunia (ból doznawany podczas stosunków płciowych)
-bóle w okolicy lędźwiowej kręgosłupa
-zwiększona obfitość krwawień miesiączkowych
Przyczyną wyżej wymienionych problemów są stany, które współwystępują z nietypowym położeniem macicy. Jak widzimy samo tyłozgięcie macicy nie prowadzi do wyżej wspomnianych konsekwencji.
Tyłozgięcie macicy – diagnostyka
Istnieją dwa sposoby rozpoznania tyłozgięcia macicy: można zgłosić się do lekarza ginekologa i wykonać standardowe badania ginekologiczne lub przeprowadzić badanie USG.
Tyłozgięcie macicy – leczenie
Ponieważ tyłozgięcie macicy nie prowadzi do żadnych konsekwencji dla zdrowia, nie podlega leczeniu. Nie należy jednak wykluczać jednostek, w wyniku których może dojść do tyłozgięcia macicy. Gdy pacjent cierpi na endometriozę, mięśniaki macicy czy zapalenie narządów miednicy powinno zostać u niego wdrożone leczenie. Zaniedbanie leczenia może prowadzić do poważnych konsekwencji takich jak niepłodność.
Tyłozgięcie macicy – wpływ na zapłodnienie, ciążę i poród
Kobiety z tyłozgięciem macicy czasami zastanawiają się czy mogą zajść w ciążę i potem prawidłowo ją donosić. Najczęściej jednak ich obawy są zbyteczne ponieważ tyłozgięcie nie jest chorobą i zazwyczaj nie wywołuje powikłań położniczych. Mogą wystąpić utrudnienia w zapłodnieniu u kobiet z tyłozgięciem macicy, jednak nie jest ono niemożliwe.
Przez odmienne położenie macicy, wędrówka plemników przez kobiece drogi rodne może się wydłużać, co może utrudnić spotkanie się ich z komórką jajową. Z uwagi na tą trudność pacjentkom z tyłozgiętą macicą, które chcą zajść w ciążę, zaleca się przybieranie przy współżyciu konkretnych pozycji (np. pozycji kolankowo -łokciowej).
Pacjentki z tyłozgięciem macicy, które martwią się o przebieg ciąży, też należy uspokoić. Początkowo u ciężarnej kobiety z tyłozgięciem macicy może wystąpić ból w lędźwiowej części pleców związany z powiększaniem się macicy. Wkrótce jednak ból ustępuje. Należy dodać, że w czasie rozwoju dziecka, macica samoistnie się prostuje. Dzieje się tak około 12 tygodnia ciąży i spowodowane jest zarówno wzrostem dziecka jak i powiększaniem się samej macicy.
Czasami jednak u pacjentki rzeczywiście pojawia się problem z zajściem w ciążę wiąże się to jednak nie z położeniem samej macicy a z współistnieniem razem z tym stanem wspomnianych wyżej schorzeń ginekologicznych takich jak: zapalenie narządów miednicy mniejszej, czy endometriozy.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji przyjmuje lek. med. Karolina Jakubiec-Wiśniewska. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
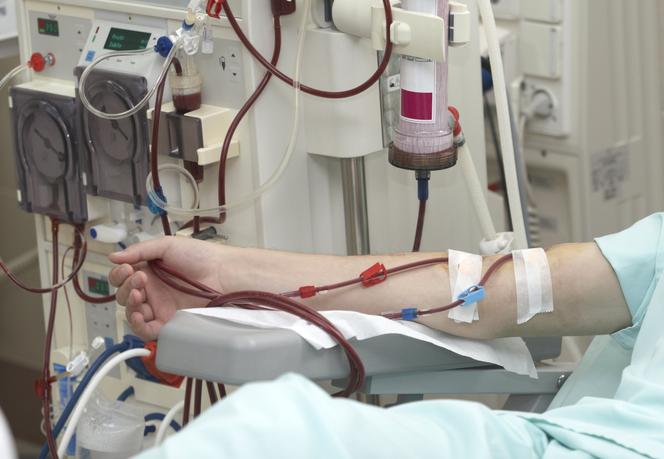
Dializa nerek
12 października, 2018 BlogDializa nerek to procedura medyczna, której przebieg polega na filtrowaniu krwi. Do procesu filtrowania krwi używa się sztucznej błony półprzepuszczalnej poza organizmem. Innym sposobem jest używanie płynu dializacyjnego i otrzewnej jako naturalnej błony filtrującej.
W zależności od stanu zdrowia chorego można zastosować dwie metody dializ:
-hemodializę- kiedy występuje przewlekła i ostra niewydolność nerek oraz przy zatruciach. Krew chorego oczyszczana jest za pomocą maszyny, gdzie wpływa. Oczyszczona krew wraca do organizmu osoby dializowanej. Zanim zostanie wystarczająco oczyszczona krew krąży pomiędzy chorym, a dializatorem.
-dializę otrzewnową- kiedy mamy do czynienia z zaawansowaną, przewlekłą niewydolnością nerek. Płyn dializacyjny wpływa do organizmu chorego przez specjalny cewnik. Wyżej wspomniany płyn jest używany w celu filtracji krwi. Jest on usuwany tym samym cewnikiem na zewnątrz. Cewnik jest umieszczony w jamia brzusznej trwale tzn. ma on swoje stałe miejsce i nie można go wyjąć. Błona wyścielająca jamę brzuszną i okrywająca narządy wewnętrzne to błona, która filtruje krew nazywana otrzewną.
Abstrahując od metody dializa polega na oczyszczeniu krwi z toksyn.
Dializa jest potrzebna osobą cierpiącym na niewydolność nerek oraz tym, którzy oczekują na przeszczep tego narządu. U chorych z zaawansowaną niewydolnością nerek organizm domaga się ciągłych dializ.
Najpopularniejsza w Polsce jest hemodializa, która zakłada pozaustrojowe filtrowanie krwi. Szanse na poprawę stanu zdrowia przy dializach są uzależnione od współwystępowania innych chorób i wieku chorego. Z pomocą dializ można przeżyć nawet 25 i więcej lat; warunkiem jest nie wystąpienie ostrych powikłań po dializach.
Nerki pełnią rolę filtru w ludzkim ciele. Są odpowiedzialne za usuwanie produktów przemiany materii i toksyn z organizmu oraz zatrzymują niezbędne składniki. Do innych funkcji nerek należą: wpływanie na ciśnienie krwi, regulacja objętości płynów ustrojowych. Nerki biorą również udział w procesach krwiotwórczych i regulują pH organizmu. Do możliwości nerek zaliczyć należy zdolność adaptacyjną, co oznacza, że jeśli jedna nerka przestaje pracować, jej funkcja jest przejęta przez drugą zdrową nerkę. Kiedy obie nerki są chore niezbędne jest dializowanie.
Odpowiednia dieta przy dializach:
Osoba chora na nerki nie powinna przyjmować dużo płynów, zaleca się także ograniczenie spożycia produktów bogatych w potas i fosfor. Dla bezpieczeństwa lepiej zrezygnować z roślin strączkowych (oprócz fasolki szparagowej i groszku zielonego). Wskazane jest wyeliminowanie z jadłospisu soli lub znaczne jej ograniczenie. Odpowiednio dobrana dieta przy dializach powinna zawierać białko o wysokiej wartości biologicznej. Białko to pochodzi z takiego źródła jak: ryby, drób, mleko i przetwory mleczne oraz białka jaja kurzego. Dieta powinna być indywidualnie dobrana, biorąc pod uwagę stan zdrowia chorego, szczególnie przy towarzyszących niewydolności nerek chorobach serca i cukrzycy.
Powikłania po dializach:
Powikłania można podzielić na infekcyjne i nieinfekcyjne. Pierwsze powikłania mogą wystąpić już przy zakładaniu cewnika lub tworzeniu przetoki tętniczo-żylnej. Mogące się pojawić zagrożenia to:
-zaburzenia akcji serca
-przerwanie naczynia krwionośnego
-odma opłucnowa
-zator naczyniowy
-w późniejszym czasie przewidywać można infekcję, zwężenie naczynia lub zakrzep
Możliwe powikłania przy dializach to:
-skurcze mięśni
-nudności i wymioty
-ból głowy
-spadek ciśnienia tętniczego krwi
-krwawienie z miejsca podłączenia drenu
-swędzenie skóry
-tzw. zespół pierwszego użycia (kiedy pierwszy raz pacjent zostanie podłączony do dializatora mogą wystąpić ból w klatce piersiowej i plecach, niepokój, duszność.
Rokowania-jak długo można żyć z dializą nerek?
Stan zdrowia pacjenta jest pierwszym kryterium, od którego zależą rokowania. Następnym czynnikiem wpływającym na rokowania osoby z dializą jest tryb życia jaki prowadzi chory. Szacuje się, że osoby przewlekle chore, które korzystają z dializy mogą przeżyć nawet ponad 20 lat. Dominującą rolę w leczeniu nerek odgrywa dieta, więc warto o nią zadbać.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach specjalizacji nefrologii przyjmuje lek. med. Michał Śmigielski. W celu zarejestrowania się do tego lekarza lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródłą zdjęć:
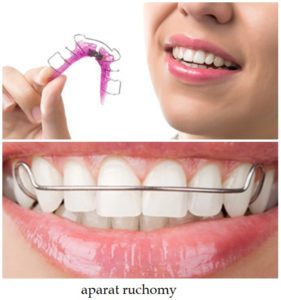
Aparaty ortodontyczne ruchome
9 października, 2018 BlogAparaty ortodontyczne ruchome, to takie, które mogą ulec zdjęciu w każdej chwili. Aparatami takimi nie leczy się dużych wad zgryzu lecz tylko poprawia lekkie wychylenia się zębów. Po konsultacji z lekarzem aparaty ortodontyczne zakłada się, tylko na parę godzin dziennie, zgodnie z zaleceniami ortodonty. Jeżeli współpraca z lekarzem ortodontą i pacjentem jest owocna istnieje szansa na skuteczną korektę wady.
Aparat ortodontyczny ruchomy ma szeroki zakres leczenia wad. Szacuje się, że wad występujących od urodzenia jest stosunkowo mniej (takich, których powodem są czynniki genetyczne). Aż 80% wszystkich wad powstaje na skutek powstających tuż po urodzeniu złych nawyków dziecka. Przyzwyczajenia, które powstają tuż po urodzeniu to np: ssanie kciuka, oddychanie przez usta, używanie nieprawidłowych smoczków. Do głównych przyczyn wad zgryzu zalicza się próchnicę.Występuje ona u dzieci z mlecznym uzębieniem. Istnieje błędne przeświadczenie wśród dzieci, że o zęby mleczne nie trzeba dbać ponieważ niebawem wypadną. Podczas gdy zęby mleczne ich zdrowie i higiena są tak samo ważne jak zęby stałe. Wady zgryzu mogą zagrażać zdrowiu całego narządu żucia. Wady zgryzu utrudniają dokładne czyszczenie zębów. Następstwem tego jest odkładanie się kamienia nazębnego. Plusem jest to, że prawie wszystkie wady da się skorygować. Pomocne do tego mogą się okazać aparaty ruchome i stałe.
Aparaty ortodontyczne ruchome- wskazania
Aparat ruchomy charakteryzuje się tym, że pacjent może zdejmować go samodzielnie. Aparat tego rodzaju może zawierać dołączoną śrubę i sprężynę. Aparaty ruchome zaleca się dzieciom, którym nie wyrosły jeszcze wszystkie zęby stałe. Są to dzieci w wieku od 4 do 11 lat. Aparat ortodontyczny jest zbudowany z akrylowej płytki i drucianych pętli. Aparat stały ma szersze spektrum sposobów leczenia niż aparat ruchomy. Aparatem ruchomym nie możemy wpłynąć na przesuwanie zębów, w celu poprawy uzębienia, nie ma także możliwości obracania zębów. Jak widać aparat ortodontyczny ruchomy jest nie zawsze skuteczny, może być przydatny do korekty zaledwie niewielkich wad. Do leczenia wad po 13 roku życia konieczny jest aparat stały.
Aparaty ortodontyczne ruchome -zastosowanie
Niegdyś powszechne było twierdzenie, że leczenie aparatem ortodontycznym ruchomym stosuje się tylko do 24 roku życia, ponieważ wówczas następuje aktywny wzrost kości. Obecnie stomatologia estetyczna dysponuje szeroką gamą sposobów korekcji wad zgryzu, dla osób w każdym wieku. Jedyną przeszkodą jest stan zdrowia zębów dziąseł oraz wyrostków zębodołowych szczęki i żuchwy. Tkanka osoby dorosłej ma charakter twardszy i mniej podatny na przebuduwę. Z tych oto powodów korekta zgryzu trwa dłużej u dorosłego niż u dziecka. Czasami, gdy zęby są stłoczone, trzeba zrobić niejsce dla przesunięcia pozostałych, wtedy konieczne może być usunięcie niektórych zębów. Aparaty ortodontyczne ruchome nie znajdują zazwyczaj zastosowania u dorosłych.
Aparaty ortodontyczne ruchome -przebieg leczenia
Kiedy odwiedzamy pierwszy raz lekarza specjalistę, ortodonta wykonuje pomiar uzębienia, a także jego wyciski w specjalnej masie plastycznej. Ortodonta również kieruje pacjenta na badanie RTG. Pobrane wyciski i pomiary dają możliwość wykonania gipsowych modeli, kryształów i rozmieszczenia zębów, co będzie późniejszą wskazówką dla ortodonty. Po wykorzystaniu przez lekarza wskazówek powstaje planu dalszego leczenia. Warunkiem tego zadania jest wykonanie obliczeń i symulacji, których wynikiem będzie odpowiedni aparat ruchomy. Takie leczenie ortodontyczne może być bolesne, kiedy trzeba usunąć kilka zębów- jeśli nie jest powiązane z tym zabiegiem jest bezbolesne. Zakładanie aparatów stałych może być bolesne (ból powinien ustąpić wciągu tygodnia), w przypadku aparatów ruchomych pacjent nie odczuwa bólu.
W naszej Przychodni, która znajduje się na ulicy Okulickiego w ramach tej specjalizacji (ortodoncja) przyjmuje lek. med. Katarzyna Kosobucka oraz lek.med. Teresa Grabowska. W celu zarejestrowania się do tych lekarzy lub innych specjalistów przyjmujących w naszej przychodni mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
Źródła zdjęć:
http://www.implant-art.com.pl/ruchomy-staly-lingwalny-aparat-ortodontyczny-oraz-nakladki-invisalgin/
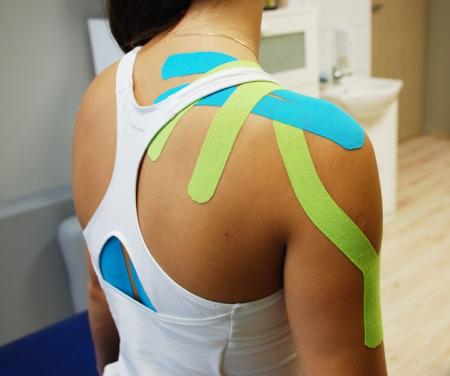
Taping - plastrowanie
5 października, 2018 BlogTaping to plastrowanie rehabilitacyjne. To wykorzystanie specjalnych plastrów (miękkich, półsztywnych i sztywnych) do celów rehabilitacyjnych. Jedna z odmian plastrowania -plastrowanie dynamiczne (kinesiotaping). Jest stosowany w celu złagodzenia bólu, a także aby zapobiec kontuzjom. Polega na oklejaniu różnych części ciała specjalnymi, kolorowymi plastrami. Plastrowanie dynamiczne może okazać się także pomocne przy łagodzeniu bólu kręgosłupa, może też poprawić krążenie, czy uchronić przed skurczami łydek.
Kinesiotaping to metoda, która została opisana przez japońskiego doktora Kenzo Kase na początku 70 lat ubiegłego wieku. Popularność zyskała w latach 90. Plastry wyprodukowane są z bawełny i kleju akrylowego. Mają one właściwości skóry, to znaczy mają grubość i ciężar zbliżony do niej i podobnie jak skóra są dość rozciągliwe. Dużą zaletą jest to, że przepuszczają powietrze i są wodoodporne. Plastry te można nosić od kilku dni do kilku tygodni lub do momentu kiedy plaster sam się odklei.
Plastrowanie dynamiczne -wskazania:
Jeżeli zastosujemy taśmę, delikatnie uniesie ona skórę, zwiększając w ten sposób przestrzeń jaka tworzy się między taśmą a mięśniami-ten rezultat należy do głównych efektów kinesiotapingu. Odpowiednio naklejony plaster ma wpływ na odczuwanie bólu. Dzieje się tak ponieważ plaster działa poprzez redukcję napięcia na receptory skóry.
Jednym ze wskazań do kinesiotapingu jest :
1. ból
-reumatyczny
-pourazowy (będący rezultatem kontuzji lub wypadku)
-kręgosłupa (zespoły bólowe kręgosłupa)-plastry stosuje się nie tylko na ból kręgosłupa, lecz mogą być także przydatne do łagodzenia takich objawów jak: ograniczenie zakresu ruchu, ostry promieniujący do kończyn ból, uczucie zablokowania w kręgosłupie, a nawet zawroty głowy
-po operacjach- zaletą kinesiotapingu jest to, że może on zmniejszyć nawet anormalny ostry ból pooperacyjny. Jego działanie jest tak skuteczne, że nie trzeba stosować leków przeciwbólowych.
2. zapobieganie kontuzjom- plastry wykazują działanie ułatwiające przemieszczanie się mięśni względem powięzi i stabilizują stawy, co jest pomocne w trakcie treningu.
3. nadwyrężone i zbyt napięte mięśnie- plastry wspomagając pracę mięśni i przejmują ich funkcję, rozluźniają napięte i nadwyrężone mięśnie, odciążają je normalizują ich napięcie.
4. problemy z krążeniem- plastry mają działanie takie jak drenaż limfatyczny i dają podobne efekty. Plastrowanie polecane jest dla kobiet po mastektomii lub osobom, które mają problemy z opuchnię tymi nogami (np. kobietom w ciąży)
5. skurcze- plastrowanie może pomóc osobom, które zmagają się ze skurczami w nocy (np. łydki).
6. rozstępy -pomoże kobietom w ciąży nie tylko się zrelaksować ale też pozbyć się niechcianego mankamentu
7. zmarszczki- według twórcy kinesiotapingu doktora Kenzo Kase taśma wykazuje właściwości zapobiegające zmarszczkom. Codzienne nakładanie jej na noc pomaga, jak twierdzi autor tej metody, na zmarszczki, cienie pod oczami, zmiany skórne.
W naszej Przychodni, która znajduje się na ulicy Okulickiego przyjmuje wykwalifikowany masażysta oraz fizjoterapeuta. W celu zarejestrowania się (również do innych specjalistów) mogą Państwo skorzystać z rejestracji online, znajdującej się pod adresem: www.bjmedical.pl/rejestracja
W celu zapoznania się z ofertą masażu zapraszamy do zakładki https://bjmedical.pl/masaz/
Źródła zdjęć:
Zawroty głowy
3 października, 2018 BlogZawroty głowy zgodnie z obecnymi teoriami są wynikiem zaburzenia funkcji części układu nerwowego, która odpowiada za utrzymanie równowagi i właściwej postawy ciała. Odpowiedzialny za utrzymanie równowagi jest błędnik (część ucha wewnętrznego). Wzrok i dotyk odgrywają również ważną rolę. Kiedy narządy te zostają uszkodzone i występuje brak współpracy między nimi może dojść do zawrotów głowy.
Kiedy zawroty głowy świadczą o chorobie?
Symptomami zawrotów głowy mogą być: nudności, nadmierne pocenie się, dzwonienie w uszach. Zawroty głowy mogą również pojawić się nagle bez żadnych poprzedzających je objawów. Zawroty głowy mogą być wywołane przez błahe powody takie jak nadużycie alkoholu, zbyt szybkie zmiany pozycji, zbyt częste i głębokie oddechy wówczas jednak nie świadczą o chorobie i powinny przejść samoistnie. Jeśli pojawiają się często, stają się uporczywe lub też są rzadkie ale niezwykle intensywne- wymagają konsultacji z lekarzem. Pacjent powinien zgłosić się do lekarza, gdy dolegliwość wystąpiła niespodziewanie, to znaczy nigdy wcześniej nie była u tej osoby obserwowalna np. gdy zawroty głowy wystąpią nagle przy spożywaniu posiłku albo podczas codziennych zajęć lub w podobnej sytuacji, kiedy są niepożądane.
Objawy zawrotów głowy:
Odczuwalnie objawów jest bardzo zindywidualizowane. Zasadniczo zawrotom głowy towarzyszą takie objawy jak: uczucie wirowania otoczenia lub własnego ciała, wrażenie padania lub zataczania się, uczucie oszołomienia, splątania, stan przed omdleniem (nierzadko je poprzedza). Objawom tym mogą towarzyszyć takie symptomy jak: wymioty, nudności, strach, dzwonienie w uszach, nadmierne pocenie się, nagłe uczucie gorąca lub przeciwnie zimna. Mogą być poprzedzone nagłym atakiem paniki. To, czy zawroty głowy pojawiają się nagle, czy są poprzedzone wcześniejszymi objawami jest uwarunkowane przez przyczyny zawrotów głowy. Mogą mieć różny czas trwania.
Najczęstsze przyczyny zawrotów głowy:
Do najczęściej występujących przyczyn zawrotów głowy należą infekcje wirusowe narządu równowagi w uchu wewnętrznym. Dolegliwości te zazwyczaj mijają ale objawy mogą być przewlekłe. Innymi przyczynami, które mogą występować są:
-niskie stężenie glukozy we krwi
-choroba Meniere’a (inaczej idiopatyczny wodniak błędnika)- w tym przypadku ataki ciągną się latami, to znaczy często występuje ich remisja- w konsekwencji doprowadzają do uszkodzenia słuchu. Z atakami tymi mogą być powiązane nudności, wymioty, bladość, wyczerpanie.
-zaburzenia dopływu krwi do mózgu- częściej spotykane u osób starszych cierpiących na zwyrodnienie szyjnego odcinka kręgosłupa
-udar mózgu lub napad przejściowego niedokrwienia mózgu
-gwałtowna zmiana pozycji ciała (zawroty ortostatyczne)
-spadek ciśnienia krwi podczas wstawania z pozycji siedzącej lub leżącej (hipotonia ortostatyczna)- dotyka głównie osoby starsze i kobiety w ciąży
-guz mózgu lub krwotok do mózgu
-choroba lokomocyjna
-zatrucie tlenkiem węgla (z powodu niedrożności przewodów wentylacyjnych w domach z instalacją gazową)
-zatrucie alkoholem albo narkotykami lub długotrwałe nadużywanie alkoholu
-niektóre leki na przykład niesteroidowe leki przeciwzapalne lub obniżające ciśnienie
-choroby ogólne, do których zaliczamy: cukrzycę, miażdżycę, nadciśnienie tętnicze, zaburzenia rytmu serca
Sposoby leczenia zawrotów głowy:
Aby złagodzić objawy zawrotów głowy można zastosować akupresurę. Sposób ten polega na uciskaniu kciukiem i palcem wskazującym okolicę nasady nosa. Można też uciskać kciukiem punkty między pierwszą a drugą kością śródstopia, około 2-3 centymetry od połączenia palucha z drugim palcem. Pomocna może okazać się również herbatka miętowa lub napar z dziurawca,można też przyjmować preparaty z miłorzębu japońskiego. Należy też zwrócić uwagę na dietę. Powinna ona obfitować w owoce i warzywa zaleca się też aby była niskotłuszczowa. W menu osoby z zawrotami głowy powinno się znaleźć pieczywo wieloziarniste. Aby zapobiec uczuciu wirowania w głowie należy unikać gwałtownych ruchów, zwłaszcza głową, gwałtownego wstawania oraz nie powinno się dopuszczać do tego by odczuwać głód. Zaleca się unikanie picia kawy i napojów bogatych w kofeinę.
źródło zdjęć: https://kfoods.com/article/images/13-04-2018-10-05-16dizning.png

