Kategoria: Blog
Niedorozwój szkliwa
6 grudnia, 2019 BlogCo to jest hipoplazja szkliwa?
Hipoplazja- niedorozwój szkliwa jest zaburzeniem rozwojowym zębów, w różnych okresach ich tworzenia. Może objawiać się zauważalnymi w jamie ustnej różnej głębokości dołkami i bruzdami na powierzchni zęba lub częściowym, a nawet całkowitym brakiem szkliwa. Choroba ta jak wyżej wspomniano charakteryzuje się niedoborem tkanki szkliwa. Szkliwo chroni zęby będąc dla nich naturalną barierą. Szkliwo ma za zadanie niwelowanie szkodliwych dla zębów czynników takich jak: ścieranie się zębów podczas żucia, działanie bakterii oraz bodźców termicznych. Ścieranie się szkliwa jest następstwem starzenia się organizmu. Niestety niedorozwój szkliwa może dotyczyć także młodych pacjentów. Istnieją różne sposoby wzmocnienia szkliwa. Hipoplazja może być spowodowana różnymi czynnikami, ale zawsze trzeba ją leczyć.

Hipoplazja szkliwa przyczyny
Rzadziej można ją spotkać u dzieci. Zazwyczaj uwidacznia się na zębach stałych. Ryzyko powstania hipoplazji zwiększają takie elementy jak: wady zgryzu, choroby przyzębia oraz wykształcenie zębów o nieprawidłowym kształcie. Oprócz tego hipoplazja może być wynikiem:
-długotrwałej diety ubogiej w witaminy A, D i K, a także fluor, magnez, fosfor oraz wapń.
-chorób wieku dziecięcego (ospa,odra, różyczka)
-chorób przewodu pokarmowego, których efektem jest zmniejszone wchłanianie witamin i mikroelementów
-zaburzeń endokrynologicznych (gruczołów tarczycy, trzustki, grasicy)
Jeśli chodzi o niedorozwój szkliwa u dzieci, to może ono być wynikiem, jak podają australijscy badacze nieprawidłowości występujących w okresie prenatalnym takich jak ekspozycja na ołów, czy przyjmowanie przez matkę tetracykliny.
Hipoplazja szkliwa objawy
Hipoplazję diagnozuje lekarz dentysta. Upośledzenie szkliwa może się objawiać białymi lub brunatnymi plamkami na powierzchni szkliwa, niewielkimi dołkami umieszczonymi na zębach, bruzdami na koronach, czy pofałdowanymi brzegami siecznych zębów. Pełny obraz hipoplazji szkliwa daje badanie mikroskopowe. Wspomniane wyżej badanie pokazuje, że szkliwo u osoby chorej jest znacznie cieńsze niż u osoby, która nie cierpi na upośledzenie szkliwa (u której nie występują objawy hipoplazji). Symptomem towarzyszącym chorobie jest niekiedy zaburzenie w budowie zębiny.

Hipoplazja szkliwa leczenie
Najważniejszym elementem w profilaktyce i leczeniu jest odpowiednia higiena jamy ustnej, należy pamiętać o używaniu szczoteczki do zębów o miękkim włosiu, pasty do zębów zawierającej fluor, nici dentystycznej oraz specjalnych płukanek. Dieta chorego nie powinna zawierać produktów obfitujących w cukier (jest on podstawową pożywką żyjących w jamie ustnej bakterii), należy też wyłączyć z niej kwasy ponieważ rozmiękczają one szkliwo. Według dietetyków polecane przy tym zaburzeniu jest spożywanie pełnoziarnistych kasz, makaronów, pieczywa oraz suplementów pobudzających produkcję śliny.
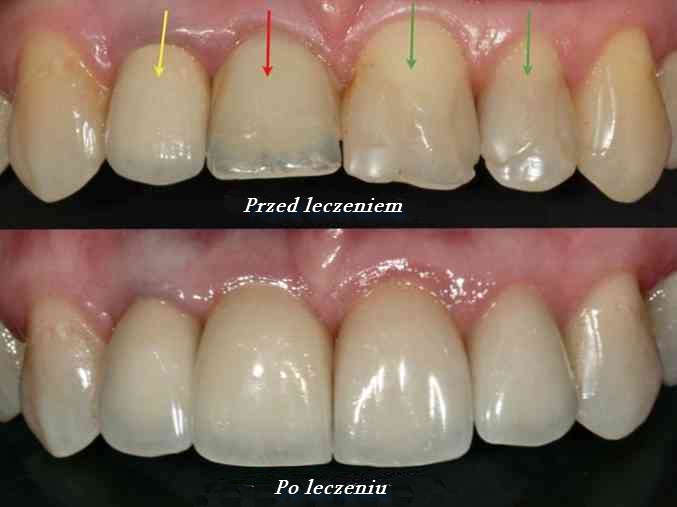
Leczenie dentystyczne hipoplazji opiera się na kilku procesach. Dentysta może zalecić lakowanie zębów (czyli uszczelnienie bruzd), fluoryzację (pokrywanie powierzchni zębów preparatami zawierającymi w swym składzie fluor o określonym stężeniu). Powinno się także regularnie usuwać kamień nazębny, oraz kontrolować stan swoich zębów, nie dopuszczając do próchnicy. Kiedy pacjent cierpi na wadę zgryzu wprowadza się dodatkowo leczenie ortodontyczne.
źródła zdjęć:

Mastalgia niecykliczna
3 grudnia, 2019 BlogCo to jest mastalgia niecykliczna?
Mastalgia niecykliczna charakteryzuje się bólem, który nie ma podłoża wiążącego się z cyklem miesiączkowym. Choroba ta może się pojawić pod wpływem uderzenia, nieprawidłowo dobranego biustonosza lub noszenia ciężkiej torby na ramieniu. Zdarza się, że ból eskaluje na całą jedną bądź obie piers lub skupia się w jednym miejscu. Ból ten nie jest objawem raka ale może współwystępować z niektórymi zmianami, które zwiększają prawdopodobieństwo jego wystąpienia. U starszych kobiet wystąpienie bólu jest powiązane z menopauzą i zaburzeniami hormonalnymi.

Niekiedy ból szczególnie ten skumulowany w jednym punkcie związany jest z artretyzmem.
Ból piersi – co go tworzy i dlaczego się pojawia?
Można wymienić dwa rodzaje mastalgii: mastalgię cykliczną i wspomnianą wyżej mastalgię niecykliczną. Pierwszy rodzaj jest najczęściej spotykany i ma podłoże hormonalnych zmian w cyklu miesiączkowym. Jeśli chodzi o ten przypadek mastalgię możemy przypisać do jednego z objawów zespołu napięcia przedmiesiączkowego. Do normy należy, że w pierwszej połowie cyklu rośnie poziom estrogenów, natomiast w drugiej progesteronu. W zespole napięcia przedmiesiączkowego występuje w drugim okresie cyklu zmniejszona produkcja progesteronu, a estrogenów zwiększona. Następuje zachwianie równowagi hormonalnej i zaczynają się pojawiać przykre dolegliwości.

Drugim czynnikiem może być nieprawidłowy wzrost stężenia prolaktyny, czyli hormonu wytwarzanego przez przysadkę mózgową. Od tego hormonu zależy rozwój gruczołów piersiowych w ciąży, a po porodzie reguluje on produkcję mleka do karmienia. Nadmiar prolaktyny u nieciężarnych skutkuje zahamowaniem produkcji progesteronu w drugiej fazie cyklu.
W mastalgi niecyklicznej jak już wspomniano główną przypadłością są zmiany morfologiczne w sutku: torbiele piersi, zwyrodnienie włóknisto- torbielowate i poszerzenie przewodów mlekowych, które powodują ból w piersiach.
Przyczyny mastalgii – dlaczego piersi bolą?
Najczęstszą przyczyną mastalgii jest zespół napięcia przedmiesiączkowego. Charakterystyczne jest wtedy, że ból piersi pojawia się w drugiej połowie cyklu i przechodzi wraz z pojawieniem się miesiączki. Piersi są obrzmiałe, czułe na dotyk, a brodawki zwykle twarde i można w ich pobliżu wyczuć zgrubienia. Może to przypominać objawy występujące w pierwszych tygodniach ciąży. W połogu wiele kobiet uskarża się na zapalenie gruczołów mlekowych. Kanaliki są zablokowane, a wytwarzany pokarm gromadzi się- pierś puchnie jest zaczerwieniona i bolesna.
Mastalgia bardzo często ma związek z istnieniem torbieli. Występują one przede wszystkim u kobiet między 30, a 50 rokiem życia. Torbiele to pęcherzyki wypełnione w środku płynem, które mogą dać o sobie znać jako małe, przesuwalne guzki. Ból w tym wypadku może eskalować do pachy. Bardzo intensywny ból piersi wywołują brodawczaki, które występują w przewodach mlekowych, zatykając je. Następstwem tego jest stan zapalny, a przy dotyku brodawki, wydobywa się surowicza wydzielina. W krytycznym przypadku mastalgia spowodowana jest rakiem piersi.
Mastalgia – jakie wykonać badania przy bólu piersi?
Ból piersi spowodowany miesiączką, występujący tuż przed nią i znikający po niej, wymaga tylko wywiadu i badania palpacyjnego. Nie ma konieczności dalszej diagnostyki. W sytuacji, gdy ból jest przewlekły i nie wiąże się z cyklem oraz, gdy z mastalgią współwystępuje wyciek z brodawki sutkowej i zaburzenia miesiączkowania, wówczas pojawia się potrzeba oznaczenia stężenia hormonów i wizyty u endokrynologa. Zawsze, gdy występuje mastalgia niecykliczna powinno się zastosować diagnostykę obrazową- w przypadku kobiet młodszych jest to USG, natomiast u starszych kobiet- mammografia. Jest to jedyny sposób na na rozpoznanie torbieli i wyeliminowanie możliwości istnienia nowotworu.
Zdarza się, że można pomylić mastalgię z bólami w okolicy piersi, zazwyczaj po lewej stronie. Taki ból może leżeć u podstaw choroby niedokrwiennej serca (zawał serca dusznica bolesna). Eskaluje on na żuchwę lub kończynę górną. Bólowi towarzyszą: niepokój, osłabienie i duszności. Wówczas zachodzi potrzeba wizyty w oddziale ratunkowym lub konsultacji z kardiologiem.
Jak sobie radzić z bólem piersi?
Gdy mastalgia nie jest związana z nowotworem, czy zmianami morfologicznymi można ją złagodzić samemu. Należy pozbyć się bodźców, które potencjalnie nasilają ból, są to: palenie papierosów, picie kawy, spożywanie tłustych potraw. Warto zadbać o dietę niskotłuszczową z dużą zawartością błonnika. Reguluje ona metabolizm estrogenu, zapobiegając tym samym nadmiernemu stężeniu tego hormonu w czasie drugiego okresu cyklu.
Ulgę w bólu może przynieść też stosowanie zimnych lub ciepłych okładów na piersi. Pomocny może się również okazać samodzielny masaż polegający na tym, by okrężnymi ruchami masować małe obszary wokół brodawek, mając namydlone ręce. Warto też do masażu dodać olej rycynowy, który łagodzi i zmniejsza obrzęk. Do leczenia domowego można wdrożyć również preparat ziołowy- soję, która jest źródłem izoflawonów wpływających na receptory estrogenowe.
Mastalgia – leczenie
Gdy ból piersi jest bardzo silny, a domowe sposoby nie przynoszą ulgi, trzeba zastanowić się nad leczeniem farmakologicznym. Można stosować jako suplement witaminy z grupy B(głównie B6) oraz E, które korzystnie wpływają na równowagę hormonalną, ponieważ regulują syntezę prostaglandyny E, przez co zmniejszają syntezę prolaktyny. Poza tym pacjentom można podawać niesteroidowe leki przeciwzapalne.
Dopiero, gdy te sposoby nie pomagają wdraża się leczenie hormonalne, między innymi: tamoksyfen, danazol i bromokryptynę. Tamoksyfen- zmniejsza stężenie estradiolu. Danazol wstrzymuje syntezę i uwalnianie hormonów jajnika oraz gonadotropin, przez co hamuje owulację. Odznacza się niższą skutecznością niż tamoksyfen w wypadku leczenia zespołu napięcia przedmiesiączkowego, w tym mastopatii. Bromokryptyna powoduje zmniejszenie wydzielania prolaktyny. Oprócz tego stosuje się gestageny w drugim okresie cyklu.
źródła zdjęć :

Stłoczenie zębów
18 listopada, 2019 BlogJak powstaje stłoczenie zębów?
Stłoczenie zębów to najczęściej występująca wada zgryzu. Stłoczenie powstaje na skutek zmniejszania się długości łuku zębowego. Wada ta charakteryzuje się nieprawidłowościami w położeniu zębów oraz ich wyżynaniem poza łukiem zębowym. Może dojść do przebicia się przez dziąsło zębów w niewłaściwych miejscach; zęby ustawiają się wówczas jeden za drugim lub jeden nad drugim, zachodzą na siebie, rosną pod niewłaściwym kątem lub przechylają się bądź też obracają w stosunku do innych zębów.

Stłoczenie zębów przyczyny
Przyczyny klasyfikuje się biorąc pod uwagę rodzaje stłoczenia:
-stłoczenie pierwotne- tworzy się gdy zęby są za duże w stosunku do kości szczęki i żuchwy.
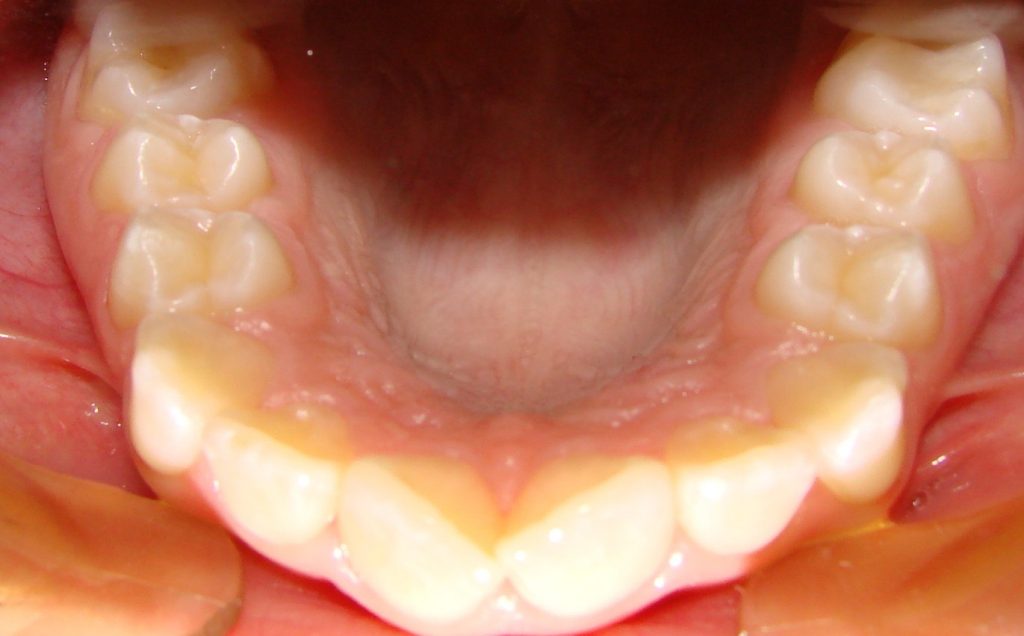
-stłoczenie wtórne- ma bardziej skomplikowany mechanizm. Powstaje wtedy, gdy zęby mleczne trzonowe (czwórki i piątki) zbyt wcześnie wypadną dziecku. Dochodzi do tego na skutek próchnicy gdy ząb taki trzeba usunąć. Ucisk i stłoczenie zębów powodują wyrzynające się szóstki (pierwsze zęby trzonowe stałe), które przesuwają się w stronę siekaczy. Wyróżnia się jeszcze stłoczenie trzeciorzędowe zwane inaczej późnym. Pojawia się ono między 17 a 20 rokiem życia. Z powodu rozrostu żuchwy zęby sieczne dolne są do 20 roku życia wysuwane. Z powodu wysuwania natrafiają na opór zębów siecznych górnych, które powodują przemieszczenia i stłoczenia w żuchwie. Również intensywnie działają zęby ósme (zęby mądrości), dochodzi wówczas do stłoczenia zębów przednich.
Konsekwencje dla zdrowia
Stłoczenie zębów u dzieci może skutkować różnego rodzaju dysfunkcjami. Należy do nich oddychanie przez usta, które może doprowadzić do zwiększenia intensywności wady i powodować inne wady. Dotyczy to też nieprawidłowego połykania (typ niemowlęcy połykania). Wady te powinny podlegać leczeniu tak szybko, jak jest to możliwe. Należy wziąć też pod uwagę względy estetyczne, stłoczone zęby nieładnie wyglądają, zaburzona jest linia symetrii twarzy, język może być poraniony ostrymi krawędziami obróconych zębów siecznych dolnych. W miejscach stłoczenia można zauważyć kamień nazębny, którego usuwanie jest utrudnione, co wiąże się z kłopotami z nitkowaniem i szczotkowaniem. Odkładanie się kamienia nazębnego może mieć wpływ na powstawanie chorób przyzębia takich jak parodontoza. Następstwem parodontozy jest utrata kości, a czasem rozchwianie i utrata zębów.
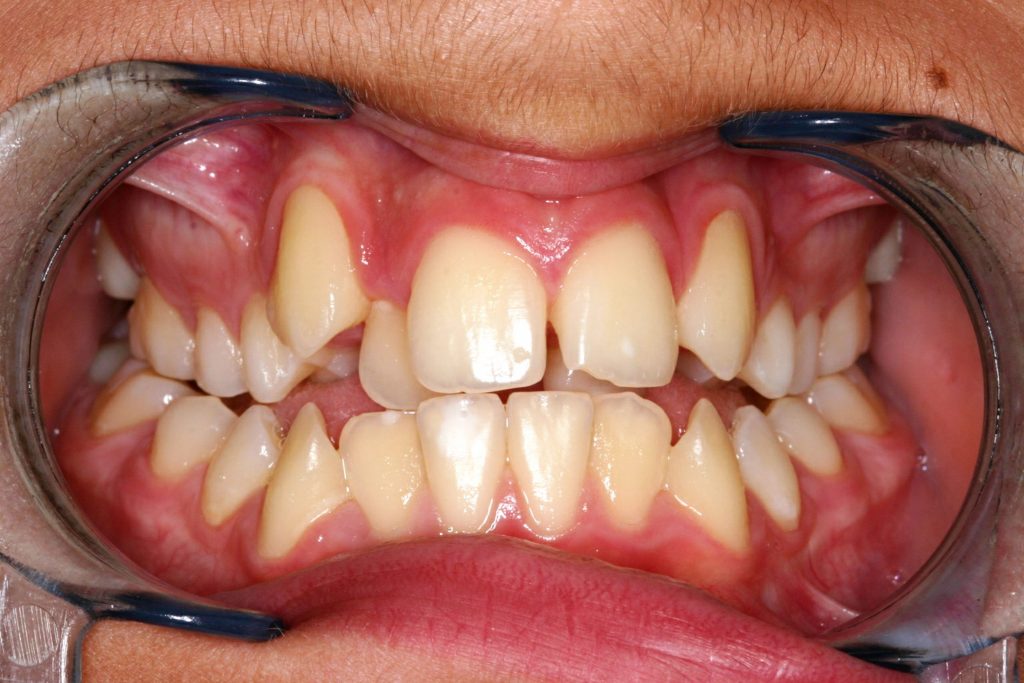
Stłoczenie zębów leczenie
Aparat ortodontyczny zakłada się w celu rozbudowy łuku zębowego aby znalazło się miejsce dla nieprawidłowo położonych zębów. Używa się aparatu ortodontycznego ruchomego typu bionatora Balters. Stosuje się go przy stłoczeniu zębów w celu rozszerzenia szczęk. Aby zapobiec stłoczeniu, kiedy dochodzi do przedwczesnej utraty zębów piątych mlecznych stosuje się utrzymywacz przestrzeni lub protezę akrylową dziecięcą.

źródła zdjęć:
https://www.newengland-kids.com/blog/wp-content/uploads/2019/08/child-dentist-300×200.jpg
http://iortodonta.pl/wp-content/uploads/2014/06/stłoczenie-zębów-w-górnym-łuku-zębowym.jpg
https://www.pkt.pl/articles/1/g/3/f-4241-czym-powinien-sie-charakteryzowac-stomatolog-dzieciecy.jpg
Lipoproteiny i apolipoproteiny
25 września, 2019 BlogLipoproteina (a)
Lipoproteina (a) należy do aterogennych lipoprotein. Składa się ona z: apolipoproteiny B- 100 (apo- B-100) oraz z dużej glikoproteiny apolipoproteiny (a) [apo(a)]. Apo (a) spotykana jest w kilku izoformach uzależnionych od skłonności genetycznych. Charakteryzuje się podobieństwem do plazminogenu, co sprawia, że blokuje jego receptory oraz wygasza proces fibrynolizy, czyli rozpuszczania zakrzepów.
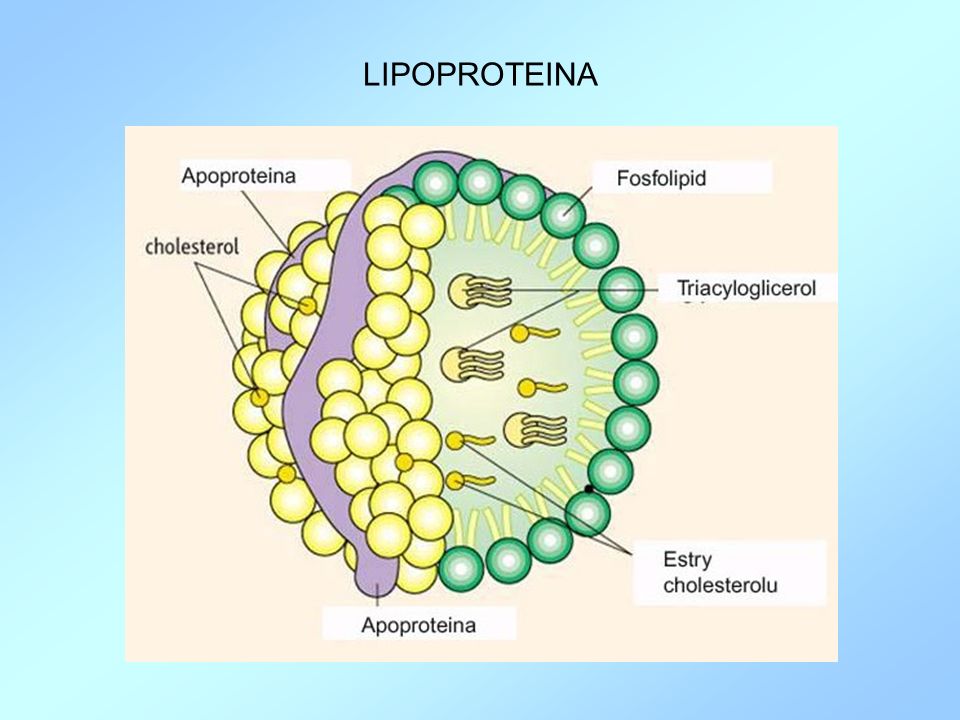
Struktura chemiczna lipoproteiny (a) jest zbliżona do złego cholesterolu (LDL) i ma silne działanie aterogenne. W jej skład wchodzą; apolipoproteina B, cholesterol i inne lipidy oraz specyficzne białko apolipoproteiny (a). Podwyższone stężenie lipoproteiny (a) powiększa niebezpieczeństwo zapadnięcia na choroby sercowo- naczyniowe oraz miażdżycę. Mimo uwarunkowań genetycznych, etiologia sposobu dziedziczenia nie została jeszcze odkryta. Rozmiar cząsteczki lipoproteiny jest taki sam u danej jednostki (osobnika), jednak są dostrzegalne odchylenia (różnice) pomiędzy poszczególnymi organizmami, co jest efektem odmiennej uwarunkowanej genetycznie liczby powtarzających się podjednostek nazywanych kringels. W ciągu dnia stan lipoproteiny (a) w surowicy krwi nie ulega dużym zmianom. Należy jednak zaznaczyć, że jest minimalnie niższe u mężczyzn i wzrasta u kobiet po okresie menopauzy. Badanie lipoproteiny (a) polega na pobraniu krwi do probówki i jest to zabieg inwazyjny.
U osób rodowodu afrykańskiego cząsteczki lipoproteiny (a) są większe.
Kiedy wykonujemy badanie lipoproteiny (a)
Badanie lipoproteiny (a) jest przydatne do określania czynników ryzyka chorób sercowo-naczyniowych. Wykonuje się je głównie u osób ze zwiększonym niebezpieczeństwem zapadnięcia na to schorzenie, obciążonych wywiadem rodzinnym. Oprócz rutynowych badań oznaczenia Lp(a) poddaje się również innym testom lipidowym. Oznaczenie stosuje się również u pacjentów, u których w rodzinie przytrafiała się przedwczesna choroba niedokrwienna serca. Badanie wykonuje się ponadto u osób skarżących się na schorzenia serca lub naczyń, zwłaszcza, gdy mamy do czynienia z prawidłowym lub nieznacznie podwyższonym stężeniem lipidów. Czasami badanie lipoproteiny (a) poleca się kobietom po okresie menopauzy, aby określić, czy wzrost Lp (a) związany jest ze spadkiem estrogenów, czy też jest czynnikiem zwiększającym ryzyko choroby niedokrwiennej serca.

Lipoproteina (a) badania
Norma: poniżej 150 mg/l.
Przebieg badania lipoproteiny: jednorazowe pobranie krwi z żyły łokciowej, skóra w miejscu pobrania powinna być odkażona. Pobranie krwi trwa od kilku do kilkunastu sekund.
Lipoproteina (a) należy do aterogennych lipoprotein. Składa się ona z: apolipoproteiny B- 100 (apo- B-100) oraz z dużej glikoproteiny apolipoproteiny (a) [apo(a)]. Apo (a) spotykana jest w kilku izoformach uzależnionych od skłonności genetycznych. Charakteryzuje się podobieństwem do plazminogenu, co sprawia, że blokuje jego receptory oraz wygasza proces fibrynolizy, czyli rozpuszczania zakrzepów.
Struktura chemiczna lipoproteiny (a) jest zbliżona do złego cholesterolu (LDL) i ma silne działanie aterogenne. W jej skład wchodzą; apolipoproteina B, cholesterol i inne lipidy oraz specyficzne białko apolipoproteiny (a). Podwyższone stężenie lipoproteiny (a) powiększa niebezpieczeństwo zapadnięcia na choroby sercowo- naczyniowe oraz miażdżycę. Mimo uwarunkowań genetycznych, etiologia sposobu dziedziczenia nie została jeszcze odkryta. Rozmiar cząsteczki lipoproteiny jest taki sam u danej jednostki (osobnika), jednak są dostrzegalne odchylenia (różnice) pomiędzy poszczególnymi organizmami, co jest efektem odmiennej uwarunkowanej genetycznie liczby powtarzających się podjednostek nazywanych kringels. W ciągu dnia stan lipoproteiny (a) w surowicy krwi nie ulega dużym zmianom. Należy jednak zaznaczyć, że jest minimalnie niższe u mężczyzn i wzrasta u kobiet po okresie menopauzy. Badanie lipoproteiny (a) polega na pobraniu krwi do probówki i jest to zabieg inwazyjny.
U osób rodowodu afrykańskiego cząsteczki lipoproteiny (a) są większe.
Kiedy wykonujemy badanie lipoproteiny (a)
Badanie lipoproteiny (a) jest przydatne do określania czynników ryzyka chorób sercowo-naczyniowych. Wykonuje się je głównie u osób ze zwiększonym niebezpieczeństwem zapadnięcia na to schorzenie, obciążonych wywiadem rodzinnym. Oprócz rutynowych badań oznaczenia Lp(a) poddaje się również innym testom lipidowym. Oznaczenie stosuje się również u pacjentów, u których w rodzinie przytrafiała się przedwczesna choroba niedokrwienna serca. Badanie wykonuje się ponadto u osób skarżących się na schorzenia serca lub naczyń, zwłaszcza, gdy mamy do czynienia z prawidłowym lub nieznacznie podwyższonym stężeniem lipidów. Czasami badanie lipoproteiny (a) poleca się kobietom po okresie menopauzy, aby określić, czy wzrost Lp (a) związany jest ze spadkiem estrogenów, czy też jest czynnikiem zwiększającym ryzyko choroby niedokrwiennej serca.
Lipoproteina (a) badania
Norma: poniżej 150 mg/l.
Przebieg badania lipoproteiny: jednorazowe pobranie krwi z żyły łokciowej, skóra w miejscu pobrania powinna być odkażona. Pobranie krwi trwa od kilku do kilkunastu sekund.
Materiał do badania lipoproteiny (a): surowica
Czas oczekiwania na wynik: jeden dzień
Lipoproteina (a) nie jet oznaczana klasycznie (rutynowo). Należy do podwyższonego ryzyka: miażdżycy, zakrzepicy, udaru mózgu oraz zawału mięśnia sercowego. Jej stężenie jest podwyższone u osób palących papierosy. Aby wynik był miarodajny należy odpowiednio przygotować się do badania.
Z uwagi na fakt, że poziom lipoproteiny (a) w organizmie jest uwarunkowany genetycznie, nie ulega zbyt dużym wahaniom przez całe życie. Nie reaguje również na leczenie i zmianę trybu życia. Z tej przyczyny lekarze czesto zalecają bardziej inwazyjne leczenie.
Kiedy nie należy wykonywać badania lipoproteiny?
Badania tego nie powinno się wykonywać w przypadkach:
– podczas gorączki
– po udarze
– w ciągu czterech tygodni po przebytym zawale serca
– w trakcie infekcji
– po spożyciu alkoholu
– po operacji
– u osób, które gwałtownie utraciły znaczną masę ciała
Wzrost stężenia lipoproteiny (a) może być spowodowany:
– niekontrolowaną cukrzycą
– hiperchoresterolemią rodzinną
– niedoczynnością tarczycy
– niedoborem estrogenów
– przewlekłą niewydolnością nerek
– zespołem nerczycowym
Niskie stężenie lipoproteiny (a) nie jest ryzykowną sytuacją, a wiele osób ma niewykrywalne stężenie Lp(a) we krwi.
Materiał do badania lipoproteiny (a): surowica
Czas oczekiwania na wynik: jeden dzień
Lipoproteina (a) nie jet oznaczana klasycznie (rutynowo). Należy do podwyższonego ryzyka: miażdżycy, zakrzepicy, udaru mózgu oraz zawału mięśnia sercowego. Jej stężenie jest podwyższone u osób palących papierosy. Aby wynik był miarodajny należy odpowiednio przygotować się do badania.
Z uwagi na fakt, że poziom lipoproteiny (a) w organizmie jest uwarunkowany genetycznie, nie ulega zbyt dużym wahaniom przez całe życie. Nie reaguje również na leczenie i zmianę trybu życia. Z tej przyczyny lekarze czesto zalecają bardziej inwazyjne leczenie.
Kiedy nie należy wykonywać badania lipoproteiny?
Badania tego nie powinno się wykonywać w przypadkach:
– podczas gorączki
– po udarze
– w ciągu czterech tygodni po przebytym zawale serca
– w trakcie infekcji
– po spożyciu alkoholu
– po operacji
– u osób, które gwałtownie utraciły znaczną masę ciała
Wzrost stężenia lipoproteiny (a) może być spowodowany:
– niekontrolowaną cukrzycą
– hiperchoresterolemią rodzinną
– niedoczynnością tarczycy
– niedoborem estrogenów
– przewlekłą niewydolnością nerek
– zespołem nerczycowym
Niskie stężenie lipoproteiny (a) nie jest ryzykowną sytuacją, a wiele osób ma niewykrywalne stężenie Lp(a) we krwi.
źródła zdjęć:
https://media.healthday.com/Images/icimages/doc_teen2262.jpg https://t3.ftcdn.net/jpg/00/76/6/02/500_F_76630210_YmRGB8uqy9rYcB8djgLMPzRt4KfpgcO4.jpg
https://slideplayer.pl/slide/10559857/33/images/8/LIPOPROTEINAm.jpg
Narkolepsja
20 września, 2019 BlogCo to jest narkolepsja?
Narkolepsja należy do chorób neurologicznych. Jej istotą jest nadmierna senność w ciągu dnia. Za jej etiologię uważa się niedobór hipokretyny- białka, które jest odpowiedzialne za regulowanie snu i czuwania. Zmniejszona produkcja hipokretyny jest skutkiem uszkodzenia bocznego podwzgórza (część mózgu), od którego uzależniony jest sen. Powszechnie głoszą, że dzieje się tak w wyniku nieprawidłowej reakcji układu odpornościowego, którą wywołuje banalna infekcja.

Narkolepsja cztery główne objawy
Nie zawsze występują wszystkie cztery objawy w toku choroby.
– senność, która występuje w ciągu dnia- Ten objaw jest pierwszym, a czasami jedynym symptomem choroby. Chorym zdarza się zasypiać w czasie krótszym niż 5 minut w przypadkach, gdy zdrowa osoba jest aktywna, na przykład podczas rozmowy z przełożonym. Senność zmienia się w ciągu dnia. Po krótkiej drzemce ustępuje, po czym znów się nasila.

– katapleksja-Jest to objaw, który występuje wyłącznie w narkolepsji. Katapleksja polega na spadku napięcia mięśniowego w sytuacjach emocjonalnych (np. gniew, śmiech). Za sprawą zwiotczenia mięśni chorzy miękko osuwają się na ziemię. Kiedy uszkodzenie podwzgórza jest niewielkie wiotczeją jedynie mięśnie twarzy, co przejawia się bełkotliwą mową i opadającą żuchwą.
– halucynacje senne -Narkolepsja łączy się z fazą snu REM, w której występują marzenia senne. Faza non- REM (głęboka, bez snów) powinna poprzedzać fazę REM tak jak to się dzieje u osób zdrowych. Narkolepsja charakteryzuje się tym, że chorzy na nią zapadając w sen od razu zagłębiają się w świat bardzo rzeczywistych marzeń sennych, które zazwyczaj budzą lęk i są podobne do halucynacji.
– paraliż przysenny– występuje podczas zasypiania albo tuż po obudzeniu. Pojawia się niemożność poruszania się przez kilka lub kilkanaście sekund ponieważ ciało jest sparaliżowane tak jak w czasie marzeń sennych, jednak świadomość nie jest uśpiona.
Narkolepsja – diagnoza
W postawieniu trafnej diagnozy pomagają badania snu pacjenta w nocy i w ciągu dnia (czujniki zapisują na przykład liczbę drzemek, zasypianie od razu fazą snu REM). Innym sposobem na rozpoznanie choroby jest pobranie płynu mózgowo- rdzeniowego oraz sprawdzenie poziomu hipokretyny, w Polsce jednak nie stosuje się tego sposobu.
Narkolepsja – leczenie

Aby wyleczyć katapleksję i halucynacje wdraża się leczenie przeciwdepresyjne natomiast na nadmierną senność stosuje się preparat używany w terapii ADHD- nie zawsze jednak wykazuje on skuteczność. Na świecie rozpowszechniony jest inny lek działający pobudzająco. Ma on właściwości stymulujące dzięki którym pacjent może w miarę normalnie funkcjonować nie zapadając w drzemkę w ciągu dnia. Kiedy przypadek jest ciężki do leczenia włącza się hydroksymaślan sodu, który ułatwia dobry sen nocą i ogranicza ataki snu w dzień. Niestety oba wspomniane wyżej leki nie podlegają refundacji, a indywidualny ich import jest kosztowny.
źródła zdjęć:
- https://www.therecoveryvillage.com/wp-content/uploads/2018/11/NARCOLEPSY.jpg
- https://www.kobieta.pl/media/cache/default_view/uploads/media/default/0001/53/a71373299f28a02003e63324df9e775a7b189bd5.jpg
- https://media.healthday.com/Images/icimages/doc_teen2262.jpg
Zespół takotsubo
4 września, 2019 BlogCo to jest zespół takotsubo?
Zespół takotsubo inaczej nazywany jest kardiomiopatią stresową lub zespołem balotującego koniuszka. Zespół takotsubo to szereg objawów, których przyczyną jest przejściowe zaburzenie czynności skurczowej lewej komory serca. Nie istnieją wówczas istotne zmiany miażdżycowe w naczyniach wieńcowych. Spowodowany jest intensywnym stresem emocjonalnym lub fizycznym.

Statystycznie około 1-2% wstępnie zdiagnozowanych ostrych zespołów wieńcowych to tak naprawdę zespół takotsubo. Dane pokazują, że w zdecydowanej większości zespół ten dotyka kobiet zwłaszcza tych w wieku postmenopauzalnym, na etapie 67 lat.
Zespół takotsubo przyczyny
Pochodzenie zespołu takotsubo nie jest do końca poznane. Przypuszcza się, że choroba pojawia się na skutek doświadczenia silnego stresu. Produkowane w takich sytuacjach hormony stresu (między innymi adrenalina) mogą być w tym wypadku powodem przejściowego uszkodzenia mięśnia sercowego, czego następstwem były by zaburzenia jego kurczliwości.

Sytuacjami, które przyczyniają się do przeżywania stresu są:
– śmierć bliskiej osoby
– zostanie ofiarą gwałtu
– rozstanie z partnerem
– utrata pracy
– wiadomość o zachorowaniu na jakąś ciężką chorobę
– stres fizyczny związany z przebyciem jakiejś rozległej operacji, czy doświadczeniem wypadku samochodowego.
Zespół takotsubo objawy
Objawy mogą być bardzo zbliżone do zawału serca. Pacjenci skarżą się głównie na:
– kołatania serca
– omdlenia
– ból w klatce piersiowej
– duszność
– nudności i wymioty
Zdarza się, ale bardzo rzadko, że pierwszym rzutem choroby może okazać się wstrząs kardiogenny lub nagłe zatrzymanie krążenia.
Zespół takotsubo a diagnostyka
Rozpoznanie choroby takotsubo stanowi wyzwanie dla lekarzy. Pojawiające się u chorych symptomy, jak również nieprawidłowości w wykonywanych przez nich badaniach mogą wskazywać na wystąpienie ostrego zespołu wieńcowego.
Ponieważ w wykonywanym przez chorego EKG można zauważyć zmiany, które wskazują na zawał serca, natomiast w badaniach laboratoryjnych pojawia się czynnik, taki jak podwyższone poziomy tropin sercowych (przyrost stężenia tych enzymów we krwi pojawia się między innymi właśnie w przebiegu zawału mięśnia sercowego).
U chorych stosowane jest zazwyczaj badanie echokardiograficzne (echo serca). To właśnie w jego przebiegu możliwe jest dostrzeżenie typowych dla zespołu takotsubo zaburzeń kurczliwości mięśnia sercowego.

Zalecane jest także wykonanie koronarografii- tak jak przy podejrzeniu zawału. Charakterystyczne dla tej choroby jest to, że w badaniu tym nie są zauważalne żadne zwężenia, czy inne zmiany w obrębie naczyń tętniczych zaopatrujących mięsień sercowy.
Postawienie diagnozy możliwe jest jedynie po wyeliminowaniu podejrzenia zawału serca.
Leczenie zespołu takotsubo
Zwykle stosuje się leczenie typowe dla ostrego zespołu wieńcowego ponieważ pojawiające się w trakcie trwania zespołu takotsubo dolegliwości wskazują na OZW. Typowymi lekami, które stosuje się w zespole takotsubo są beta-adrenolityki (betablokery) i inhibitory konwertazy angiotensyny (ACEI). Kiedy dochodzi do obrzęku płuc lub zastoinowej niewydolności serca trzeba podać leki moczopędne. Zaburzona kurczliwość lewej komory może prowadzić do wytwarzania potencjalnie groźnego materiału zatorowego. Występowanie skrzepliny w sercu jest wskazaniem do zastosowania leczenia przeciwkrzepliwego. Może być ono wprowadzone również doraźnie.

źródła zdjęć:
https://hospitalprivado.com.ar/uploads/cache/news_d_cardiologia-8242.jpg https://videohive.img.customer.envatouserconten.com
http://ccemjournal.com/wp-content/uploads/2018/12/broken-heart-syndrome.jpg
http://zweb-s3.uploads.s3.amazonaws.com/carp/2014/06/Doctor-and-Patient1,jpg
Peptyd C i cukrzyca
29 sierpnia, 2019 BlogBadanie peptydu C jest przydatne w obserwacji wydzielania insuliny i stawianiu diagnozy powodów niskiego poziomu glukozy we krwi czyli hipoglikemii. Oznaczenie peptydu C może być pomocne w ustalaniu, kiedy należy wdrożyć leczenie insuliną.

Poziom peptydu C to jeden z podstawowych wskaźników, które są stosowane do wyróżniania rodzajów cukrzycy. Po wykryciu cukrzycy typu 1 peptyd C wydaje sąd o czynności komórek beta wysp trzustkowych. Jeśli chodzi o cukrzycę typu 2 badanie peptydu C jest wskazówką, która mówi nam, że niezbędne będzie rozpoczęcie podawania egzogennej formy insuliny. W odniesieniu do peptydu C stosuje się określenie oceny rezerw wydzielniczych trzustki. Powstaje w równomolowych ilościach z insuliną. Do jego oznaczenia używa się próbki krwi.
Czym jest peptyd C?
Peptyd C jest wytwarzany w efekcie rozpadu proinsuliny. Jest to substancja składająca się z aminokwasów. Rozszczepianie łańcucha proinsuliny i uwalnianie peptydu C zostało omówione po raz pierwszy w 1967 roku. Procesowi temu towarzyszy powstawanie insuliny. Z uwagi na fakt, że obie te substancje produkowane są w takiej samej ilości- peptyd C jest uważany za jeden z najlepszych parametrów do oceny produkowania insuliny. Nie jest degradowany w wątrobie tak jak to się dzieje w przypadku insuliny. Na skutek tego utrzymuje się we krwi znacznie dłużej- czas półtrwania peptydu C to około 30 minut a insuliny – 5 minut. Sprawia to, że w krwioobiegu znajduje się zazwyczaj 5 razy więcej peptydu C niż insuliny. Jest to korzystne ponieważ za pomocą tego można określić ile insuliny zostało uwolnionej do krwi i wyprodukowanej przez trzustkę.
Do czego służy peptyd C?
Peptyd C jest przydatny nie tylko do określenia ilości insuliny wytwarzanej przez organizm, czyli endogennej, ale także róznicuje ją od insuliny egzogennej, czyli podawanej w postaci leku. W drugiej sytuacji nie zostaje wytwarzany peptyd C. Ważnym jego zadaniem jest rola kliniczna , którą odgrywa w różnicowaniu typu 1 i typu 2 cukrzycy oraz cukrzycy typu LADA. Standardy te, to znaczy wykorzystanie oceny stężenia peptydu C w diagnostyce diabetologicznej ma miejsce od 1973 roku.

Peptyd C zmniejsza zmiany chorobowe, które są następstwem cukrzycy typu 1, należą do nich: hiperfiltracja kłębuszkowa, demielinizacja neutronów i stan zapalny śrudbłonka naczyń. Podwyższa funkcjonalne i strukturalne właściwości nerwów obwodowych. Stanowi barierę przed indukowaną przez hiperglikemię apoptozę i aktywuje proliferację komórek nerwowych.
Badanie peptydu C w jakim celu się je wykonuje?
Badanie peptydu c wykonuje sie przede wszystkim, aby obserwować produkcje insuliny przez komórki beta wysp trzustkowych. Pomiar ten jest przydatny w poznaniu przyczyny hipoglikemii czyli niedocukrzenia. Niski poziom glukozy we krwi może być spowodowany na przykład nadmierną suplementacją insuliny, spożywaniem alkoholu, czy chorobami wątroby lub nerek.
Badania peptydu C stosuje się w celu monitorowania efektywności leczenia wyspiaka czyli guza trzustki, który przyczynia się do niekontrolowanego produkowania insuliny i peptydu C. Peptyd C może być pomocny przy hierarchizowaniu pacjentów do przeszczepu komórek wysp trzustkowych i obserwacji skuteczności leczenia po przeszczepie. Oznaczenie peptydu c jest przydatne w ocenie zagrożenia pojawienia się zespołu metabolicznego, czyli komponowaniu się z: nadciśnieniem tętniczym, otyłością brzuszną, podwyższonym poziomem glukozy we krwi, insulinoopornością i dyslipidemią.
Badanie peptydu C zalecane jest osobom chorym na cukrzycę. Wykonuje się je aby uzgodnić, czy potrzebne będzie wdrożenie terapii insulinowej, a także w przypadku podejrzenia insulinooporności. Chorzy, którzy przechodzą terapię insulinową mogą wytwarzać przeciwciała przeciwinsulinowe, które zwyczajowo interferują z wynikami oznaczeń insuliny. Jest to przeszkodą w określeniu stopnia wytwarzania insuliny endogennej. Wówczas oznaczenie peptydu C okazuje się niezawodną opcją dla badania poziomu insuliny.
Na czym polega badanie peptydu C?
Pożywką do badania peptydu C jest próbka krwi z żyły łokciowej. Zazwyczaj należy nie spożywać posiłków przez 8-10 godzin przed jej pobraniem. W dniu poprzedzającym badania wskazane jest wyeliminowanie z diety obfitych, tłustych posiłków i unikanie spożycia alkoholu. Tuż przed testem można wypić niewielką ilość wody.
Pobranie próbki na czczo ma na celu oznaczenie wyjściowego poziomu peptydu C. Pogłębioną charakterystykę możemy uzyskać po badaniu próbki z podaniem dożylnie glukagonu. Po 6 minutach ponawia się pobieranie krwi na oznaczenie peptydu C. Czeka się na odebranie wyniku średnio 10 dni. Za badanie trzeba zapłacić około 45 złotych.
Peptyd C interpretacja wyników
Określenia wyników badania peptydu C powinien dokonać specjalista. Wysokie stężenie substancji pojawia się w warunkach: zwiększonej produkcji insuliny endogennej, wysokiego stężenia glukozy we krwi, zespołu Cushinga, niewydolności nerek, hipokaliemii i podczas ciąży. Wysokie stężenia peptydu C może informować o wznowieniu wyspiaka lub obecności przerzutów. Z kolei jego niskie stężenie wskazuje na niewystarczające wytwarzanie insuliny endogennej i skuteczność leczenia wyspiaka.
Przy diagnozowaniu cukrzycy podwyższone stężenie peptydu C oznacza występowanie cukrzycy typu 2, a niskie cukrzycy typu 1. Bolączką jest także niskie stężenie peptydu C w surowicy nie zwiększające się popodaniu glukagonu, może ono świadczyć o obecności cukrzycy typu LADA, która zalicza się do cukrzycy typu 1 o wolno postępującym autoimmunologicznym procesie niszczenia komórek beta, występuje u dorosłych.
Normy dla peptydu C
Fizjolologicznie stężenie peptydu C na czczo powinno wynosić 0,2–0,6 nmol/l (0,7–2,0 μg/l), a w 6. minucie po podaniu glukagonu – 1–4 nmol/l. Jeżeli stężenie peptydu C zalicza się do normy oznacza to, że trzustka posiada odpowiednie rezerwy insuliny.
źródła zdjęć:
https://adst.mp.pl/img/articles/przeglad_badan/istock000026801375640x475.jpg
https://www.diabetes.org.uk/resources-s3/migration/older-women-321×221.jpg
https://www.zdrowiewpraktyce.pl/appFiles/site_162/images/newsFeed/JVWRA2Ia0OwUQFp.jpg
Zwykłe zmęczenie czy astenia?
27 sierpnia, 2019 BlogCo to jest astenia?
Astenia to stan, w którym u pacjenta pojawiają się brak motywacji, przewlekłe zmęczenie, obniżenie samopoczucia. Do przyczyn tej choroby najczęściej należą: problemy związane z życiem rodzinnym lub pracą oraz niektóre przewlekłe choroby.

W klasyfikacji medycznej nazwa astenia wywodzi się z języka greckiego. Mianem tym określana jest choroba, której objawy dotykają sfery fizycznej, psychicznej i emocjonalnej. Nazwę astenia używa się również w odniesieniu do pewnego rodzaju budowy ciala.
Na czym polega astenia?
Astenia to przewlekły stan organizmu, który charakteryzuje się ogólnym spadkiem aktywności, a do subiektywnych objawów należą: odczuwanie przewlekłego zmęczenia, apatia, brak motywacji do działania. Zmiany te oprócz sfery intelektualnej i fizycznej dotykają również emocjonalności pozbawiając zdolności do przeżywania uczuć oraz ograniczają zdolność do nawiązywania relacji międzyludzkich.
Przyczyny astenii
Astenia jest stanem, którego źródła należy upatrywać w wielu zjawiskach. Przyczynę zaburzenia ogólnej mobilizacji i spadku wydolności fizycznej możemy łączyć z przewlekłą chorobą, której następstwem jest zmiana metabolizmu oraz przyrost ilości substancji szkodliwych w organizmie albo nadmierne zużycie jego zasobów energetycznych. Do takich schorzeń należą na przykład:
– niedoczynność tarczycy i inne zaburzenia hormonalne
– choroby metaboliczne na przykład cukrzyca i ich powikłania (na przykład ketoza w trakcie trwania hiperglikemii)
– choroby układu sercowo- naczyniowego lub oddechowego (niewydolność krążenia przewlekła duszność)
– zespoły wynikające z niewydolności nerek (mocznica)
– stany niedoborowe substancji odżywczych czy mikroelementów awitaminozy (spowodowane zespołami złego wchłaniania, anoreksją, wyniszczeniem w przebiegu choroby nowotworowej).
Do grupy przyczyn astenii zalicza się czynniki, które są związane ze środowiskiem życia. Należą do nich: hałas, zanieczyszczenia, przewlekła ekspozycja na gorąco, problemy rodzinne, wysoki poziom stresu w pracy, śmierć bliskiej osoby. Następstwem rozłożonej w czasie reakcji organizmu jest wyczerpanie zdolności do mobilizacji i skutkuje astenią.
Powodem astenii może być współczesne tempo życia. Pacjenci borykają się z koniecznością pracy pod ścisłą kontrolą z zawyżonymi normami wydajności. Wielkim utrapieniem staje się dla nich wielowątkowa praca, która nie pozwala na skoncentrowanie się na jednym problemie w korporacyjnym środowisku biurowym (maile, telekonferencje, komunikatory, media społecznościowe, telefony). Przyczynami wyczerpania i spadku mobilizacji są: pośpiech, zbyt duża liczba nadgodzin, czy długie dojazdy do miejsca pracy. Skutkują one tym, że po okresie pełnej mobilizacji i zwiększonej wydajności następuje stan wyczerpania i wypalenia.
Objawy astenii
Klasycznym objawem astenii jest ciągłe zmęczenie. Pacjent od przebudzenia się jest zmęczony, występuje u niego brak motywacji do podjęcia codziennych czynności. Ograniczone siły energetyczne organizmu oraz sprawność fizyczna, stanowią przeszkodę w wydajnym podejmowaniu kolejnych zadań (tak, w domu, jak w środowisku pracy). Zmianie ulegają również jego zdolności intelektualne, to znaczy zmniejsza się jego umiejętność kojerzenia faktów, przetwarzania informacji, odnajdywania rozwiązań. Co więcej człowiek staje się mniej odporny na stres- zdarza się często, że chory staje się nadmiernie nerwowy popada w histerię bądź otępienie. Unika wyzwań codziennego życia, takim jak stawianie czoła powszednim problemom. Wycofuje się także z sytuacji konfliktowych.

Przewlekłe zmęczenie i słaba kondycja psychiczna mogą prowadzić również do wtórnych objawów somatycznych, przypominających te nerwicowe to jest: bezsenność, kołatania serca, nudności i wymioty, zaburzenia żołądkowo- jelitowe. Spotyka się także wtórny objaw, którym jest znaczna utrata masy ciała. Chorego z astenią charakteryzuje znacznie zmniejszona zdolność do przeżywania emocji (zarówno smutku jak i radości). U chorego można zaobserwować apatię, może on być obojętny albo mieć spowolnione reakcje. Zdarza się, że rozwija się pełnoobjawowa depresja.
Asteniczna budowa ciała
Pojęcie to nie wiąże się z objawami klinicznymi, a jedynie oznacza charakterystyczną budowę ciała. Do jej cech charakterystycznych należą:
– mała masa mięśniowa
– wątła szczupła budowa ciała
– pochylona sylwetka z opuszczonymi ramionami, zapadnięta klatka piersiowa
Osoby takie mogą mieć zmniejszoną odporność na choroby, są słabsze psychicznie i fizycznie. Należy pamiętać, że tego typu budowa fizyczna nie jest jednoznaczna z tym, że ktoś choruje na astenię.
Leczenie astenii
Leczenie asteni jest trudne, z uwagi na fakt, że obejmuje ono też sferę emocjonalną. Trudno zachęcić chorego do pracy nad swoim zdrowiem. Zasadnicze znaczenie ma rozpoznanie pierwotnej przyczyny astenii, podjęcie leczenia choroby podstawowej i wykluczenie czynników stresogennych. W celu wyzwolenia u chorego chęci do zmiany i uwolnienia od negatywnego myślenia wdraża się leczenie farmakologiczne (na przykład poprawiające nastrój). Nieodzowna jest czasem psychoterapia, która pozwala zrozumieć mechanizm problemu (na przykład pracoholizm), uświadomić hierarchię wartości, czy ustalić nowe cele. Proces leczenia trwa długo i jest efektywny przy współpracy chorego z zespołem specjalistów.
źródła zdjęć:
https://www.misohinutricion.com/blog/wp-content/uploads/2017/0.jpg
https://www.hola.com/imagenes/estar-bien/2013040364142/astenia-primaveral-guia-basica/0-232-274/astenia–z.jpg
Objawy oczne w przebiegu chorób tarczycy
13 sierpnia, 2019 BlogChoroby gruczołu tarczycowego, a objawy oczne
Typowymi objawami chorób tarczycy są zmiany w okolicach powiek (oprócz oczywistych symptomów jakimi są osiowe objawy, które pojawiają się w przebiegu niedoczynności lub nadczynności tarczycy). Zmiany te wraz z towarzyszącymi im zniekształceniami okołogałkowymi należą do zespołu zmian oftalmopatii tarczycowej. Głównie widoczna jest retrakcja powiek z objawem Dalrympla (retrakcja powiek w usytuowaniu pierwotnym gałek ocznych), objawem Graefego (opóźnione opuszczanie się powieki górnej przy patrzeniu w dół) oraz symptomem Kochera czyli powszechnie rozpoznawalnym wytrzeszczem oczu i syndromem przestraszonych oczu. W leczeniu przestrzega się zasady terapii choroby podstawowej ponieważ w około 50% daje to pożądane efekty. Chirurgia powiek jest wykonywana dopiero na końcu terapii choroby oczu.
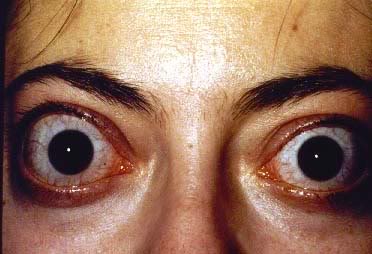
Znacznie częściej objawy oczne pojawiają się przy nadczynności tarczycy. Przy niedoczynności pacjentom doskwiera głównie zaburzenie ostrości wzroku, męczliwość wzroku i suchość gałki ocznej. Prezentacją choroby Gravesa-Basedowa i ciężkim jej powikłaniem jest natomiast wytrzeszcz złośliwy. Zmiany w miejscach gałki ocznej, zwłaszcza o zintensyfikowanym przebiegu klinicznym powodują niebezpieczeństwo utraty wzroku. Pochodzenie wytrzeszczu świadczy o zaburzeniach autoimmunologicznych. Czynnikami ryzyka jego wystąpienia jest na przykład palenie papierosów.
Objawy oczne w chorobie Gravesa- Basedowa
Choroba Gravesa- Basedowa należy do chorób autoimmunologicznych, u której źródeł leży genetyka. Kluczowa jest w tym schorzeniu nadczynność tarczycy, natomiast objawami towarzyszącymi są: powiększona tarczyca (tak zwane wole), wytrzeszcz gałek ocznych i obrzęk przedgoleniowy. Choroba ta jest najbardziej rozpowszechniona wśród osób w średnim wieku, szczególnie często występuje u kobiet (pięciokrotnie częściej).
Zmiany oczne występujące w tej chorobie towarzyszą innym objawom i w terminologii medycznej nazywa się je oftalmopatią naciekową- są one typowym objawem tej choroby. W okolicy powiek, tkanek, oczodołów i mięśniach poruszających gałką oczną powstają nacieki zapalne, złożone z limfocytów i masywny obrzęk. Nacieki znajdują się jeszcze za gałką oczną, czego następstwem jest wypchnięcie gałki ocznej poza granice kostne oczodołu i wytrzeszcz. W wyniku obrzęku ruchy powiek stają się wolniejsze przyczynia się to do zapalenia spojówek z współwystępującym światłowstrętem i łzawieniem. Fizjologicznym skutkiem zmian w mięśniach poruszających gałką oczną jest pojawienie się nieostrego lub podwójnego widzenia.
Charakterystyka objawów ocznych w chorobie Gravesa- Basedowa
– objaw Mobiusa – niedomoga konwergencji
– objaw Rosenbacha – drżenie powiek
– objaw Balleta – niedomoga mięśni zewnątrzgałkowych.
– objaw Stellwaga – brak częstego mrugania
– objaw Grova – opór na pociąganie w dół
– objaw Jelinka – nadmierna pigmentacja powiek,
– objaw Dalrympla – retrakcja powiek
– objaw Graefego – powieka górna nie nadąża za gałką oczną przy ruchu w dół
Diagnostyka choroby Gravesa- Basedowa
Aby dokonać badania osoby z wytrzeszczem należy najpierw zebrać dokładny wywiad chorobowy, wykonać badanie ostrości wzroku i widzenia barwnego, ocenę źrenic i ruchomości gałek ocznych, pomiar ciśnienia śródgałkowego, a także badanie palpacyjne oczodołu, tarczycy i węzłów chłonnych.
Leczenie choroby Gravesa- Basedowa
Choroba Gravesa – Basedowa podlega leczeniu. Można ją wyleczyć, a leczenie polega na: wdrożeniu środków farmakologicznych, interwencji chirurgicznej, bądź przy użyciu izotopów promieniotwórczych.
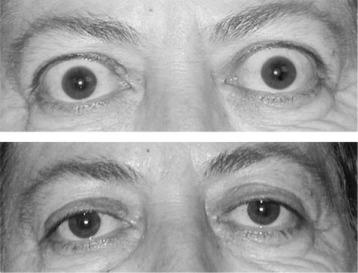
dół: oczy po udanym leczeniu
Pierwszym krokiem w leczeniu jest doprowadzenie do zahamowania czynności tarczycy. Aby wyleczyć zmiany oczne konieczne jest porozumienie endokrynologa i okulisty. Dla zauważenia zmian w obrębie oczodołu wykonuje się badanie ultrasonograficzne lub tomografię komputerową. Na leczenie składa się zażywanie hormonów sterydowych, a w razie, gdy wytrzeszcz oczu jest bardzo duży można polegać na rentgenoterapii lub zabiegu chirurgicznym. Za pomocą promieni rentgenowskich naświetla się odpowiednią dozą tkankę pozagałkową, natomiast leczenie chirurgiczne ma za zadanie powiększenie pojemności oczodołów przez usunięcie niektórych ścian kostnych.
źródła zdjęć:
http://2.bp.blogspot.com/_vT13IccOEqM/TQtX6KvNNOI/AAAAAAAAApw/J8nd279Srxo/s1600/Exophthalmos.jpg
https://image.slidesharecdn.com/tarczyca-zaburzenia-170605221401/95/tarczyca-zaburzenia-4-638.jpg?cb=1496700916.jpg
https://ars.els-cdn.com/content/image/1-s2.0-S001236921532482X-gr1.jpg
Zaburzenia rytmu serca u osób w podeszłym wieku
8 sierpnia, 2019 BlogMigotanie przedsionków – arytmia u osób starszych

Migotanie przedsionków jest najpopularniejszym zaburzeniem rytmu serca. Statystycznie aż 85% osób w wieku powyżej 65 lat cierpi na to zaburzenie. W formie trwałej migotanie przedsionków (AF) rzadko dotyczy zdrowego serca, dlatego standardowo występuje u osób starszych. Najczęściej zdarza się na skutek uszkodzenia serca przez wieloletnie ciśnienie tętnicze i chorobę niedokrwienną serca.
Objawy w postaci powikłań
Migotanie przedsionków może przebiegać bezobjawowo lub ujawnić się w postaci uczucia kołatania, czy szybkiego i niemiarowego bicia serca. Innymi symptomami mogą być zawroty głowy, omdlenia, osłabienie i poty. Aby wykryć tą chorobę należy wykonać badanie EKG, które pokazuje charakterystyczne cechy. Zazwyczaj wraz z tym badaniem powinno się wykonać również badanie obrazowe czyli echokardiograficzne. Wykazuje ono, czy serce jest zdrowe i czy ewentualnie nie doszło do powikłań choroby.

Najbardziej niebezpiecznym powikłaniem arytmii jest tworzenie się skrzepów krwi w sercu. Ponieważ ruch przedsionków nie przynosi rezultatów w przepychaniu krwi do komór, pozostaje ona w nich dłużej niż powinna, co powoduje procesy krzepnięcia (zgodnie z zasadą, że krew musi płynąć wartkim strumieniem, by pozostać płynną. Skrzeplina ma postać kruchą, łatwo ulegającą rozpadowi. W sytuacji, gdy fragment skrzepu dostanie się do naczyń, to wraz z prądem krwi przepłynie do mózgu, gdzie może pozbawić drożności mniejszej tętnicy, co odcina dalszy dopływ krwi i tlenu. Taki stan nazywamy udarem niedokrwiennym mózgu, którego następstwem może być śmierć lub trwałe inwalidztwo. Dlatego też ważne jest aby podjąć leczenie AF, choć może być ono z początku nieco uciążliwe.
Jak wygląda leczenie arytmii?
Leczenie składa się z kilku składników:
– U tej partii chorych, u których serce nie jest całkowicie zniszczone staramy się unormować stan pacjenta. Mówimy wówczas o kardiowersji. Na kardiowersję składa się podanie leku zwalczającego arytmię lub “porażenie” serca prądem z elektrod przyłożonych do skóry klatki piersiowej (podobnie jak to ma miejsce przy defibrylacji) i unormowaniu tym samym pracy serca.

– u chorych narażonych na szybki nawrot choroby, pilnujemy za pomocą leków, by serce pracowało w odpowiednim dle siebie rytmie. Takie postępowanie dobrze sprawdza się u chorych w starszym wieku z chorym sercem.
– niekiedy stosujemy leczenie zabiegowe zwane ablacją
– konieczne u wszystkich chorych jest leczenie przeciwzakrzepowe, czyli takie, które utrzymuje płynność krwi i nie dopuszcza do jej krzepnięcia. W większości przypadków sama aspiryna może okazać się niewystarczająca i należy wdrożyć leczenie tak zwanym doustnym antykoagulantem (Acenokumarol, Warfin). Leczenie musi być prowadzone pod ścisłym nadzorem ponieważ krew nie może być nadmiernie rozrzedzona, bo to grozi krwawieniami. Dlatego warto zwrócić się o pomoc lekarza, by ten kontrolował, czy zostały wykonane badania krwi przynajmniej raz w miesiącu.
źródła zdjęć:
http://www.bantamedia.com/wp-content/uploads/2016/01/The-Heart-of-the-Matter-Western-Health-Reserve-Heart-Health-Feature-old-woman-heart-635×450.jpg
https://cdn-prod.medicalnewstoday.com/content/images/articles/313/313217/chest-pain.jpg
https://clicktimez.com/wp-content/uploads/2016/10/cchat.jpg

